

Modelo explicativo de discapacidad en población con trastornos mentales graves atendida en una institución especializada de la ciudad de Cali (Colombia)
Explanatory Model of Disability in a Population with Severe Mental Disorders Attended in a Specialized Institution in the City of Cali (Colombia)
Modelo explicativo de deficiência em população com transtornos mentais graves atendida em uma instituição especializada da cidade de Cali (Colômbia)
Modelo explicativo de discapacidad en población con trastornos mentales graves atendida en una institución especializada de la ciudad de Cali (Colombia)
Revista Ciencias de la Salud, vol. 17, núm. 3, 2019
Universidad del Rosario
Recibido: 01 Abril 2019
Aceptado: 27 Mayo 2019
Información adicional
Para citar este artículo: Castro-Alzate ES, Cardona-Marín LM, Bustos C, Pacheco-López R, Saldivia S. Modelo explicativo de discapacidad en población con trastornos mentales graves atendida en una institución especializada de la ciudad de Cali (Colombia). Rev Cienc Salud. 2019;17(3):60-80. Doi: https://doi.org/10.12804/revistas.urosario.edu.co/revsalud/a.8366
Resumen: Introducción: en Colombia, según la Encuesta Nacional de Salud Mental realizada en 2015, la prevalencia de vida de depresión mayor, trastorno afectivo bipolar y esquizofrenia es del 9,1%, 1,3% y 1%, respectivamente. Estos trastornos mentales graves se caracterizan por ser asumidos desde una postura nosográfica que no incorpora la interacción entre el contexto y la persona. La discapacidad es una dimensión de los trastornos mentales graves, y requiere ser investigada desde herramientas como la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud. Conocer su frecuencia y los factores personales y ambientales que la explican puede facilitar la implementación de estrategias para mejorar la calidad de vida de esta población. Materiales y métodos: se llevó a cabo un estudio exploratorio, observacional, de corte transversal, para determinar la prevalencia y describir el aporte de variables sociodemográficas, clínicas y psicosociales en un modelo explicativo de discapacidad en personas con trastornos mentales graves que asisten a servicios de salud mental y psiquiatría de una institución especializada de Cali (Colombia). Resultados: el 65,9% de la muestra presenta algún grado de discapacidad; el 46,2%, discapacidad moderada; el 19,4%, discapacidad severa; y el 0,4%, discapacidad extrema. El modelo explicativo incluye el aporte de variables sociodemográficas, clínicas y psicosociales. Conclusión: este estudio demuestra que la frecuencia de discapacidad en la población con tmg es recurrente, y al parecer poco estudiada, vinculando el desempeño desde cada dominio que hace parte de la vida diaria. Los resultados de la investigación permiten identificar el aporte de factores personales y ambientales en la discapacidad experimentada por esta población en Cali.
Palabras clave trastornos mentales, esquizofrenia, trastorno depresivo mayor, trastorno bipolar, evaluación de la discapacidad.
Abstract: Introduction: In Colombia, according to the National Mental Health Survey conducted in 2015, the lifetime prevalence of major depression, bipolar affective disorder, and schizophrenia is 9.1%, 1.3%, and 1%, respectively. These severe mental disorders (smd) are characterized by being assumed from a nosographic stance that does not incorporate the interaction between the context and the person. Disability is a dimension of severe mental disorders, and it needs to be investigated using tools such as the International Classification of the Functioning of Disability and Health. Knowing their frequency and personal and environmental factors that explain them can facilitate the implementation of strategies to improve the quality of life of this population. Materials and methods: An exploratory, observational, cross-sectional study was conducted to determine the prevalence and to describe the contribution of socio-demographic, clinical, and psychosocial variables in an explanatory model of disability in people with severe mental disorders, attended in the mental health and psychiatry services of a specialized institution in Cali, Colombia. Results: From the sample, 65.9% showed some degree of disability; 46.2%, moderate disability; 19.4%, severe disability, and 0.4%, extreme disability. The explanatory model includes the contribution of socio-demographic, clinical, and psychosocial variables. Conclusion: This study shows that the frequency of disability in the population with smd is recurrent, and little studied linking performance from each domain that is part of daily life. The results of the investigation allow identifying the contribution of personal and environmental factors in the disability experienced by this population in Cali.
Keywords: Mental disorders, schizophrenia, depressive disorder, major bipolar disorder, disability evaluation.
Resumo: Introdução: na Colômbia, segundo o Inquérito Nacional de Saúde Mental realizado em 2015, a prevalência de vida de depressão maior, transtorno afetivo bipolar e esquizofrenia são de 9,1%, 1,3%, e 1%, respetivamente. Estes transtornos mentais graves se caracterizam por serem assumidos desde uma postura nosográfica que não incorpora a interação entre o contexto e a pessoa. A deficiência é uma dimensão dos transtornos mentais graves, e requere ser pesquisada desde ferramentas como a Classificação Internacional do Funcionamento da Deficiência e da Saúde. Conhecer sua frequência e os fatores pessoais e ambientais que a explicam, pode facilitar a implementação de estratégias para melhorar a qualidade de vida desta população. Materiais e métodos: se realizou um estudo exploratório, observacional, de corte transversal, para determinar a prevalência e descrever o aporte de variáveis sociodemográficas, clínicas e psicossociais em um modelo explicativo de deficiência em pessoas com transtornos mentais graves que assistem a serviços de Saúde Mental e Psiquiatria de uma instituição especializada de Cali, Colômbia. Resultados: o 65,9% da amostra apresenta algum grau de deficiência. O 46,2% deficiência moderada, o 19,4% deficiência severa, e o 0,4% deficiência extrema. O modelo explicativo inclui o aporte de variáveis sociodemográficas, clínicas e psicossociais. Conclusão: este estudo demostra que a frequência de deficiência na população com tmg é recorrente, e aparentemente pouco estudada, vinculando o desempenho desde cada domínio que faz parte da vida diária. Os resultados da pesquisa permitem identificar o aporte de fatores pessoais e ambientais na deficiência experimentada por esta população em Cali.
Palavras-chave: transtornos mentais, esquizofrenia, transtorno depressivo maior, transtorno bipolar, avaliação da deficiência.
Introducción
Los trastornos mentales graves ( tmg ) han cobrado relevancia en los sistemas sanitarios. A nivel internacional, en los últimos años se han reportado prevalencias de vida que oscilan entre el 12 % y el 48 % en población adulta (1). En Colombia, de acuerdo con la Encuesta Nacional de Salud Mental de 2015, las prevalencias de vida para depresión mayor, trastorno afectivo bipolar y esquizofrenia son del 9,1%, 1,3% y 1%, respectivamente (1, 2).
En términos de morbilidad, estos trastornos se encuentran dentro de las primeras causas de años de vida ajustados por discapacidad (avad) (3,4,5). Este indicador incorpora el efecto de las condiciones de salud no mortales, estableciendo mecanismos objetivos de medición que pueden guardar relación con la calidad de vida en personas que conviven con tmg y sus familias, especificando que existe reducción en la capacidad productiva, de ingresos económicos, y alteraciones en el desempeño de roles socialmente esperados (3, 6).
Se estima que la carga asociada a los trastornos mentales y por uso de sustancias psicoactivas se ha incrementado en alrededor del 37,6 % entre 1990 y 2010. Esta transición se relaciona con fenómenos como el crecimiento poblacional y el envejecimiento, y responde a perfiles que varían en función de factores sociodemográficos, clínicos y psicosociales (1, 2).
Al estimar la carga específica para diversos diagnósticos, los trastornos depresivos son lo que más contribuyen, con un 40,5 %; la esquizofrenia aporta el 7,4 %; y los trastornos bipolares, un 7 % (3), tendencia que se ha mantenido en la reciente evaluación de carga de morbilidad a nivel mundial (7, 8).
A partir de la investigación realizada por Slade, Powell y Strathdee en 1997, la definición conceptual de los tmg requiere incorporar una perspectiva multidimensional, por lo que sugieren la necesidad de establecer una convergencia entre dimensiones como seguridad, apoyo social (formal e informal), diagnóstico, duración y discapacidad asociada (9), incluyendo el efecto relacional entre la persona y el entorno físico y social cotidiano (10).
Si la discapacidad es considerada una dimensión que permite determinar la presencia de un tmg, esta debe integrar la perspectiva actual de la Organización Mundial de la Salud (oms), propuesta desde 2001 en la Clasificación Internacional del Funcionamiento, de la Discapacidad y la Salud (cif) (11, 12), la que considera, desde el punto de vista del individuo, las limitaciones en actividades de la vida diaria, como las dificultades que presenta la persona para cuidar su higiene personal; y, desde el punto de vista social, aquellas problemáticas que podrían ocurrir en la interacción con otras personas o en la comunidad, como ocurre en el proceso de búsqueda y permanencia en un empleo (6).
En el contexto latinoamericano existen escasas experiencias de investigación que vinculen la cif con los instrumentos asociados a la salud mental y la psiquiatría; a la base de este escaso desarrollo estarían factores como lo novedoso de la clasificación, la creencia de que la discapacidad se relaciona solo con condiciones físicas y la estructura compleja de la clasificación (13).
Los pocos estudios regionales que han vinculado trastornos mentales y funcionamiento identifican la influencia de variables sociodemográficas, como el sexo, la edad y el nivel de ingresos; clínicas, como la presencia de deficiencias cognitivas, el tiempo de evolución del diagnóstico clínico y la necesidad de manejo hospitalario (14); y psicosociales, como la presencia de un cuidador o la necesidad de apoyo permanente (14, 15).
En Colombia, la investigación sobre discapacidad y tmg está en proceso de consolidación. Algunos avances se encuentran en la construcción de perfiles de discapacidad en población con intento de suicidio (16), y en la evaluación de las propiedades psicométricas de un instrumento empleado en población con tmg atendida en programas comunitarios de salud mental (17). Sin embargo, aún se desconoce el efecto de los factores personales y ambientales sobre el funcionamiento/discapacidad de los usuarios de servicios de salud mental y psiquiatría.
El presente estudio busca determinar un modelo explicativo de la discapacidad en personas con tmg, atendidas en una institución de nivel secundario en Cali (Colombia), basado en factores sociodemográficos, clínicos y psicosociales.
Materiales y métodos
Se realizó un estudio exploratorio, observacional, de corte transversal (18), anidado en el proyecto “Comparación de modelos explicativos de discapacidad en población con trastornos mentales graves de tres países de Sudamérica” (19). Se invitó a participar de manera voluntaria, mediante la firma de un consentimiento informado, a personas de ambos sexos, con edades entre 18 y 65 años, residentes en la zona urbana de Santiago de Cali, con diagnósticos de trastorno depresivo mayor (código 296.xx), esquizofrenia (código 295.xx) y trastorno afectivo bipolar (códigos 296.xx y 296.89), de acuerdo con los criterios del dsm-iv-r (20), en contacto con servicios ambulatorios de una institución de segundo nivel de atención habilitada por la secretaría de salud pública municipal, con evolución diagnóstica mayor o igual a dos años, y clínicamente estables en el momento de la entrevista.
Se excluyeron personas con presencia de deficiencia cognitiva, determinada a partir del tamizaje efectuado con el instrumento Mini-Mental Test, y personas que requirieron hospitalización en los 30 días previos a la entrevista.
Para definir el tamaño de la muestra, se acudió a un modelo estructural empleado para análisis factorial confirmatorio, basado en la cantidad de variables latentes, que busca determinar cuál es el número mínimo de casos para lograr detectar una correlación mínima (δ) entre k variables, en ciertos niveles de significancia (α) y poder (1-β), mediante la fórmula (21):
n = f [k, δ | α, β]
Partiendo de los antecedentes del estudio original de validación del instrumento, se tuvo en cuenta una estructura de dos factores (limitaciones en la actividad y restricciones en la participación) (21), cuya estabilidad ha sido demostrada en estudios de validación en población con tmg (14). Además, se definió el criterio de correlación mínima (δ) igual a 0,3; un nivel de significación del 5 % y un poder del 95 %, por lo que se requieren como mínimo 247 personas. Se realizó ajuste por no respuesta considerando un 10 % de rechazo, así que la muestra calculada fue de 274 personas.
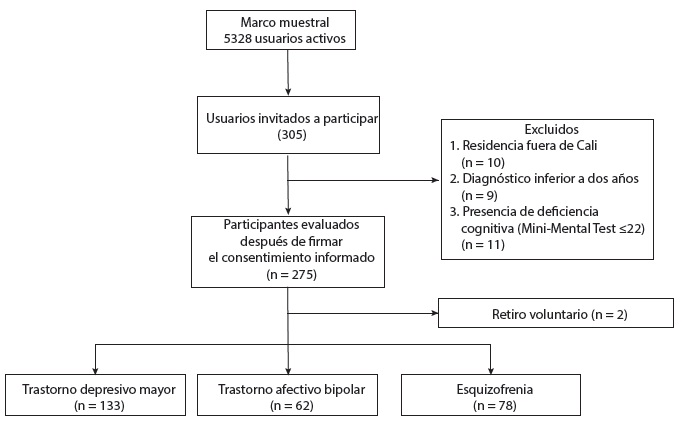
A partir de un marco muestral de 5328 usuarios activos, se reclutaron 305 personas a través de un muestreo aleatorio simple con reemplazo secuencial (figura 1).
Para evaluar el grado de discapacidad, se empleó la versión completa de la Escala de Evaluación de Discapacidad de la Organización Mundial de la Salud (who-das 2.0). Es una herramienta genérica con opciones de respuesta tipo Likert, ajustadas a las categorías ninguna [0], leve [1], moderada [2], severa [3] y extrema [4], derivada de la cif (2001), que permite evaluar el funcionamiento y la discapacidad en población adulta independiente del diagnóstico médico. Incorpora seis dominios de la vida, agrupados en los factores limitaciones en la actividad y restricciones en la participación: cognición, movilidad, cuidado personal, relaciones, actividades cotidianas y participación (22, 23). El instrumento fue administrado por dos profesionales de la salud previamente entrenados (médico general y terapeuta ocupacional).
El instrumento fue validado en su versión original, reportando estabilidad temporal mediante el coeficiente de correlación intraclase de 0,69-0,89 a nivel de la pregunta, de 0,93-0,96 a nivel del dominio y de 0,98 a nivel general; los niveles de Alfa de Cronbach en población con trastornos mentales se encuentran entre 0,92 y 0,98 (23). En Colombia se ha empleado para evaluar carga de discapacidad en personas con intento de suicidio, reportando valores de confiabilidad superiores a 0,8 en todos los dominios (16).
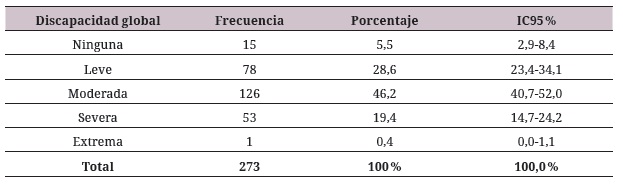
El procesamiento de datos permite obtener puntajes directos a partir de la sumatoria de los dominios en una escala comprendida entre 0 (sin discapacidad) y 100 (discapacidad completa) (21), con la que se pueden establecer las categorías ninguna, leve, moderada, severa y extrema (23, 24).
Para caracterizar la condición de salud, se emplearon los módulos de episodio depresivo mayor y de trastornos psicóticos, incluidos en la versión en español del instrumento Mini International Neuropsychiatric Interview (mini) (25, 26). Esta herramienta permite explorar de manera estructurada la presencia de los principales trastornos psiquiátricos del eje I del dsm-iv , y puede ser administrada por profesionales de la salud clínicos y no clínicos que cuenten con entrenamiento previo. Los estudios de validación reportan estabilidad temporal evaluada mediante test-retest ≥0,75; sensibilidad y especificidad ≥0,7; valor predictivo negativo (vpn) ≥0,88; valor predictivo positivo (vpp) ≥0,60 (25).
El entrevistado informa la presencia o ausencia de problemas psicológicos a lo largo de la vida o durante las últimas dos semanas. La respuesta positiva a una o varias preguntas permite al entrevistador indicar si se cumplen los criterios diagnósticos (25, 27). Se trata de una medida más fiable que el reporte mediante historia clínica, y ha sido empleado en procesos de investigación en la región (26, 28, 29).
Para establecer la presencia de deficiencia cognitiva, se empleó la versión en español del instrumento Mini-Mental State Examination (Mini-Mental), desarrollado por Folstein, Folstein y McHugh (1975); ha sido validado en países de la región, incluido Colombia (30), reportando sensibilidad de 0,93; especificidad de 0,46; valor predictivo negativo (vpn) 0,97; valor predictivo positivo (vpp) 0,29 (30,31,32).
Consta de 30 ítems, permite evaluar cinco áreas: la orientación espacio-temporal; la capacidad de atención, concentración y memoria; la abstracción (cálculo); el lenguaje y la percepción visoespacial; y el seguimiento de instrucciones básicas (31). La puntuación máxima es 30, y el punto de corte para sugerir la presencia de deficiencia cognitiva es 22.
Sobre la variable dependiente, la variable discapacidad fue determinada a partir de los resultados globales de discapacidad obtenidos mediante who-das 2.0. Para ser considerado caso de discapacidad, se definió como punto de corte haber obtenido una puntuación ≥25, replicando la metodología empleada en un estudio previo realizado en población con intento de suicidio en Santiago de Cali (16).
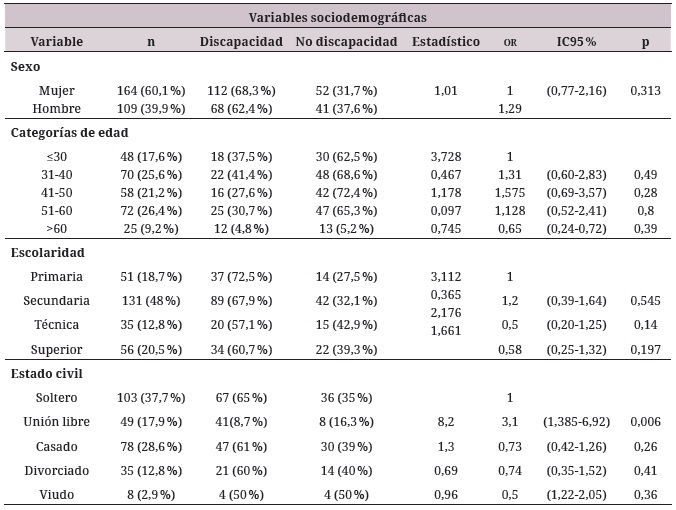
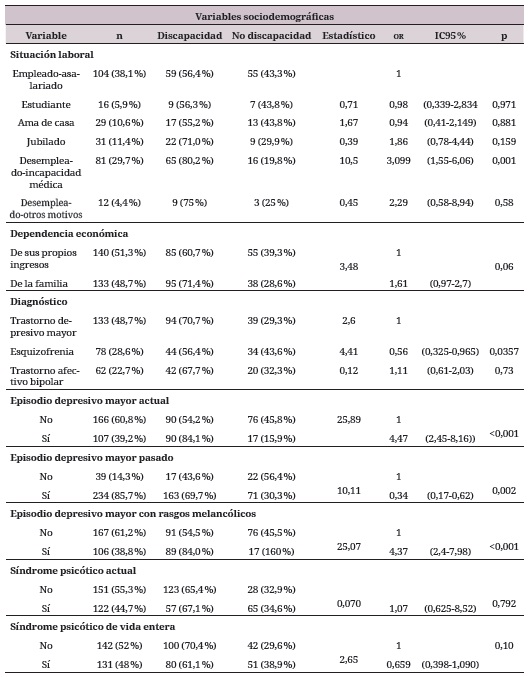
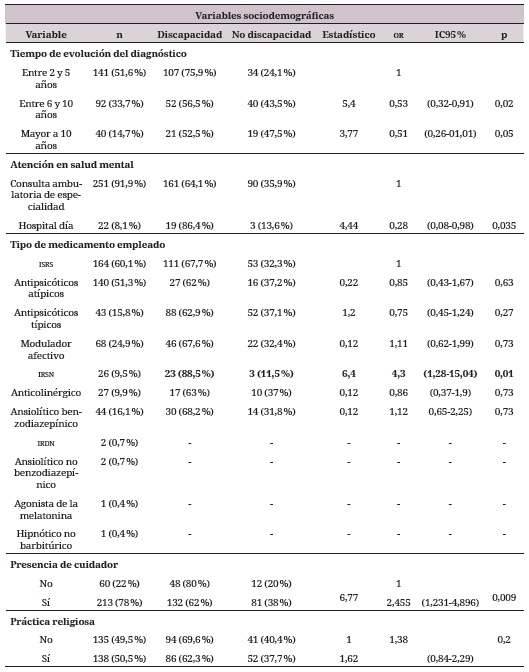
Sobre las variables independientes, se incluyeron variables sociodemográficas, clínicas y psicosociales, descritas en la tabla 1.
Se llevó a cabo un análisis exploratorio de los datos para verificar datos faltantes y datos extremos; a través de un análisis univariado, se evaluó la distribución de los datos de las varia- bles numéricas, se reportaron medidas de tendencia central y de dispersión; en el caso de variables categóricas, se resumieron con porcentajes y se presentaron en una tabla de frecuencias, y los grupos se compararon con la prueba de X2 o test exacto de Fisher según correspondiera.
Para determinar la asociación entre las variables de exposición y las variables de desenlace, se hizo un análisis bivariado calculando los or y se presentaron en tablas con su respectivo intervalo de confianza del 95 %. Para determinar el modelo explicativo con mayor parsimonia y ajustar por posibles confusores, se acudió a análisis multivariado para establecer el peso de cada variable en el desenlace; mediante metodología de Stepwise hacia adelante, se ingresaron las variables que en el análisis bivariado obtuvieron valores de p ≤0,20. Los análisis fueron realizados mediante el uso de los programas spss versión 23® y R-Studio. Los intervalos de confianza se calcularon al 95%.
De acuerdo con la Resolución 8430 de 1993, el estudio fue aprobado por los comités de ética de la Universidad del Valle y de la Universidad Libre seccional Cali, y fue considerado como una investigación de riesgo mínimo.
Resultados
Entre julio y octubre de 2017 fueron invitadas a participar 305 personas con tmg, atendidas en una institución prestadora de servicios de salud de la ciudad de Cali; fueron excluidos 30 individuos por no cumplir criterios de inclusión y 2 por retiro voluntario.
Se analizó la información de 273 personas, con mediana de edad de 44 años (iqr 33,5-54); el 60,1% corresponde a mujeres (n = 164), con mediana de edad 46,0 años (iqr 36,3-55,8); solteras 37 % (n = 103), que dependen económicamente de sus propios ingresos; el 51,3 % alcanzó el nivel de educación secundaria. Con relación a la situación laboral, el 48 % están desempleados por motivos de salud.
Según el diagnóstico reportado en la historia clínica, el 48,7 % de la muestra corresponde a trastorno depresivo mayor; el 28,8 %, a esquizofrenia; y el 22,7 %, a trastorno afectivo bipolar. A partir de los resultados obtenidos del mini, el 39,2 % presenta episodio depresivo mayor actual; el 85,7 %, episodio depresivo mayor pasado; el 38,8 %, rasgos melancólicos; el 44,7 %, síndrome psicótico actual; y el 48%, síndrome psicótico de vida entera.
Con relación al tiempo de diagnóstico, la mediana en años de evolución corresponde a cinco años (iqr 3,4,5,6,7,8,9,10); el plan de tratamiento farmacológico incorpora principalmente anti- psicóticos típicos e inhibidores selectivos de la recaptación de la serotonina.
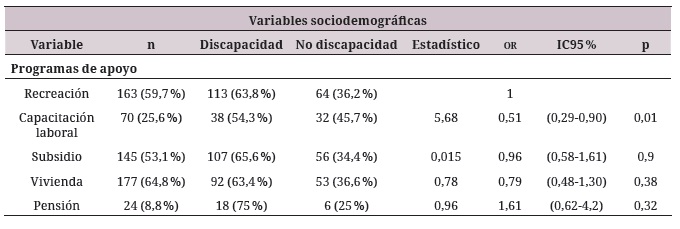
En cuanto a variables psicosociales, un 22 % requiere de la presencia de un cuidador, el 50% manifiesta la práctica religiosa y, dentro de los programas de apoyo reportados, predominan el apoyo para vivienda en el 64,8 %, recreación en el 59,5 % y programas de subsidio en el 53,1 %. La tabla 2 describe las características sociodemográficas, clínicas y psicosociales de la población de estudio.
Discapacidad global en personas con tmg atendidas en Cali
El 65,9 % (IC95 % 60,4 %-71,4 %) de la muestra presenta algún grado de discapacidad. El perfil de discapacidad global se caracteriza por la presencia de discapacidad leve (28,57 %), discapacidad moderada (46,2 %), discapacidad severa (19,4 %) y discapacidad extrema (0,4 %) (ver tabla 3).
Variables explicativas de discapacidad en personas con tmg en Cali
La variable discapacidad original fue dicotomizada, el punto de corte para definir la presencia de discapacidad corresponde a una puntuación directa ≥25, replicando un estudio previo en salud mental realizado en la ciudad de Cali (16).
Se efectuó análisis bivariado entre cada una de las variables independientes y la variable dependiente transformada. A partir de la fuerza de asociación, el respectivo intervalo de confianza al 95 % (IC95 %) y el valor p obtenidos, se identificó dependencia estadísticamente significativa entre la presencia de discapacidad y variables sociodemográficas, clínicas y psicosociales.
Las variables sociodemográficas que aportan al modelo explicativo son el estado civil (unión libre or = 3,1; IC95 % 1,39-6,92; p = 0,006) y estar desempleado o con incapacidad por salud (or = 3,1; IC95 % 1,55-6,06; p = 0,001).
En el caso de las variables clínicas, el diagnóstico de esquizofrenia (or = 0,56; IC95 % 0,33-0,97; p = 0,0357), tener un episodio depresivo actual (or = 4,47; IC95 % 2,45-8,16; p = <0,001); un episodio depresivo mayor pasado (or = 0,34; IC95 % 0,17-0,67; p = 0,002); un episodio depresivo con rasgos melancólicos (or = 4,37; IC95 % 2,4-7,98; p = <0,001); haber sido diagnosticado entre 6 y 10 años (or = 0,53; IC95 % 0,32-0,91; p = 0,02); ser atendido en el hospital día (or = 0,28; IC95 % 0,08-0,98; p = 0,01); y el uso de medicamentos inhibidores de la recaptación de serotonina y noradrenalina ( irsn ) (or = 4,3; IC95 % 1,28-15,04; p = 0,01).
Entre las variables psicosociales, las que aportan al modelo explicativo son la presencia de un cuidador (or = 2,45; IC95 % 1,231-4,896; p = 0,009) y ser beneficiario de programas de apoyo en capacitación laboral (or = 0,51 IC95 % 0,29-0,90; p = 0,01).
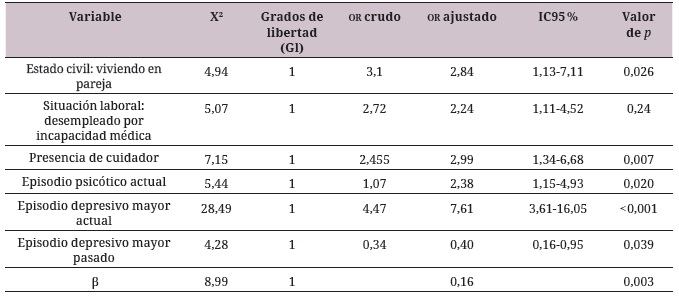
Para determinar el modelo explicativo con mayor grado de parsimonia y ajustar por posibles confusores, se acudió a análisis de regresión logística binaria, con método de ingreso de Stepwise hacia adelante, con una probabilidad de adición de variables que obtuvieron valores p ≤0,20 en el análisis bivariado. Como resultado se pudo concluir que las variables que explican la carga global de discapacidad en personas con tmg en la ciudad de Cali corresponden a la variable género, siendo esta incluida teniendo en cuenta los antecedentes reportados en la literatura (or = 1,29); vivir en pareja (or = 3,1; p = 0,006); el nivel de escolaridad técnica (or = 0,5; p = 0,16) y superior (or = 0,58; p = 0,21); estar encargado de las labores del hogar (or = 0,6; p = 0,19); estar desempleado o tener incapacidad por motivos de salud (or = 2,72; p = 0,002); ser dependiente económicamente de la familia (or = 1,61; p = 0,06); tener presencia de cuidador (or = 2,45; p = 0,009); tener un tiempo de evolución diagnóstica entre 6 y 10 años (or = 0,53; p = 0,02); tener un tiempo de evolución diagnóstica mayor a 10 años (or = 0,53; p = 0,05); usar medicamentos inhibidores de la recaptación de serotonina y noradrenalina (irsn) (or = 4,3; p = 0,01); ser atendido en un centro día (or = 0,28; p = 0,035); tener una práctica religiosa (or = 1,38; p = 0,2); hacer parte de programas de apoyo de capacitación laboral (or = 0,51; p = 0,01); la presencia de episodio depresivo mayor actual (or = 4,47; p = <0,001); de episodio depresivo mayor pasado (or = 0,34; p = 0,002); de episodio depresivo mayor con rangos melancólicos (or = 4,37; p = <0,001); síndrome psicótico actual (or = 1,07; p = 0,792); síndrome psicótico la vida entera (or = 2,65; p = 0,10).
En la tabla 4 se describe el modelo explicativo con mayor grado de parsimonia, que incluye dos variables sociodemográficas, tres variables clínicas que se relacionan con las características del diagnóstico y una variable psicosocial relacionada con la red de apoyo; este grupo de variables tienen una capacidad explicativa del 30% de la varianza del modelo (R2 0,30 Nagelkerke; X2 = 3,92; gl = 8, p = 0,86).
Log de verosimilitud: 281,56
Número de observaciones: 273
Discusión
Se presentan los resultados de uno de los pocos estudios sobre evaluación de discapacidad en personas con tmg realizado en un país de América Latina sobre una muestra probabilística de usuarios de servicios especializados de salud mental y psiquiatría de la ciudad de Cali (Colombia); y que evalúa la discapacidad desde una perspectiva global, incorporando una postura relacional (10, 33, 34), lo que ofrece una mirada integral y multidisciplinaria en escenarios clínicos y de rehabilitación psicosocial (33).
Los resultados muestran que la presencia de discapacidad en esta población es alta, alcanzando una prevalencia del 65,9 %, porcentaje elevado si se considera que la discapacidad toma forma en la vida cotidiana de las personas con estos diagnósticos, lo que revela la necesidad de implementar políticas y programas psicosociales que permitan mejorar el funcionamiento social y la calidad de vida de estos usuarios. Más aún si, de acuerdo con los estudios de carga de enfermedad, se estima que la morbilidad de trastornos psiquiátricos se encuentra en aumento (7, 8).
Por otra parte, los resultados sugieren que la discapacidad es una variable multidimensional, en la que se identifica la influencia de factores personales y contextuales, trascendiendo la visión tradicional del modelo biomédico, que establece una relación lineal entre el diagnóstico y la discapacidad (17, 33); ello hace necesario contar con mecanismos de evaluación y seguimiento de esta población que permitan identificar el peso y el tipo de papel que juegan en la relación las variables sociodemográficas, clínicas y psicosociales (33, 34).
Dentro de las variables sociodemográficas la convivencia aparece con un rol relevante. Por una parte, los resultados señalan que quienes viven en pareja presentan mayor probabilidad de tener discapacidad, comparados con personas solteras (or = 3,1); resultado que puede asociarse al rol sobreprotector jugado por esta, el cual puede afectar de manera secundaria —en el dominio del autocuidado— las actividades de la vida diaria y aquellas instrumentales, menoscabando la autonomía si el rol del cuidador primario es asumido por el cónyuge o pareja (15, 35). Por otra, en nuestro estudio, los participantes refirieron cambios en las interacciones sociales con personas cercanas, incluida la pareja. El 61,2% presentó algún nivel de discapacidad en esta dimensión, y en el caso específico de las relaciones sexuales, esta discapacidad alcanzó al 64,1 %. El resultado es consistente con lo reportado en un estudio hecho en Cali que concluyó que cambios en las relaciones sociales estables y el apoyo familiar, incluida la pareja, son elementos que contribuyen al perfil de discapacidad en personas con trastornos mentales (16), incidiendo también sobre la calidad de vida de las personas con tmg, donde el rol de la sexualidad y la pérdida o ausencia de relaciones de pareja y compañía estarían jugando un papel central (36).
En la misma línea, la presencia de un cuidador sugiere un rol bidireccional. Por un lado, refleja la necesidad de apoyo de una persona que facilita la adherencia médica y farmacológica, así como la asistencia a los controles (6, 15, 35); por otro, ello incide sobre la carga de ese mismo cuidador, que estaría asociada al grado de discapacidad presente en la persona (36). En las redes más amplias de apoyo social, los grupos cercanos, como la familia o los amigos, facilitan la participación en actividades instrumentales de la vida diaria, lo que a futuro podría incidir positivamente sobre la evolución clínica de la condición médica (6, 35, 36,37,38).
En relación con la situación laboral, el desempleo por incapacidad médica supone una pérdida del rol productivo y la presencia de un tmg amplifica la reducción de oportunidades de conseguir y mantener un empleo (4, 6). Desde esta perspectiva, la pérdida progresiva del funcionamiento en las actividades productivas se convierte en uno de los principales indicadores de restricciones en la participación social (14, 17, 35, 37). Sin embargo, la presencia de programas de apoyo en capacitación laboral se comporta como un factor protector, fortaleciendo la preparación que la persona puede tener para desempeñar sus labores y aumentando las opciones de vincularse en un rol productivo (39).
Entre las variables clínicas se pudo establecer el peso específico de la presencia de síntomas de la condición de salud. Al tratarse de población consultante, se identificó que principalmente la presencia de un episodio depresivo mayor actual implica cambios en el funcionamiento global (37). En el caso del episodio depresivo mayor pasado y del episodio psicótico pasado, se identifica una menor oportunidad de presentar discapacidad, lo anterior se puede explicar en el contacto con los servicios de salud y el cumplimiento del plan de tratamiento psicosocial asignado (15, 38).
El plan farmacológico fue considerado como una variable de interés para determinar el grado de discapacidad; asumiendo que existe una relación directa entre el tipo de medicamentos empleados para el manejo clínico, se clasificaron según el grupo farmacológico como un factor relacionado con los tmg, teniendo en cuenta el principio activo del medicamento (40). Únicamente se encontraron diferencias estadísticamente significativas con el empleo de medicamentos inhibidores de la recaptación de serotonina y noradrenalina (or = 3,4), teniendo mayor probabilidad de presentar discapacidad en comparación con otros grupos de medicamentos. Al identificar una relación directa con personas con trastorno depresivo mayor que requieren este tipo de medicamento para el manejo de dolor crónico, se identificó un importante porcentaje de carga asociada al diagnóstico (p = 0,01; X 2 = 6,4).
En nuestro estudio, al realizar el análisis multivariado no se incluyeron en el modelo final, sin embargo, no es posible descartar hipótesis sobre el efecto del manejo farmacológico, puesto que las posibles relaciones de las interacciones farmacológicas, las reacciones adversas, las reacciones colaterales, la adherencia farmacológica y la respuesta terapéutica pueden tener influencia en el funcionamiento físico, mental y ocupacional de estas personas, condición que es necesaria de evaluar en estudios longitudinales para determinar el impacto del tratamiento farmacológico sobre el funcionamiento global (13).
La presencia de cuidador sugiere dependencia e involucra la necesidad del apoyo de una persona que garantice la adherencia médica y farmacológica, así como la asistencia a los controles (6, 15). Al respecto se ha establecido una relación entre tener un cuidador y la carga de la discapacidad; en un estudio reciente realizado por investigadores de la Universidad del Valle, se estableció una relación entre el grado de discapacidad y la carga del cuidador (36). En lo concerniente al apoyo social, los grupos cercanos, como la familia o los amigos, facilitan la participación en actividades instrumentales de la vida diaria, que en el futuro permitan estimar la evolución clínica de la condición médica (6, 40, 41).
El modelo referente incluyó otras variables, como la escolaridad técnica y superior, que desde el punto de vista clínico se comporta como factor relacionado, dado que connota deseos de preservar el funcionamiento en escenarios sociales y comunitarios, que permiten conservar roles productivos. En la muestra, la evolución diagnóstica mayor a 6 seis años sugiere que los usuarios pueden identificar signos y síntomas del cuadro clínico, lo que podría influir en la adherencia y cuidado de este (42, 43). La evidencia sobre la forma en la que el uso de medicamentos influye en el funcionamiento desde los dominios función y estructura requiere de mayores desarrollos, sin embargo, al incluir las tipologías del tratamiento farmacológico, nuestros resultados permiten plantear la hipótesis de que la adherencia farmacológica bajo acompañamiento profesional puede reducir el impacto en el autocuidado y el funcionamiento social y ocupacional (38, 42, 43).
La espiritualidad ha sido planteada como una variable relevante en la sensación de bienestar en personas con tmg (44), por lo cual la práctica religiosa desempeña un factor relevante en términos de discapacidad, puesto que propende por la participación social con los miembros de la comunidad (16, 40). Por último, en lo relacionado con la presencia de programas de apoyo a capacitación laboral, esto se comporta como un factor protector, debido a que la preparación que tenga una persona para desempeñar sus labores aumentaría las opciones de vincularse en un rol productivo (39, 42).
Este estudio demuestra que la frecuencia de discapacidad en la población con tmg es recurrente, y al parecer poco estudiada al vincular el desempeño desde cada dominio que hace parte de la vida diaria. Estos resultados se ajustan a la más reciente actualización del dsm-v , que en su evaluación multiaxial propone la implementación del uso de who-das 2.0 para valorar la variable latente de discapacidad como respuesta a la deficiencia de los modelos biomédicos que asumen la discapacidad como una consecuencia directa de la enfermedad (11, 12). La implementación de este estudio permitió evaluar la discapacidad desde una perspectiva global, incorporando una perspectiva relacional que ayude a ofrecer una atención integral y multidisciplinaria en escenarios clínicos y de rehabilitación psicosocial (10, 36).
Limitaciones
Los resultados presentados corresponden a una muestra de población consultante, por lo que no es procedente extrapolarlos a población general. Adicionalmente, por tratarse de un estudio transversal, no es posible establecer relaciones causales entre las variables sociodemográficas, clínicas y psicosociales y la presencia de discapacidad en población con tmg.
Contribución de los autores
Elvis Siprian Castro Alzate: concepción y diseño de la investigación; adquisición, análisis e interpretación de los datos; planeación del artículo o revisión de contenido intelectual importante; aprobación final de la versión para ser publicada. Laura Milena Cardona Marín: adquisición, análisis e interpretación de los datos; planeación del artículo. Claudio Bustos: análisis e interpretación de los datos; revisión de contenido intelectual importante; aprobación final de la versión para ser publicada. Robinson Pacheco López: revisión de contenido intelectual importante; aprobación final de la versión para ser publicada. Sandra Saldivia: concepción y diseño; revisión de contenido intelectual importante; aprobación final de la versión para ser publicada.
Financiación
El presente estudio fue financiado con recursos de la Maestría en Epidemiología de la Universidad Libre, seccional Cali; la Línea de Proyectos en Red de los doctorados en Salud Mental y Psicología de la Universidad de Concepción (Chile); la Comisión Nacional de Ciencia y Tecnología de Chile (Conicyt, 2017); y la Beca Doctorado Nacional Folio 21170614.
Conflicto de intereses
Ninguno declarado.
Referencias
1. Tejada-Morales P. Situación actual de los trastornos mentales en Colombia y en el mundo: prevalencia, consecuencias y necesidades de intervención. Revista Salud Bosque. 2016;6(2):29-40. Doi: 10.18270/rsb.v6i2
2. Ministerio de Salud y de la Protección Social. Encuesta Nacional de Salud Mental. Bogotá, D. C.; 2015. Disponible en: https://www.javerianacali.edu.co/sites/ujc/files/node/field-documents/field_document_file/saludmental_final_tomoi_color.pdf
3. Whiteford H, Degenhardt L, Rehm J, Baxter A, Ferrari A, Erskine H, et al. Global burden of disease attributable to mental and substance use disorders: findings from the Global Burden of Disease Study 2010. The Lancet. 2013;382(9904):1575-86. Doi: 10.1016/S0140-6736(13)61611-6
4. Anessetti-Rothermel A, Sambamoorthi U. Physical and mental illness burden: disability days among working adults. Popul Health Manag. 2011;14(5):223-30. Doi: 10.1089/pop.2010.0049
5. Gómez-Dantés H, Castro M, Franco-Marina F, Bedregal P, Rodriguez-García J, Espinoza A, et al. La carga de la enfermedad en países de América Latina. Salud Pública Mex. 2011;53(supl 2):S72-7.
6. Szkultecka-Dębek M, Miernik K, Stelmachowski J, Jakovljević M, Jukić V, Aadamsoo K, et al. Schizophrenia causes significant burden to patients’ and caregivers’ lives. Psychiatr Danub. 2016;28(2):104-10.
7. Vigo D, Thornicroft G, Atun R. Estimating the true global burden of mental illness. Lancet. 2016;3(2):171-8. Doi: 10.1016/S2215-0366(15)00505-2
8. Vos T, Alemu A, Abbafati C, Abbas K, Hassen-Abate K, Abd-Allah F, et al. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2017;390:1211-59. Doi: 10.1016/S0140-6736(17)32154-2
9. Slade M, Powell R, Strathdee G. Current approaches to identifying the severely mentally ill. Soc Psychiatry Psychiat Epidemiol. 1997;32(4):177-84.
10. Institute of Medicine; Committee on Assessing Rehabilitation Science and Engineering, Brandt E, Pope A. Enabling America: assessing the role of rehabilitation science and engineering. Washington, DC: The National Academies Press. 1997. Doi: 10.17226/5799
11. Vásquez-Barquero J. The incorporation of the disability construct as an independent axis in the dsm-v and icd-11 diagnostic systems. World Psychiatry. 2009;8(2):92-4.
12. Gold L. dsm-5 and the assessment of functioning: the World Health Organization Disability Assessment Schedule 2.0 (who-das 2.0). J Am Acad Psychiatry Law. 2014;42(2):173-81.
13. Álvarez A. The application of the International Classification of Functioning, Disability, and Health in Psychiatry. Possible reasons for the lack of implementation. Am J Phys Med Rehabil. 2012;91(13 Suppl 1):S69-73. Doi: 10.1097/PHM.0b013e31823d4f1c
14. Robles-García R, Medina-Dávalos R, Páez-Agraz F, Becerra-Rodríguez B. Evaluación de la funcionalidad, discapacidad y salud para la rehabilitación psicosocial de pacientes asilados por trastornos mentales graves. Salud Mental. 2010;33:67-75.
15. Gutiérrez-Maldonado J, Caqueo-Urízar A, Ferrer-García M, Fernández-Dávila P. Influencia de la percepción de apoyo y del funcionamiento social en la calidad de vida de pacientes con esquizofrenia y sus cuidadores. Psicothema. 2012;24(2):255-62.
16. Castro-Alzate E, Castillo-Martínez A. Factores relacionados con la carga de discapacidad en personas con intento de suicidio, atendidas en la red pública de servicios de salud de Santiago de Cali. Rev Colomb Psiquiat. 2013;42(1):29-50. Doi: 10.1016/S0034-7450(14)60085-8
17. Moro M, Frades B, Salazar J, Pena J, Asuero M. Aplicación de la Clasificación Internacional del Funcionamiento, de la Discapacidad y la Salud (cif) de la oms para la evaluación de la discapacidad en pacientes con trastorno mental grave. Norte de Salud Mental. 2011;9(41):59-72.
18. Talavera J. Investigación clínica I. Diseños de investigación. Rev Med Inst Mex Seguro Soc. 2011;49(1):53-8.
19. Castro-Alzate E, Saldivia-Borquez S. Comparación de modelos explicativos del perfil de discapacidad en población con trastornos mentales graves de tres países de Sudamérica (protocolo tesis doctoral). Programa de Doctorado en Salud Mental, Departamento de Psiquiatría y Salud Mental, Universidad de Concepción. Concepción (Chile); 2017.
20. Pichot P, Valdes M. DSM IV-TR Manual Diagnóstico y Estadístico de los Trastornos Mentales, American Psychiatric Association. Barcelona: Editorial Masson, 2000; 410-40.
21. Westland J. Lower bounds on sample size in structural equation modeling. Electron Commer Res Appl. 2010;9:476-87. Doi: 10.1016/j.elerap.2010.07.003
22. World Health Organization. Measuring health and disability. Manual for who Disability Assessment Schedule who-das 2.0. Malta; 2010.
23. Vásquez-Barquero J, Herrera S, Gaité L. Cuestionario para la evaluación de la discapacidad de la Organización Mundial de la Salud. Versión española del World Health Organization Disability Assessment Schedule II: who-das II. Madrid: Ministerio de Trabajo y Asuntos Sociales, Subdirección General de Información Administrativa y Publicaciones; 2006.
24. Hernández-Orduña O, Robles-García R, Martínez-López N, Muñoz-Toledo C, González-Salas A, Cabello M, et al. who-das and the evaluation of disability among people with mental disorders with and without psychotic symptoms. Salud Ment. 2017;40(5):209-18. Doi: 10.17711/sm.0185-3325.2017.027
25. Sheehan D, Lecrubier Y, Harnett-Sheehan K, Amorim P, Janavs J, Weiller E, et al. The Mini International Neuropsychiatric Interview (mini): the development and validation of a structured diagnostic psychiatric interview. J Clin Psychiatry. 1998;59(20):22-33.
26. Galli E, Feijóo L, Roig I, Romero S. Aplicación del “mini” como orientación diagnóstica psiquiátrica en estudiantes de medicina de la Universidad Peruana Cayetano Heredia: informe preliminar epidemiológico. Rev Med Hered. 2002;13:19-25.
27. Amorim P. Entrevista breve para diagnostico de transtornos mentais. Rev Bras Psiquiatr. 2000;22(3):106-15. Doi: 10.1590/S1516-4462000000300003
28. Fritsch R, Araya R, Solís J, Montt E, Pilowsky D, Rojas G. Un ensayo clínico aleatorizado de farmacoterapia con monitorización telefónica para mejorar el tratamiento de la depresión en la atención primaria en Santiago, Chile. Rev Méd Chile. 2007;135:587-95. Doi: 10.4067/S0034-98872007000500006
29. Rojas G, Fritsch R, Guajardo V, Rojas F, Barrilhet S, Jadresic E. Caracterización de madres deprimidas en el posparto. Rev Med Chile. 2010;138:536-42. Doi: 10.4067/S0034-98872010000500002
30. Rosselli D, Ardila A, Pradilla G, Morillo L, Batista L, Rey O. El examen mental abreviado (Mini-Mental State Examination) como prueba de selección para el diagnóstico de demencia: estudio poblacional colombiano. Rev Neurol. 2000;30:428-32. Doi: 10.33588/rn.3005.99125
31. Quiroga P, Albala C, Klaasen G. Validación de un test de tamizaje para el diagnóstico de demencia asociada a edad en Chile. Rev Méd Chile. 2004;132:467-78. Doi: 10.4067/S0034-98872004000400009
32. González-Hernández J, Aguilar L, Oporto S, Araneda L, Vásquez M, Von Bernhardi R. Normalización del “Mini-Mental State Examination” según edad y educación, para la población de Santiago de Chile. Rev Memoriza. 2009;3:23-34.
33. Camargo-Rojas D, Castro-Alzate E, Marchena-Garzón D, Velasco-Salcedo D, Serrano-Salazar A, Santos-Santos A, et al. Prueba piloto para la elaboración del perfil epidemiológico de discapacidad en el municipio de Madrid (Cundinamarca). Rev Cienc Salud. 2014;14(2):229-42. Doi: 10.12804/revsalud12.2.2014.07
34. Fekete C, Boldt C, Post M, Eriks-Hoogland I, Cieza A, Stucki G. How to measure what matters. Development and application of guiding principles to select measurement instruments in an epidemiologic study on functioning. Am J Phys Med Rehabil. 2011;90(11):S28-30. Doi: 10.1097/PHM.0b013e318230fe41
35. Zúñiga A, Navarro J, Lago P, Olivas F, Muray E, Crespo M. Evaluación de necesidades en pacientes psiquiátricos graves. Un estudio comunitario. Actas Esp Psiquiatr. 2013;41(2):115-21.
36. Salazar-Torres L, Castro-Alzate E, Dávila-Vásquez P. Carga del cuidador en familias de personas con enfermedad mental vinculadas al programa de hospital de día de una institución de tercer nivel en Cali (Colombia). Rev Col Psiquiatr. 2019;48(2):88-95. Doi: 10.1016/j.rcp.2017.08.002
37. Mak W, Cheung R. Affiliate stigma among caregivers of people with intellectual disability or mental illness. Journal of Applied Research in Intellectual Disabilities. 2008;21(6):532-45. Doi: doi.org/10.1111/j.1468-3148.2008.00426.x
38. Wagner LC, Geidel AR, Torres-González F, King MB. Cuidado en salud mental: percepción de personas con esquizofrenia y sus cuidadores. Ciencia & Saude Coletiva. 2011;16(4):2077-87.
39. Chaura L. Programa de formación y capacitación laboral en salud mental. Trab Educ Saúde. 2014;12:695-716. Doi: 10.1590/1981-7746-sip00002
40. Sadock B, Sadock V. Sinopsis de psiquiatría. 10a ed. España: Lippincott Williams & Wilkins; 2009.
41. López M, Laviana M, López A, Tirado C. El sistema para la autonomía y la atención a la dependencia y las personas con trastorno mental grave. Rehabilitación Psicosocial. 2007;4(1):11-27.
42. Tenorio-Martínez R, Lara-Muñoz M, Medina-Mora M. Measurement of problems in activities and participation in patients with anxiety, depression and schizophrenia using the icf checklist. Soc Psychiatry Psychyatr Epidemiol. 2009;44(5):377-84. Doi: 10.1007/s00127-008-0449-3
43. De las Cuevas C, Sanz E. Métodos de valoración de la adherencia al tratamiento psiquiátrico en la práctica clínica. rips. 2016;7(1):25-30. Doi: 10.1016/j.rips.2015.10.001
44. Rodríguez del Real N. Impacto de la espiritualidad en salud mental. Una propuesta de estrategia de atención comunitaria en colaboración con grupos religiosos locales. Rev gpu. 2011;7(2):205-13.
Notas de autor
* Autor de correspondencia: elvis.castro@correounivalle.edu.co