
ISSN:1692-7273 | eISSN:2145-4507



Factores de riesgo asociados a asfixia perinatal en el Hospital Universitario Méderi, 2010-2011
Risk Factors Associated with the Diagnosis of Perinatal Asphyxia at Méderi University Hospital, Bogotá, 2010-2011
Fatores de Risco Associados a Asfixia Perinatal no Hospital Universitário Méderi, 2010-2011
Práxedes Isabel Rincón Socha, Lilia del Riesgo Prendes, Milcíadez Ibáñez Pinilla, Viviana Rodríguez Torres
Factores de riesgo asociados a asfixia perinatal en el Hospital Universitario Méderi, 2010-2011
Revista Ciencias de la Salud, vol. 15, núm. 3, 2017
Universidad del Rosario
Práxedes Isabel Rincón Socha 1
Universidad del Rosario, Colombia
Lilia del Riesgo Prendes 2 lilia.delriesgo@urosario.edu.co
Universidad del Rosario, Colombia
Milcíadez Ibáñez Pinilla 3
Universidad del Rosario, Colombia
Viviana Rodríguez Torres 4
Hospital Universitario Mayor Méderi, Colombia
Recibido: 24 Noviembre 2016
Aceptado: 28 Abril 2017
Información adicional
Para citar
este artículo: Rincón PI, del Riesgo L, Ibáñez M, Rodríguez V. Factores de
riesgo asociados a asfixia perinatal en el Hospital Universitario Méderi, 2 010-2 011. Rev Cienc Salud. 2 017;15(3):345-356. Doi: https://doi.org/10.12804/revistas.urosario.edu.co/revsalud/a.6118
Descargos
de responsabilidad: Los autores son los responsables de la
información que aparece en este manuscrito y declaran que no existen conflictos
de interés con las instituciones en que se desarrolló la investigación.
Resumen: Introducción: la hipoxemia secundaria a complicaciones fetales u obstétricas es causa de asfixia perinatal (AP) y lesión cerebral en el recién nacido; del 15 al 20 % de estos niños mueren durante el período neonatal y 25 % de los que sobreviven presentan déficit neurológicos permanentes. Objetivo: Determinar factores de riesgo anteparto, intraparto y fetales asociados al diagnóstico de AP en los recién nacidos del servicio de neonatología del Hospital Universitario Mayor Méderi de Bogotá, durante los años 2 010-2 011. Materiales y métodos: estudio retrospectivo de casos y controles pareado por fecha de nacimiento, con una relación 1:5 (51:306). Los casos de asfixia perinatal se diagnosticaron según los criterios de la Academia Americana de Pediatría y el Colegio Americano de Ginecología y Obstetricia. Las asociaciones se evaluaron con la prueba de Chi-cuadrado de Mantel y Haenszel o el Test de Fisher para datos pareados, con OR e intervalo de confianza del 95 %. El análisis multivariado se realizó con un modelo de regresión logística condicional. Resultados: factores de riesgo con asociación significativa: Ante parto: antecedentes patológicos maternos y primigestación. Intraparto: desprendimiento prematuro de placenta, hemorragia en el tercer trimestre, oligohidramnios, taquicardia fetal, monitoreo fetal intraparto anormal, expulsivo prolongado, fiebre materna, corioamnionitis, convulsiones maternas y bradicardia fetal. Fetales: edad gestacional por Ballard igual o < 36 semanas, vía del nacimiento instrumentado, líquido amniótico hemorrágico o teñido de meconio, circular de cordón, peso al nacer igual o < 2 500 gramos. Los subrayados y el síndrome hipertensivo asociado al embarazo se encontraron como factores de riesgo significativos en el análisis multivariado. Conclusiones: el reconocimiento y el control temprano de los factores de riesgo deben contribuir a disminuir la probabilidad de asfixia perinatal en los recién nacidos.
Palabras clave: asfixia perinatal, encefalopatía hipóxico-isquémica, factores de riesgo, morbilidad perinatal, mortalidad perinatal.
Abstract: Introduction: Hypoxemia due to fetal or obstetric complications causes perinatal asphyxia and brain injury among newborn babies. Between 15-20 % of those affected die during the neonatal period and 25 % of those who survive have permanent neurological deficits. Objective: To determine risk factors for the antepartum, intrapartum, and neonatal periods associated with perinatal asphyxia among newborns at Méderi University Hospital in Bogotá in 2 010-2 011. Materials and Methods: Case-matched controls by date of birth with a ratio of 1:5 (51:306). Cases of perinatal asphyxia were diagnosed as established by the American Academy of Pediatrics and the American College of Gynecology and Obstetrics. Associations were assessed using the Chi-square Mantel-Haenszel test or Fisher for paired data with odds ratio and confidence interval of 95 %, multivariate analysis with conditional logistic regression model. Results: The risk factors with significant association previous to birth were: Maternal medical history and primigestation. Intrapartum: Placental abruption, hemorrhage of the third quarter, oligohydramnios, fetal tachycardia, abnormal intrapartum fetal monitoring, prolonged expulsive stage, maternal fever, maternal convulsions, chorioamnionitis, and fetal bradycardia. Fetal: gestational age equal or Ballard <36 weeks, instrumented birth, bleeding or meconium-stained amniotic fluid, nuchal cord and birth weight equal to or <2 500 grams. Underlined factors and hypertensive syndrome associated with pregnancy were significant in multivariate analysis. Conclusions: The early recognition and control of risk factors should contribute to decrease the probability of perinatal asphyxia among newborns.
Keywords: Perinatal asphyxia, hypoxic-ischemic encephalopathy, risk factors, perinatal morbidity, and perinatal mortality.
Resumo:
Introdução: a hipoxemia secundária a complicações fetais ou obstétricas é causa de asfixia perinatal e lesão cerebral no recém-nascido; 15 a 20 % destas crianças morrem durante o período neonatal e 25 % dos que sobrevivem, apresentam déficit neurológicos permanentes. Objetivo: determinar fatores de risco anteparto, intraparto e fetais associados ao diagnóstico de asfixia perinatal nos recém-nascidos do serviço de neonatologia do Hospital Universitário Mayor Mederi de Bogotá, nos anos 2 010-2 011. Materiais e métodos: estudo retrospectivo de casos e controles pareado por data de nascimento, com uma relação 1:5 (51:306). Os casos de asfixia perinatal se diagnosticaram segundo os critérios da Academia Americana de Pediatria e o Colégio Americano de Ginecologia e Obstetrícia. As associações se avaliaram com a prova de Chi-quadrado de Mantel e Haenszel ou o Teste de Fisher para dados pareados, com or e intervalo de confiança do 95 %. A análise multivariada se realizou com um modelo de regressão logística condicional.
Resultados: fatores de risco com associação significativa: Anteparto: antecedentes patológicos maternos e primigestação. Intraparto: desprendimento prematuro de placenta, hemorragia do terceiro trimestre, oligo-hidrâmnios, taquicardia fetal, monitoramento fetal intraparto anormal, expulsivo prolongado, febre materna, corioamnionite, convulsões maternas e bradicardia fetal. Fet
ais: idade gestacional por Ballard igual ou <36semanas, via do nascimento instrumentado, líquido amniótico hemorrágico ou tingido de mecónio, circular de cordão, peso ao nascer igual ou <2 500 gramas. Os sublinhados e a síndrome hipertensiva associado à gravidez se encontraram significativos na análise multivariada. Conclusões: o reconhecimento e controle temporão dos fatores de risco deve contribuir a diminuir a probabilidade de asfixia perinatal nos recém-nascidos.
Palavras-chave: asfixia perinatal, encefalopatia hipóxico-isquêmica, fatores de risco, morbilidade perinatal e mortalidade perinatal.
Introducción
Según reportes de la Organización Mundial de la Salud (OMS), la asfixia perinatal (AP) está dentro de las tres principales causas de muerte neonatal (1, 2, 3, 4). La Organización Panamericana de la Salud (OPS) informó en el 2010 que el 71 % de las muertes infantiles tienen lugar en la etapa neonatal; en los países de América Latina y el Caribe el 29 % de las muertes corresponde a la asfixia neonatal, la tasa de mortalidad en menores de cinco años es del 19 % y en menores de un año es del 17 %, mientras que por prematuridad es de 12 por mil nacidos vivos (2). Las estadísticas reportan que desde que se aprobaron los Objetivos de Desarrollo del Milenio (ODM), este problema de salud ha disminuido a nivel mundial —de 88 muertes por mil nacidos vivos a 57— (1, 2, 3). Existen características específicas de plasticidad en los tejidos de los recién nacidos que pueden explicar la capacidad de sobrevivir tanto a la hipoxia fisiológica como a graves estados de hipoxia intermitente los cuales se pueden presentar de forma subaguda; estos aspectos contribuyen a la falta de homogeneidad en los criterios diagnósticos de AP (4). En un artículo publicado en el año 2002, González de Dios señaló la necesidad imperiosa de establecer un consenso acerca de la definición de AP entre las asociaciones a nivel mundial, en el cual recalcó su importancia en el diagnóstico de las diferentes formas de AP por su asociación con lesión cerebral de diferente extensión, que es causa de déficit neurológico grave a largo plazo en los niños (5). Se suma a este estudio lo reportado en 2014 por el Colegio Americano de Obstetricia y Ginecología (ACGO, por sus siglas en inglés) que propone tener en cuenta en la definición de la encefalopatía neonatal, el conocimiento de los factores de riesgo cercanos o alejados a los períodos antenatal e intraparto; así como al evento hipóxico centinela anterior o durante el parto, y señala la necesidad del abordaje multidisciplinar y el apoyo de estudios metabólicos en los recién nacidos (6).
La AP es la causa más común reconocida de lesión cerebral en el recién nacido (1, 2, 3, 4, 5), se presenta como consecuencia de la hipoxemia persistente, la isquemia o ambas circunstancias concomitantes, tanto por complicaciones fetales como obstétricas. Esta complicación produce cambios en el metabolismo tisular que pasa de aeróbico a anaeróbico, lo cual origina acidosis metabólica, y en algunos casos, hipercapnia; a nivel celular el estrés oxidativo y la falla energética activan vías asociadas a la muerte neuronal (7), se presenta al menos en el 2 % de los partos. Los reportes más recientes plantean que de los recién nacidos que sufren de asfixia durante el nacimiento o en un corto período cercano al mismo, del 15 % al 20 % mueren durante el período neonatal y de los que sobreviven, el 25 % presentan déficit neurológico permanente (8).
Las consecuencias a largo plazo de la encefalopatía neonatal secundaria a la AP son deterioro del neurodesarrollo que afecta la esfera motora, la cognitiva global, el comportamiento, el aprendizaje y el funcionamiento neuropsicológico (9, 10).
Pese a que existen recursos de diagnóstico cada vez más precisos, sobre todo a nivel imagenológico, no hay un consenso a nivel mundial acerca de los parámetros clínicos que aporten información de la presencia y la extensión del daño a nivel del sistema nervioso central de los niños que sufren esta noxa, por lo cual la identificación de los factores de riesgo en los diferentes períodos (anteparto, intraparto o fetales asociados a la AP) constituyen medidas esenciales que pueden aportar información crucial en la toma de decisiones encaminadas a mejorar tanto el manejo (vigilancia) como el diagnóstico, donde este último es crucial para establecer intervenciones que mejoren el pronóstico neurológico de los niños en riesgo, ya que las secuelas, además de generar un impacto familiar, implican un alto costo a nivel social.
Materiales y métodos
Se realizó un estudio retrospectivo de casos y controles pareado por fecha de nacimiento (± 2 días), con una relación de 5 controles por cada caso de los recién nacidos vivos atendidos en el Hospital Universitario Mayor Méderi, en el periodo comprendido entre enero de 2010 y diciembre de 2011. Debido a que no existe una definición universal de AP (2, 3, 4) para este estudio se tomó para la definición del caso: los recién nacidos que tuvieran uno o más de los parámetros establecidos por la Academia Americana de Pediatría (AAP) y el ACGO (6) que reconocen la presencia de la AP cuando se presentan las siguientes condiciones:
Evidencia de acidosis metabólica en sangre arterial umbilical antes del parto (pH< 7 y exceso de bases de 12mM/L)
Test de Apgar 0-3 al minuto 5 de vida
Evidencia de daño neurológico asociado a disfunción de uno o más órganos y sistemas
Los controles fueron recién nacidos con diagnóstico de sanos al egreso a casa desde alojamiento conjunto (sala de partos o salas de cirugía), que no requirieron hospitalización, presentaron respiración efectiva al momento de nacer y no necesitaron ventilación con presión positiva, con ausencia de los criterios de AP. Se excluyeron del estudio: recién nacidos vivos con malformaciones congénitas o errores innatos del metabolismo, y aquellos sin diagnóstico de AP, que fallecieron antes de su egreso hospitalario.
Se identificaron los recién nacidos vivos entre enero de 2010 y diciembre de 2011, que cumplieron con los criterios de selección de casos y de controles. Para establecer la asociación entre los factores de riesgo anteparto, intraparto y fetales con la AP se determinó un tamaño de muestra con una confiabilidad del 95 % y un poder del 80 %, una razón de ventaja (odds ratio) de mínimo 2 a partir de la ecuación para estudios de casos y controles pareados de McNemar, y la distribución de casos y controles con la fórmula de Schelsserman con una relación de 1 caso por cada 5 controles. El tamaño total de la muestra del estudio fue de 51 casos y 255 controles con pareamiento por fecha de nacimiento. De acuerdo con este diseño, se consideraron significativos en el estudio los OR≥ 2 en el análisis bivariante y multivariante, excepto aquellos que mostraron errores estándar amplios.
Variable dependiente: Recién nacido vivo con diagnóstico de egreso de AP.
Variables independientes: Estas variables se clasifican en tres grupos.
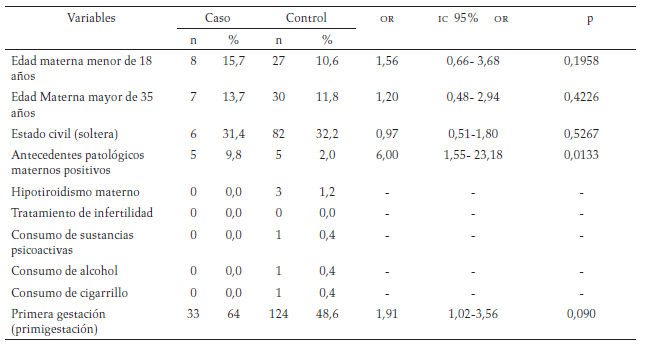
Factores anteparto (maternos): Edad materna en años cumplidos (se clasificó como riesgo las madres menores de 18 años y las mayores de 35 años), estado civil (se consideró como riesgo el estado civil soltera), antecedentes patológicos maternos: hipotiroidismo, antecedente de tratamiento de infertilidad, consumo de sustancias psicoactivas, alcohol o de cigarrillos y número de gestación.
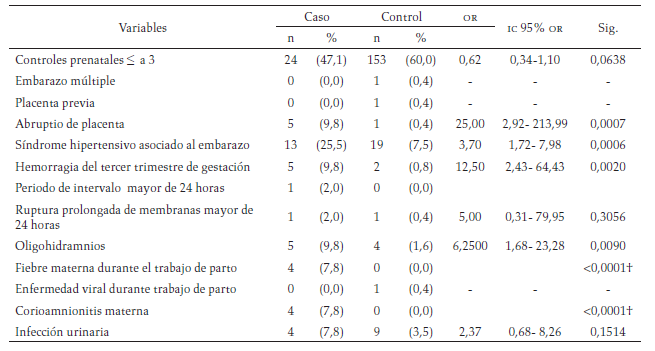
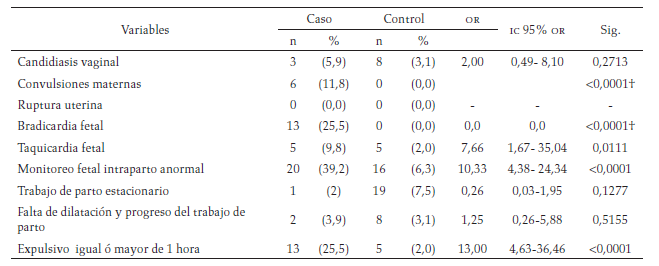
Factores intraparto (gestación actual): número de controles prenatales, embarazo múltiple, placenta previa, abrupcio de placenta, hipertensión en el embarazo, hemorragia en el tercer trimestre, ruptura prolongada de membranas (> 24h antes de iniciar trabajo de parto), oligohidramnios, fiebre materna durante el trabajo de parto, enfermedad viral durante el trabajo de parto, corioamnionitis materna, infección urinaria, candidiasis vaginal, convulsiones maternas, ruptura uterina, bradicardia fetal, taquicardia fetal, monitoreo fetal intraparto anormal, trabajo de parto estacionario, falta de dilatación y del progreso del trabajo de parto, expulsivo prolongado.
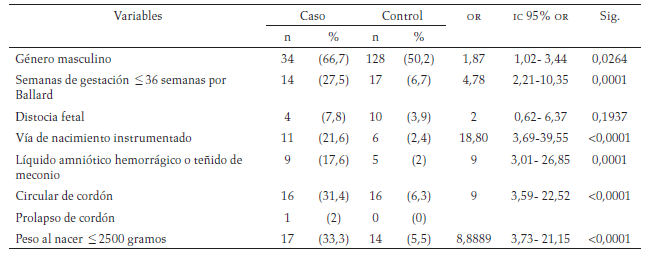
Factores fetales: género, semanas de edad gestacional por Ballard, distocia fetal, vía del nacimiento, características del líquido amniótico, circular de cordón, prolapso de cordón, peso al nacer en gramos.
Teniendo en cuenta lo reportado en la literatura, se seleccionaron las variables que mostraron asociación significativa para AP y se definieron las variables independientes del estudio en un cuestionario inicial que posteriormente se probó en 5 recién nacidos vivos con diagnóstico de asfixia. A partir de esta prueba piloto, se excluyeron las variables cuyos datos no aparecían registrados en las historias clínicas y se construyó un instrumento definitivo para la recolección de la información (2, 3, 4, 10, 11, 12, 13, 14, 15, 16, 17).
Se identificaron los recién nacidos que cumplieron los criterios de caso a partir del listado de diagnósticos de egreso del libro de estadísticas de la Unidad de Neonatología del Hospital Universitario Mayor Méderi. Posteriormente se corroboró el diagnóstico y los criterios de inclusión revisando las historias clínicas. Los controles se seleccionaron del libro de nacimientos de sala de partos de la misma institución, y se verificó el diagnóstico en las historias clínicas del archivo.
Para el pareamiento de los controles con los casos por fecha de nacimiento se verificó el número de nacimientos, se tomó una desviación de más o menos dos días de nacimiento del caso.
Se construyó una base de datos en Excel 2007 con los recién nacidos que cumplieron los criterios de selección para controles. Cuando en el mismo día, el total de controles fue de 5 recién nacidos, se tomaron todos ellos como controles, y cuando el número era mayor se seleccionaron aleatoriamente 5 de estos, utilizando la función aleatoria simple de Excel. La depuración y procesamiento se realizó en EPI INFO 3.51, y en el paquete STATA 10.0. El modelo de análisis multivariado para los factores de riesgo asociados con AP se construyó con el mismo paquete.
El estudio se llevó a cabo con el cumplimiento de los principios éticos fundamentales del Código de Nuremberg, la Declaración de Helsinki y el Informe de Belmont, y de acuerdo a la resolución 8430 de 1 993 del Ministerio de Salud de Colombia con la debida omisión de datos personales de los pacientes. Este trabajo fue aprobado por el Comité de Ética de la Investigación de la Universidad del Rosario.
Se describieron las variables independientes incluidas en el estudio y se determinó la asociación de los factores de riesgo con el diagnóstico de AP utilizando variables cualitativas nominales dicotómicas, a partir de la prueba de Chi-cuadrado de Mantel y Haenszel o del test exacto de Fisher para muestras relacionadas (valores esperados menores a 5), la fuerza de asociación con el odds ratio (OR) y su respectivo intervalo de confianza del 95 %. El análisis multivariado se realizó con el modelo de regresión logística condicional para casos y controles pareados en relación 1:5. La selección del modelo se hizo con el método jerárquico, clasificando las variables de mayor a menor importancia clínica. Los datos se obtuvieron de los resultados del análisis bivariante que mostraron un valor de p <0,10 hasta obtener el modelo que clínicamente explica la AP. Las pruebas estadísticas se evaluaron a un nivel de significancia del 5 % (p <0,05).
Resultados
Entre enero de 2010 y el 31 de diciembre del 2011 se atendieron 2 297 partos en el Hospital Universitario Mayor Méderi, cinco de los cuales fueron óbitos fetales. Del total de recién nacidos vivos, 1363 (59,4 %) fueron sanos y no requirieron la aplicación de oxigenación al nacer ni hospitalización con egreso a casa, mientras que 111 (4,8 %) neonatos requirieron hospitalización y tuvieron diagnóstico de egreso de ap. De los neonatos con diagnóstico de egreso de AP, 51 cumplieron los criterios establecidos en el estudio para este diagnóstico (casos). Del total de recién nacidos sanos 255 neonatos se incluyeron en el estudio por cumplir con los criterios de controles.
Características clínicas de los recién nacidos que cumplieron criterios de inclusión para diagnóstico de asfixia perinatal
Valores del pH en gases de sangre del cordón: de los 51 casos, 26 (50,9 %) presentaron un pH igual o menor a 7,0; 19 (37,2 %), pH entre 7,01 y 7,20, y 6 (11,7 %) pH entre 7,21 y 7,30.
Puntaje APGAR: al minuto del nacimiento estuvo entre 0 y 3 puntos en 13 recién nacidos (25,5 %); entre 4 y 6 puntos en 29 (56,8 %), y entre 7 y 10 puntos en 9 (17,7 %). El puntaje de APGAR a los 5 minutos mostró que 2 de los recién nacidos (3,9 %) presentaron un puntaje entre 0 y 3, 10 (19%) entre 4 y 6 puntos, y 39 (76,5 %) entre 7 y 10 puntos. A los 10 minutos ningún recién nacido tuvo un puntaje igual o inferior a 3 puntos, un solo caso (2%) presentó entre 4 y 6 puntos, mientras que el 98 % obtuvo un puntaje entre 7 y 10 puntos.
Valoración clínica: Del total de los casos 12 recién nacidos (23,5 %) presentaron signos de alteraciones neurológicas en el período neonatal (hipotonía, hiporreactividad) y 27 de estos (53 %) mostraron evidencia metabólica de daño en algún sistema u órgano en el periodo neonatal.
Factores de riesgo asociados con AP: Se encontró asociación significativa con los siguientes factores de riesgo: los antecedentes maternos patológicos positivos y la primigestación (tabla 1), el desprendimiento prematuro de placenta (abruptio placentae), hemorragia en el tercer trimestre de la gestación, los oligohidramnios, la taquicardia fetal, el monitoreo fetal intraparto anormal, el expulsivo igual o mayor a una hora, la fiebre materna durante el trabajo de parto, la corioamnionitis materna, las convulsiones maternas, la bradicardia fetal y el síndrome hipertensivo asociado al embarazo (tabla 2). El género masculino, la gestación igual o menor a 36 semanas (test Ballard), el parto instrumentado, el líquido amniótico hemorrágico o teñido de meconio, la circular de cordón y el peso al nacer igual o menor a 2 500g fueron factores de riesgo asociados con AP (tabla 3).
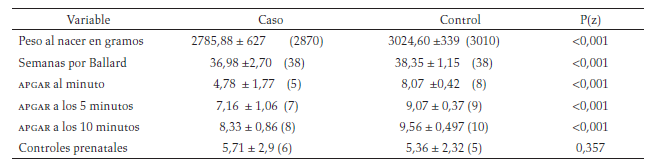
Comparación del peso al nacer, las semanas de edad gestacional, el puntaje APGAR al minuto, 5 y 10 minutos de nacimiento y controles prenatales entre los casos y controles para AP
Se encontró diferencia significativa entre los dos grupos en el APGAR al minuto, a los 5 y a los 10 minutos de nacimiento; así como con el peso al nacer y el puntaje Ballard, los valores más bajos se obtuvieron en los casos (tabla 4).
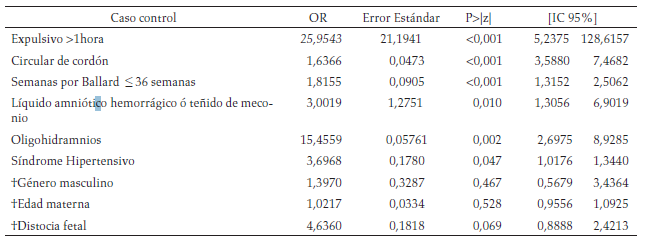
Análisis multivariado condicional para AP: El conjunto de variables asociadas con significación estadística (p < 0,05) y valores de probabilidad (p < 0,10) fueron incluidas jerárquicamente con mayor asociación y precisión de las estimaciones, teniendo en cuenta la multicolinealidad de los factores. Los factores en conjunto que se asociaron con el diagnóstico de AP fueron el expulsivo prolongado, la circular de cordón, las semanas de gestación por Ballard igual o menores a 36, el líquido amniótico hemorrágico o teñido de meconio, el oligohidramnio y el síndrome hipertensivo (tabla 5).
Discusión
En el análisis acerca de los factores de riesgo anteparto asociados a AP se encontró asociación significativa con factores tales como la primigestación y los antecedentes patológicos maternos positivos, lo que coincide con otros estudios (11, 12, 13). En un estudio publicado por Ellis et al. en el 2000, acerca de los factores de riesgo asociados con la encefalopatía neonatal en 131 niños, no se encontró asociación entre la primigestación y la AP; este autor señaló limitaciones que pudieron incidir en sus resultados por las dificultades en la recopilación de la información, así como en el diagnóstico adecuado de la AP (13). En relación con los factores de riesgo intraparto, los resultados mostraron concordancia con lo reportado en la literatura en cuanto a la asociación significativa con los siguientes factores de riesgo: el expulsivo igual o mayor a una hora (14, 15, 16), desprendimiento prematuro de placenta —abruptio placentae (12)—, hemorragia en el tercer trimestre (14,15), oligohidramnios (14), convulsiones maternas (13,17), bradicardia fetal, taquicardia fetal y monitoreo fetal intraparto anormal (12, 13, 14, 15, 16, 17, 18, 19); todos estos eventos están asociados con disminución del aporte de oxígeno al feto, que en general pueden ser causa de encefalopatía hipóxico isquémica.
Cuatro de los casos presentaron fiebre y corioamnionitis materna y, al igual que en otros estudios (12, 13, 14, 15), se encontró que la infección tiene una asociación significativa con la ap. Hermansen y Goetz Hermansen en 2 006 reportaron que la infección materna y la corioamnionitis están estrechamente relacionadas con la disfunción placentaria, lo cual limitaría el aporte de oxígeno al feto; estas complicaciones se asocian con el metabolismo anaeróbico en el feto, el estrés oxidativo y diferentes grados de hipoxia, asfixia al nacer, encefalopatía neonatal y parálisis cerebral; adicionalmente, numerosos estudios documentan la asociación con el nacimiento prematuro (14), el cual no solo ha sido reportado como causa de mortalidad perinatal a nivel mundial (1, 2) sino también como causa del síndrome de dificultad respiratoria aguda del recién nacido secundario a la inmadurez del tejido pulmonar, lo cual se asocia a eventos de hipoxia de variada gravedad en estos niños (7).
A diferencia de otros informes, en este estudio no se encontró asociación significativa con otros factores como el menor número de controles prenatales; la duración superior a 24 horas del período de trabajo de parto, el trabajo de parto estacionario o la falta de expansión y progreso del parto; la ruptura prolongada de membranas; la infección del tracto urinario materno o la candidiasis vaginal; en los casos, no se reportó el embarazo múltiple, la placenta previa ni la ruptura uterina. También, a diferencia de otros informes, no se encontró asociación significativa con la edad materna ≤ 18 o > 35 años, el hipotiroidismo, y la soltería; en los casos no se encontraron antecedentes maternos de tratamiento de la infertilidad, el uso de sustancias psicoactivas, alcohol o cigarrillos.
Los resultados reportaron asociación significativa con el género del recién nacido (masculino: OR =1,87, IC 95 %: 1,02-3,44; p = 0,02) y, aunque en otros estudios reportan que el mayor número de casos se corresponden con este género, no reportan una asociación significativa.
Se encontró asociación significativa con la edad gestacional igual o menor a 36 semanas para AP (OR = 4,78, IC 95 %: 2,21-10,35; p = 0,001), lo que coincide con la literatura (11, 12, 13, 14); Nadia Badawi et al., en un estudio publicado en 1 998, reportaron asociación significativa con la edad gestacional igual o mayor a las 42 semanas; en el actual estudio, la mayor edad gestacional por Ballard fue de 40 semanas (18).
Al igual que lo reportado en la literatura, se encontró asociación significativa con la vía del nacimiento instrumentado (13, 16, 18), el líquido amniótico hemorrágico o teñido de meconio (13, 14, 16, 17, 18), la circular de cordón (13, 14, 16, 17, 18) y el peso al nacer igual o menor de 2500 gramos (15, 16, 17,19). Torres Muñoz, en un estudio publicado en 2013, en el cual analizó los factores de riesgo perinatales en una población de 113 recién nacidos con diagnóstico de asfixia perinatal en el año 2008, refiere la asociación de indicadores de sufrimiento fetal como la frecuencia cardíaca fetal anormal, el líquido amniótico teñido de meconio, el retraso en el inicio de la respiración espontánea, el APGAR bajo (<6 o 7 a los 5 minutos) y la necesidad de reanimación, entre otros parámetros, con la mayor frecuencia en afectación neurológica, debido a la asociación de estos indicadores con lesión hipóxico-isquémica (20). sin embargo, en este estudio y a diferencia de la literatura, la distocia fetal no mostró asociación significativa con AP, y en el grupo de los casos no se presentó prolapso de cordón.
En conjunto, los factores de riesgo que se asociaron significativamente con la AP fueron el expulsivo prolongado, la circular de cordón, las semanas de gestación (Ballard) igual o menores a 36, el líquido amniótico hemorrágico o teñido de meconio, el oligohidramnio y el síndrome hipertensivo.
En la literatura, solo un estudio (17) tuvo en cuenta los percentiles del peso al nacer, que mostró una asociación significativa para AP con el retardo del crecimiento intrauterino. Sin embargo, en otros estudios encontraron asociación significativa tomando solamente el peso al nacer (14, 15, 16, 18). En la institución, en el período de estudio, no fueron registrados los percentiles del peso al nacimiento, por lo que el factor de retardo del crecimiento intrauterino no se consideró como variable dentro del estudio.
Existen numerosos reportes que analizan la eficacia de diferentes estrategias terapéuticas una vez se diagnostica la AP (18, 19), siendo la hipotermia el tratamiento mundialmente aceptado y aprobado hasta estos momentos. Sin embargo, en todos los casos se hace énfasis en el diagnóstico precoz de esta noxa con el fin de prevenir las complicaciones.
Conclusión
La mayoría de los factores de riesgo anteparto, intraparto y fetales asociados de manera significativa con la AP encontrados en este estudio concuerdan con lo reportado en la literatura; esta situación, sumada a la dificultad de la detección de las alteraciones metabólicas de la hipoxia con alto grado de seguridad debido a los mecanismos adaptativos de los recién nacidos a este evento, hace que las evidencias clínicas generalmente no se correspondan con la magnitud del deterioro del intercambio gaseoso feto-placenta, lo cual ha llevado a la ausencia de consenso en los parámetros que deben cumplirse para este diagnóstico. Por lo anterior, se debe hacer un mayor énfasis en la necesidad de dirigir las acciones hacia la detección de los factores de riesgo de AP, que involucre a los diferentes niveles de prevención y atención en salud y a la educación para la salud de las gestantes.
Limitantes del estudio: falta de registro de información en la historia clínica de los recién nacidos de factores tales como la talla materna, la realización de maniobra de compresión externa de Kristeller, la hemoglobina materna y la TSH materno durante el trabajo de parto, así como los percentiles de peso al nacer.
Agradecimientos
A los profesionales de la Unidad de Neonatología del Hospital Universitario Mayor Méderi que contribuyeron con la información requerida para desarrollar esta investigación y al Grupo BioBio de la Unidad de Bioquímica de la Universidad del Rosario.
Referencias
1. Organización Mundial de la Salud. Estadísticas Sanitarias Mundiales OMS [internet]. 2012 [citado 2013 abr 16]. Disponible en http://www.who.int/gho/publications/world_health_statistics/2012/es
2. Ucrós Rodríguez S. Guías de Pediatría práctica basadas en la evidencia. Madrid: Editorial Panamericana; 2009.
3. Cullen P, Salgado E. Conceptos básicos para el manejo de la asfixia perinatal y la encefalopatía hipóxico-isquémica en el neonato. Trabajo de Revisión. Rev Mex Pediatr. 2009;76(4):174-80.
4. Perlman JM. Intrapartum hypoxic-ischemic cerebral injury and subsequent cerebral palsy: Medicolegal issues. Pediatr. 1997;99:851. doi: 10.1542/peds.99.6.851
5. González de Dios J. Definición de asfixia perinatal en la bibliografía médica: necesidad de un consenso. Rev Neurol. 2002;35(7):628-34.
6. D’Alton ME, Hankins GDV, Berkowitz RL, Bienstock J, Ghidini A, Goldsmith J et al. Executive Summary: Neonatal encephalopathy and neurologic outcome. Obstetrics Gynecol. 2014;123(4):896–901. doi: 10.1097/01.AOG.0000445580.65983.d2
7. Ortiz EI. Estrategias para la prevención del bajo peso al nacer en una población de alto riesgo, según la medicina basada en la evidencia. Col Med. 2001;32(4):159-2.
8. Speer M, Hankins GDV. Defining the true pathogenesis and pathophysiology of neonatal encephalopathy and cerebral pals. J Perinat. 2003;23:179-80. doi:10.1038/sj.jp.7210912
9. Saenger AK, Christenson RH. Stroke biomarkers: Progress and challenges for diagnosis, prognosis, differentiation, and treatment. Clinic Chem. 2010;56:121-33.
10. Van Handel M, Swaab H, de Vries LS, Jongmans MJ. Long-term cognitive and behavioral consequences of neonatal encephalopathy following perinatal asphyxia: A review. Eur J Pediatr. 2007;166(7):645-54.
11. Delfino A, Weinberger M, Delucchi G, del Campo S, Bargueño M, Filgueira L, et al. Seguimiento de recién nacidos con asfixia perinatal. Arch Pediatr Uruguay. 2010;81(2):73-7.
12. Woldesenbet M, Rosenfeld CR, Ramilo O, Johnson-Welch S, Perlman JM. Severe neonatal hypoxic respiratory failure correlates with histological chorioamnionitis and raised concentrations of interleukin 6 (IL 6), IL 8 and C reactive protein. Arch Dis Child Fetal. 2008 Neonatal Ed;93:413-7.
13. Ellis M, Manandhar N, Manandhar DS, Costello AM. Risk factors for neonatal encephalopathy in Kathmandu, Nepal, a developing country: Unmatched case control study. BMJ 2000;320(7244):1 229-36.
14. Hermansen MC, Goetz Hermansen M. Perinatal infections and cerebral palsy. Clin Perinatol. 2006;33:315-33.
15. Milsom I, Ladfors L, Thiringer K, Niklasson A, Odeback A and Thomberg E. Influence of maternal, obstetric and fetal risk factors on the prevalence of birth asphyxia at term in a Swedish urban population. Acta Obstet Gynecol Scand. 2002;81(10):909-17.
16. Ticona M, Huanco D, Lombardi L, Rossi G, Chavera L, Robles M. Incidencia y factores de riesgo asociados a asfixia perinatal Hospital Hipólito Unanue de Tacna 1 992-2 001. Rev Peru Pediatr. 2002;55(3):26-31.
17. Xiquitá Argueta TN, Hernández Marroquín DC, Escobar Romero CH, de Jesús Oliva Batres MA. Factores de riesgos perinatales y neonatales para el desarrollo de asfixia perinatal. [Tesis de especialización]. [Guatemala]: Universidad de San Carlos de Guatemala; 2009. 75p. Disponible en http://biblioteca.usac.edu.gt/tesis/05/05_8509.pdf
18. Badawi N, Kurinczuk J, Keogh J, Alessandri L, O’Sullivan F, Burton P, et. ál. Intrapartum risk factors for newborn encephalopathy: The Western Australian case control study. BMJ. 1998;317(7172):1554-8.
19. Ubeda Miranda J. Factores de riesgo asociados a asfixia perinatal severa en el servicio labor y parto del Hospital Bertha Calderón Roque (HBCR). Período enero 2000 a diciembre. [Tesis de especialización]. [Managua]: Universidad Nacional Autónoma de Nicaragua; 2000. 81p.
20. Torres Muñoz J. Caracterización de los recién nacidos con asfixia perinatal en un Hospital Universitario de tercer Nivel en Colombia. Rev Gastrohnup. 2013;15(2,2):S4-11.
Notas de autor
1 MD
2 MD MSc
3 Estad. MScs
4 MD
lilia.delriesgo@urosario.edu.co



