

Estrategias de intervención dirigidas a niños con trastorno negativista desafiante, una revisión de la literatura
Intervention Strategies Used in the Treatment of Children with Oppositional Defiant Disorder, a Review of Literature
Estratégias de intervenção dirigidas a crianças com transtorno desafiador opositivo, uma revisão da literatura
Estrategias de intervención dirigidas a niños con trastorno negativista desafiante, una revisión de la literatura
Revista Ciencias de la Salud, vol. 15, núm. 1, 2017
Universidad del Rosario
Recibido: 03 Diciembre 2015
Aceptado: 25 Octubre 2016
Información adicional
Para citar
este artículo: Monsalve A, Mora LF, Ramírez LC, Rozo V, Rojas DM. Estrategias
de intervención dirigidas a niños con trastorno negativista desafiante, una
revisión de la literatura. Rev Cienc Salud. 2017;15(1):105-127.
Doi: https://doi.org/10.12804/revistas.urosario.edu.co/revsalud/a.5384
Descargos
de responsabilidad: Los autores expresan no tener conflicto de
intereses para la publicación de este artículo.
Resumen: Objetivo: identificar las estrategias que se utilizan en el tratamiento de niños con trastorno oposicional desafiante. Materiales y métodos: se trata de una revisión de la literatura sobre las estrategias de intervención que se reportan para la intervención de niños con trastorno negativista desafiante, la cual se realiza en seis bases de datos: ProQuest, PubMed, Science Direct, Ebsco, Scopus y Scielo. Los criterios de inclusión fueron población infantil, publicaciones en el periodo 2007-2015, idioma español e inglés, que explicaran estrategias de intervención en niños con trastorno negativista desafiante, artículos completos y disponibles. Los criterios de exclusión fueron artículos que mencionan desórdenes cognitivos, intervenciones farmacológicas y tratamiento solo para déficit de atención con hiperactividad. El método de registro y análisis de resultados se realiza en una rejilla en Excel en la que se incluye el número de artículos por base de datos, año, país de publicación, disciplina, herramientas de evaluación, población y estrategia de intervención sugerida. Se revisaron un total de 50 artículos que se ajustaban al objetivo del estudio. Resultados: el 50% de las publicaciones se encontraron en Pubmed, el 16% en Scopus, el 14% en Science Direct, el 10% en Proquest, el 6% en Ebsco y en Scielo 4%. Estados Unidos es el país con mayor evidencia respecto al tema con un 60% de publicaciones. El 50% de las búsquedas reportan que las estrategias para el tratamiento del trastorno oposicional desafiante son desarrolladas de manera interdisciplinar y están dirigidas a la población infantil. Conclusiones: las estrategias de intervención se plantean desde un enfoque clínico y pocas involucran estrategias pedagógicas.
Palabras clave: trastorno oposicional desafiante, niños, estrategias.
Abstract: Objective: To identify the strategies used in the treatment of children with oppositional defiant disorder. Materials and methods: This is a review of literature on intervention strategies that are reported for the intervention of children with oppositional defiant disorder, which was performed in six databases: ProQuest, PubMed, Science Direct, Ebsco, Scopus and Scielo. Inclusion criteria were child population, publications in the period 2007-2015 in Spanish and English, articles that explained intervention strategies in children with oppositional defiant disorder, complete and available items. Exclusion criteria: articles that mentioned cognitive disorders, pharmacological interventions and only treatment for attention deficit hyperactivity disorder. The method of recording and analysis of the results is carried out on a grid in Excel in which the number of items per database, year, country of publication, discipline, assessment tools, and population strategy suggested intervention is included. A total of 50 items that fit the purpose of the study were revised. Results: 50% of the publications were found in PubMed, in Scopus 16%, 14% in Science Direct, 10% in the Proquest, 6% in Ebsco and 4% Scielo. United States is the country with more evidence on the issue with 60% of publications. 50% of the researches reported that strategies for treating oppositional defiant disorder are developed in an interdisciplinary way and are aimed at children. Conclusions: Intervention strategies arise from a clinical approach and few involve teaching strategies.
Keywords: Oppositional defiant disorder, children, strategies.
Resumo: Objetivo: Identificar as estratégias que se utilizam no tratamento de crianças com transtorno desafiador opositivo. Materiais e métodos: Trata-se de uma revisão da literatura sobre as estratégias de intervenção que se reportam para a intervenção de crianças com transtorno desafiador opositivo, a qual realiza-se em seis bases de dados: ProQuest, PubMed, Science Direct, Ebsco, Scopus e Scielo. Os critérios de inclusão foram população infantil, publicações no período 2007-2015, língua espanhola e inglesa, que explicaram estratégias de intervenção em crianças com transtorno negativista desafiador opositivo, artigos completos e disponíveis. Os critérios de exclusão foram artigos que mencionam desordens cognitivos, intervenções farmacológicas e tratamento só para déficit de atenção com hiperatividade. O método de registro e análise de resultados se realiza em uma grade em Excel na que se inclui o número de artigos por base de dados, ano, país de publicação, disciplina, ferramentas de avaliação, população e estratégia de intervenção sugerida. Revisaram-se um total de 50 artigos que se ajustavam o objetivo do estudo. Resultados: O 50% das publicações encontraram-se em Pubmed, o 16% em Scopus, o 14% em Science Direct, o 10% em Proquest, o 6% em Ebsco e em Scielo 4%. Os Estados Unidos é o país com maior evidência respeito ao tema com um 60% de publicações. O 50% das buscas reportam que as estratégias para o tratamento do transtorno desafiador opositivo são desenvolvidas de maneira interdisciplinar e estão dirigidas à população infantil. Conclusões: As estratégias de intervenção apresentam-se desde um enfoque clínico e poucas envolvem estratégias pedagógicas.
Palavras-chave: Transtorno desafiador opositivo, crianças, estratégias.
Introducción
El trastorno oposicional desafiante (TOD) también conocido como trastorno negativista desafiante (TND), se caracteriza por presentar un patrón recurrente de conducta hostil, desafiante y desobediente ante padres y figuras de autoridad. El inicio del trastorno se da durante la infancia y está caracterizado por la dificultad en el desarrollo social, emocional y académico, al igual que en el ámbito familiar (1).
El Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-V) explica el trastorno negativista desafiante dentro de los trastornos destructivos del control de los impulsos y de la conducta (2), el cual se caracteriza por presentar un patrón de enfado, actitud desafiante o vengativa, que dura por lo menos seis meses. Por otra parte, la Clasificación Internacional de Enfermedades (CIE-10) lo menciona como el trastorno disocial desafiante y oposicionista que refleja comportamientos desobedientes, provocadores y agresivos ante figuras de autoridad (3) (tabla 1).
En lo que concierne a las causas del trastorno, su desarrollo no responde a un único factor etiológico, por el contrario intervienen diferentes factores de riesgo que lo desencadenan. Los factores genéticos están asociados con la aparición del TND, estudios han demostrado que la similitud en la presentación de comportamientos disruptivos entre padres e hijos se explica principalmente por la transmisión genética. Así, los niños evocan respuestas de los padres como consecuencia de rasgos influenciados genéticamente o por factores hereditarios. Por lo tanto, un niño genéticamente influenciado por un estilo de temperamento desinhibido puede manifestar reacciones negativas propias de los padres (4).
Del mismo modo, existen factores ambientales que conllevan a un alto riesgo de presentar el trastorno negativista desafiante ya que es más frecuente en familias donde existen conflictos conyugales, maltrato o abuso infantil, disfunción familiar, condiciones precarias, hacinamiento y rol social limitado. También existen factores psicológicos relacionados con el apego inseguro, así como patrones de crianza deficientes o de dura disciplina, que tienen como consecuencia la aparición de comportamientos típicos de este trastorno (5). De igual modo, los niños con este trastorno de madres con antecedentes depresivos, son más propensos a presentar conductas de riesgo agresivas, desafiantes y desobedientes a lo largo de su infancia e incluso en su vida adulta. Los factores sociales asociados a bajos recursos económicos y violencia social pueden contribuir también a la aparición de síntomas de este trastorno (6).
Existe un alto factor de comorbilidad entre el trastorno negativista desafiante (TND), el trastorno de déficit de atención e hiperactividad (TDAH) y el trastorno disocial (TD), debido a que los niños experimentan múltiples factores de riesgo como los presentados anteriormente y los considerados de tipo individual y contextual (5).
En relación con los índices de prevalencia, en el 2001 la American Psychiatric Association reportó que el trastorno presenta una prevalencia entre el 2% y el 16 % en función de la naturaleza de la población estudiada y de los métodos de evaluación, el cual puede presentarse a partir de los 3 años de edad, o iniciar la manifestación de los síntomas a la edad de 8 años. De acuerdo con López-Villalobos y colegas en el 2014, la prevalencia del TND es 5,6% —intervalo de confianza (IC) 95%—, la prevalencia según el género masculino indica el 6,8%; y el femenino 4,3%, la prevalencia en educación secundaria corresponde al 6,2%; y en educación primaria es del 5,3%. Cabe resaltar que no existen diferencias significativas en función del sexo, edad, tipo de institución educativa, ni por zona sociodemográfica. La prevalencia del TND sin considerar deterioro funcional aumentaría al 7,4%. Los casos de TND presentan significativamente peores resultados académicos (resultados académicos globales, lectura, matemáticas y expresión escrita) y peor conducta en clase (relación con compañeros, respeto a las normas, destrezas de organización, realización de tareas académicas e interrupción de la clase) (7).
Estudios evidencian que el TND es más común en niños que en niñas, la proporción encontrada es de 4:1, por cada cuatro niños diagnosticados una niña presenta el trastorno (8), lo cual coincide con el estudio de López-Villalobos realizado en España.
Desde el punto de vista epidemiológico, Keenan y Wakschlag en el año 2000, citados por Owens et al., mencionan que los comportamientos disruptivos son la razón más común por la cual se remite a los estudiantes a los servicios de salud mental, sobre todo en edad preescolar (9). Igualmente, Williford y Shelton en 2008, citan a Powell, y el estudio de 2003 de Fixsen y Dunlap, quienes han evidenciado que en la edad preescolar los niños entre los tres y los cuatro años de edad manifiestan conductas agresivas que impactan en un 10 a 20% los entornos educativos y familiares en los que participan. Para los niños que experimentan condiciones de vulnerabilidad, estas tasas aumentan sustancialmente y oscilan entre el 20 y el 30% (10).
Muñoz en el año 2003, citado por Ortiz B, Giraldo C., Palacio J., realizó un estudio en Bogotá, en el cual se encontró que el 59.4 % de la población preescolar presentaba TND, de los cuales el 9,4% está relacionado con ansiedad y el 6,3% con depresión. La mayoría de estos niños provenían de hogares desintegrados de estratos 1 y 2 con poca capacidad para establecer normas, y presencia de episodios depresivos en madres cabeza de hogar (6). Los estudios presentados revelan la importancia de analizar los contextos socioculturales y las estructuras familiares para determinar aspectos como la elección de colegio y los soportes académicos y pedagógicos necesarios para una buena inclusión educativa y manejo terapéutico.
Los tratamientos más empleados para el manejo de este trastorno han sido de tipo no farmacológico: psicológicos, terapia familiar, grupal e individual. El uso de tratamientos farmacológicos para el TND ha sido poco investigado puesto que no se consideran eficaces para este trastorno, aunque pueden utilizarse solo si están presentes otros síntomas, por ejemplo si hay un diagnóstico de comorbilidad del TDAH (11).
Cabe resaltar, que un aspecto importante del tratamiento es la consideración de la vida ocupacional, incluyendo actividades de tipo grupal, debido a que facilitan la interacción social, modelan conductas y estimulan comportamientos positivos a través de tareas acordes a la edad del niño que proporcionan oportunidades para recibir retroalimentación de sus comportamientos (12); de igual forma, se realizan modificaciones o adaptaciones en el aula de clase para regular el comportamiento de los niños a través de la modulación y organización de las sensaciones (13).
Materiales y Métodos
Se realizó una búsqueda de literatura sobre las estrategias de intervención que se utilizan en niños con trastorno oposicional desafiante. El presente estudio se ajustó a un análisis documental de tipo bibliométrico; se estableció un consenso entre las investigadoras para el establecimiento de los criterios de búsqueda en la literatura o reportes, teniendo como criterios de inclusión: población infantil, años de publicación de 2007 a 2015, artículos en español e inglés, disponibles y completos, y que explicaran estrategias de intervención en niños con trastorno negativista desafiante, y de exclusión: artículos que mencionaran tratamientos farmacológicos, desórdenes cognitivos y trastorno por déficit de atención. Los tesauros utilizados para la búsqueda fueron en español e inglés los siguientes: “Trastorno Oposicional Desafiante”, “Trastorno Negativista Desafiante”, “Niños”, “Procedimientos”, Estrategias” e “Intervenciones” y en inglés “Disruptive Behavior Disorder”, “Oppositional Defiant Disorder”, “Children”, “Procedures” “Strategies” e “Interventions”, y los boléanos “AND” y “OR”. La búsqueda fue realizada en las bases de datos Proquest, Pubmed, Science Direct, Ebsco, Scopus y Scielo.
Procedimientos
El instrumento que se utilizó para organizar la información fue una rejilla en el programa Excel versión 2013, con el número de artículos seleccionados de acuerdo a los criterios de inclusión y exclusión mencionados anteriormente. Las variables a tener en cuenta para el registro de la información en dicha rejilla fueron: título, autor(es), año, país, idioma, área profesional, herramienta de evaluación, población, tipo de intervención o estrategia y criterios de inclusión y exclusión.
Para la revisión de la literatura se tuvieron en cuenta artículos escritos en los idiomas inglés y español, publicados en el periodo 2007-2015. La revisión se realizó en las siguientes bases de datos: Proquest, PubMed, Science Direct, Ebsco, Scopus y Scielo. La cadena de búsqueda utilizada para realizar el análisis fue en inglés y español: ((“trastorno oposicional desafiante” OR “trastorno negativista desafiante”) AND (estrategias OR intervención) AND (niños)), combinación que arrojó 685 artículos, de los cuales se leyó el título y el abstract y se descartaron los duplicados para obtener finalmente 53 artículos que corresponden a la evidencia utilizada para el presente artículo.
Resultados
El número de artículos por base de datos reporta que Pubmed es la base de datos con mayor cantidad de publicaciones sobre el tema con un 50%, seguido de Scopus con un 16%, Science Direct con un 14%, Proquest con un 10%, Ebsco con un 6% y Scielo con un 4%.
Adicionalmente, se evidencia que la mayor cantidad de artículos se hallan en el periodo 2013-2015 (40%), seguido del periodo 2007-2009 (32%) y finalmente el periodo 2010-2012 (28%), lo que muestra el interés que ha suscitado en los investigadores, este tema en los últimos años.
Con respecto a los países que desarrollan investigación alrededor del tema, se encuentra que Estados Unidos es el país con mayor número de publicaciones con un 60%, seguido de Canadá con un 13%, Reino Unido con un 6%, Australia y España con un 4% y finalmente países como Argentina, Colombia, Holanda, Irán, Italia, México y Rumania con un 2% cada uno.
En la tabla 2, se muestra que la mayor cantidad de artículos escritos corresponden al núcleo interdisciplinar (50%), puesto que participan diferentes disciplinas en el abordaje y tratamiento de los niños con TND, seguido por la psicología (28%), la psiquiatría (20%) y la enfermería (2%).

En la tabla 3, se reportan los estudios encontrados en la literatura y las diferentes estrategias de intervención sugeridas a los diferentes actores involucrados en el proceso de tratamiento del trastorno negativista desafiante.
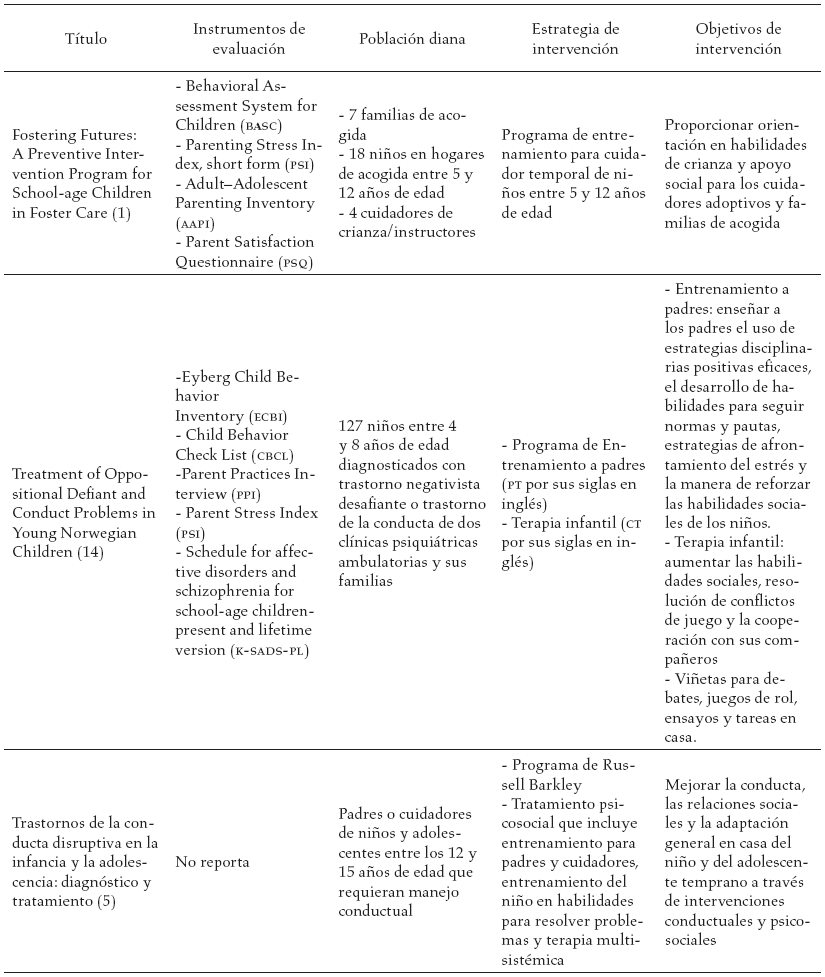
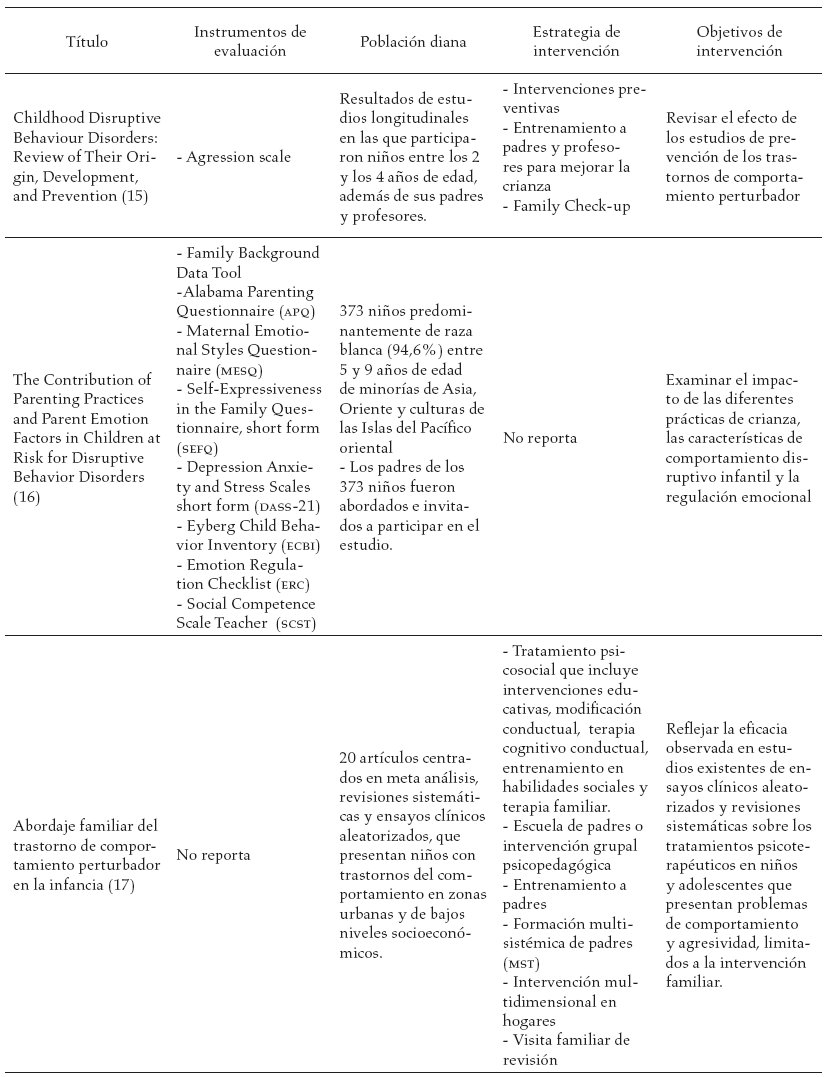
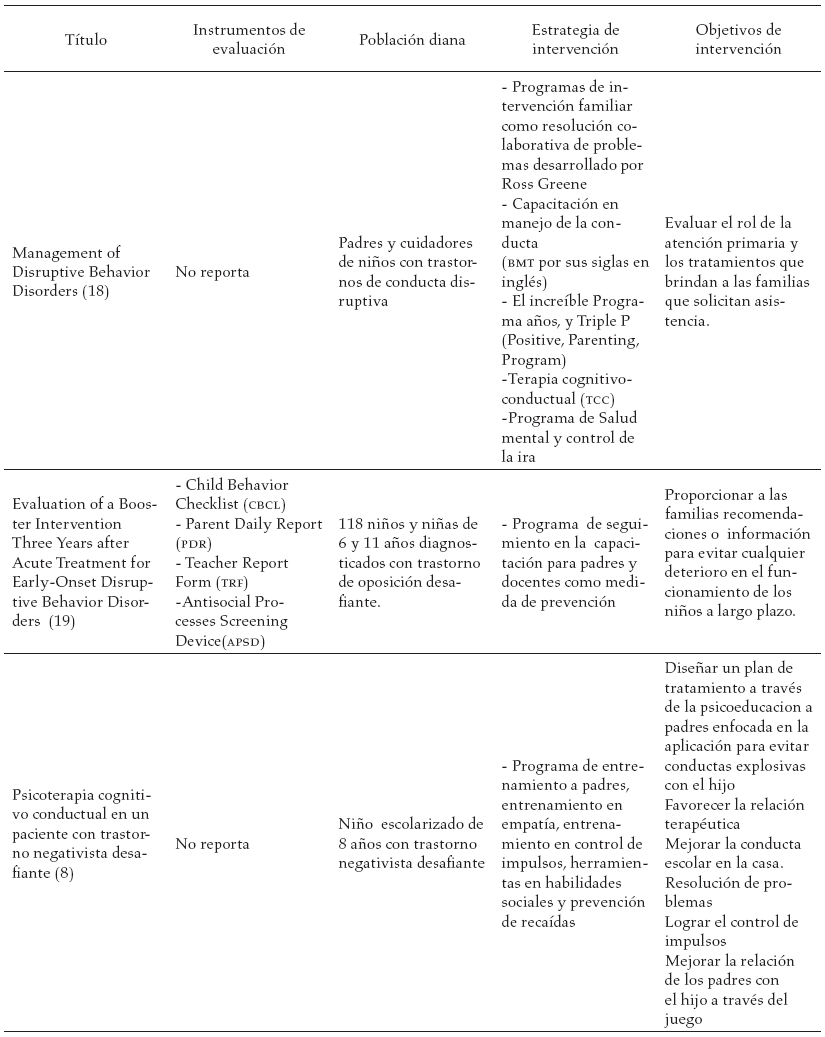
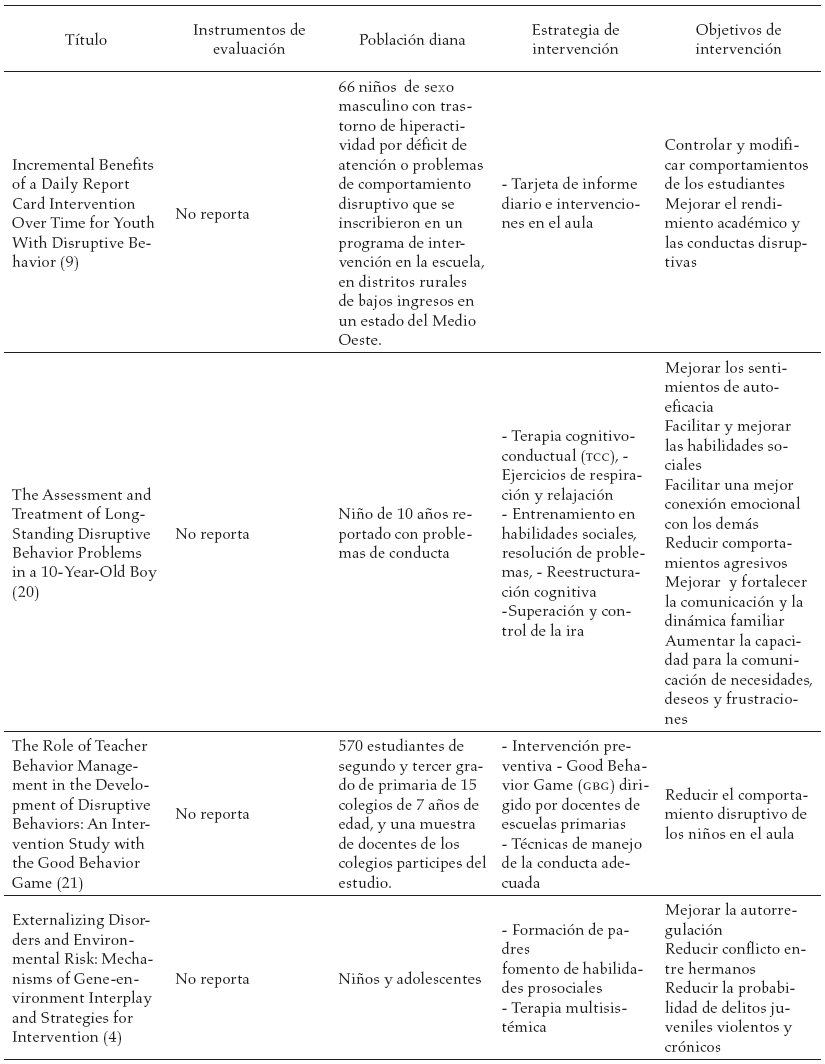

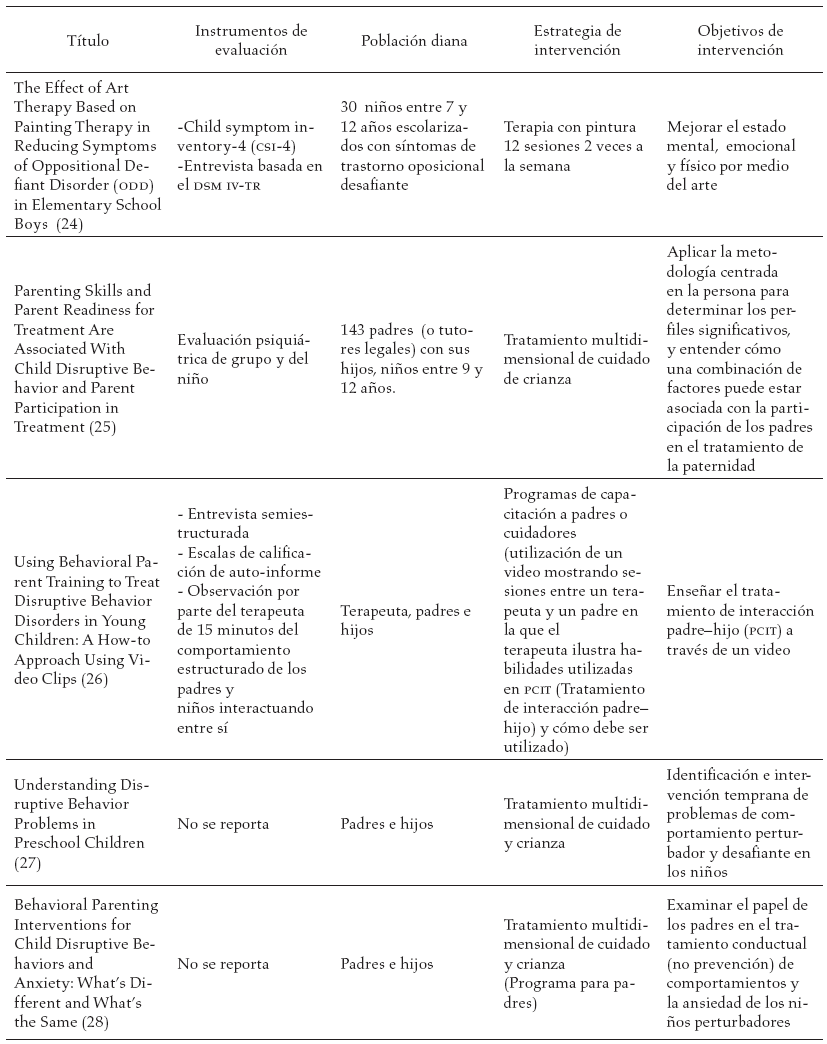
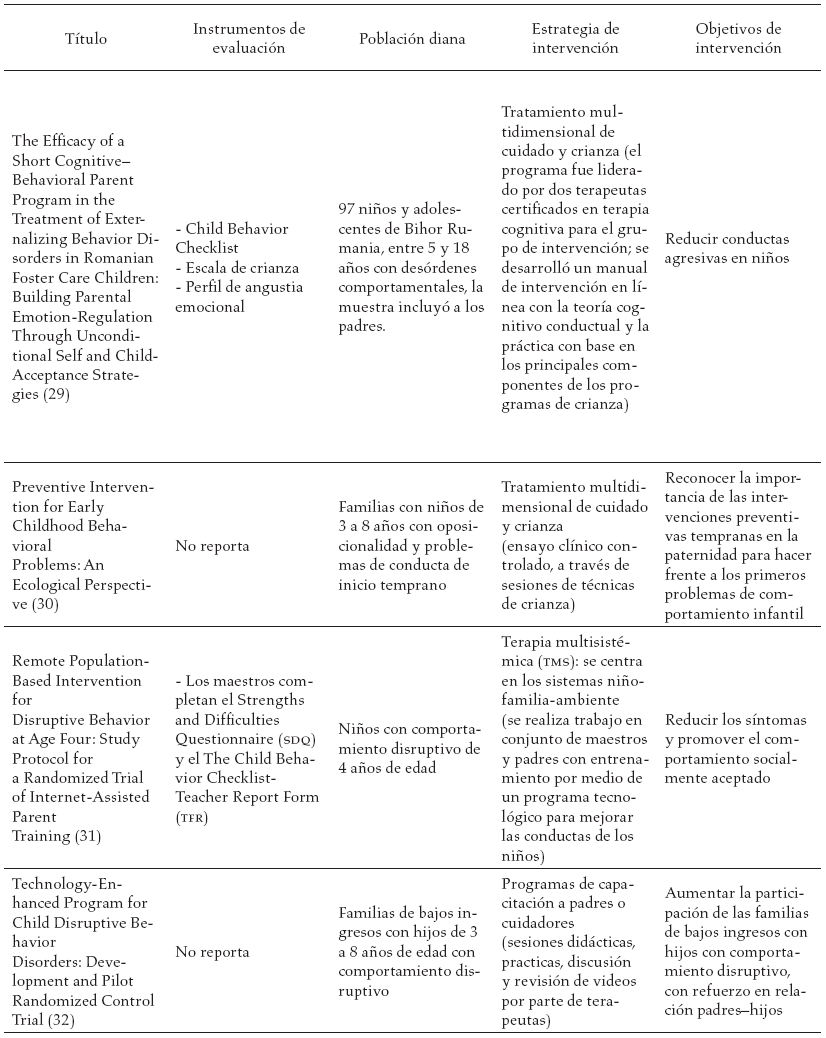
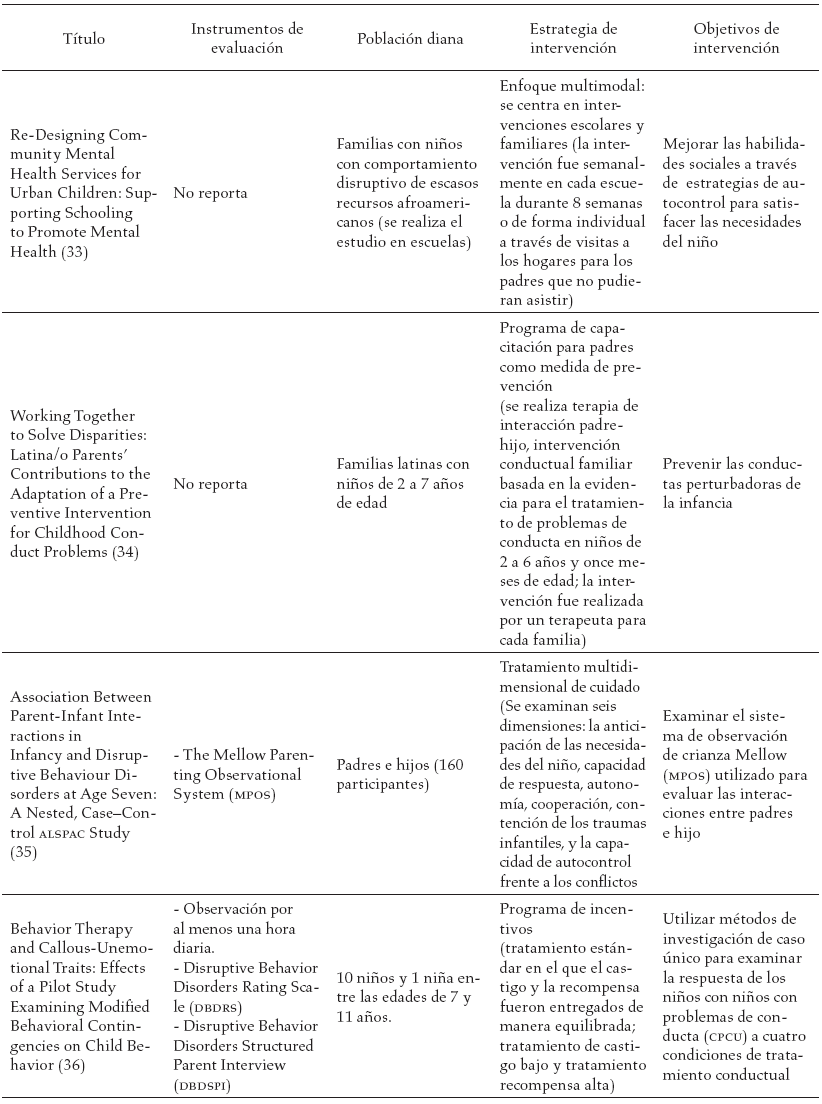
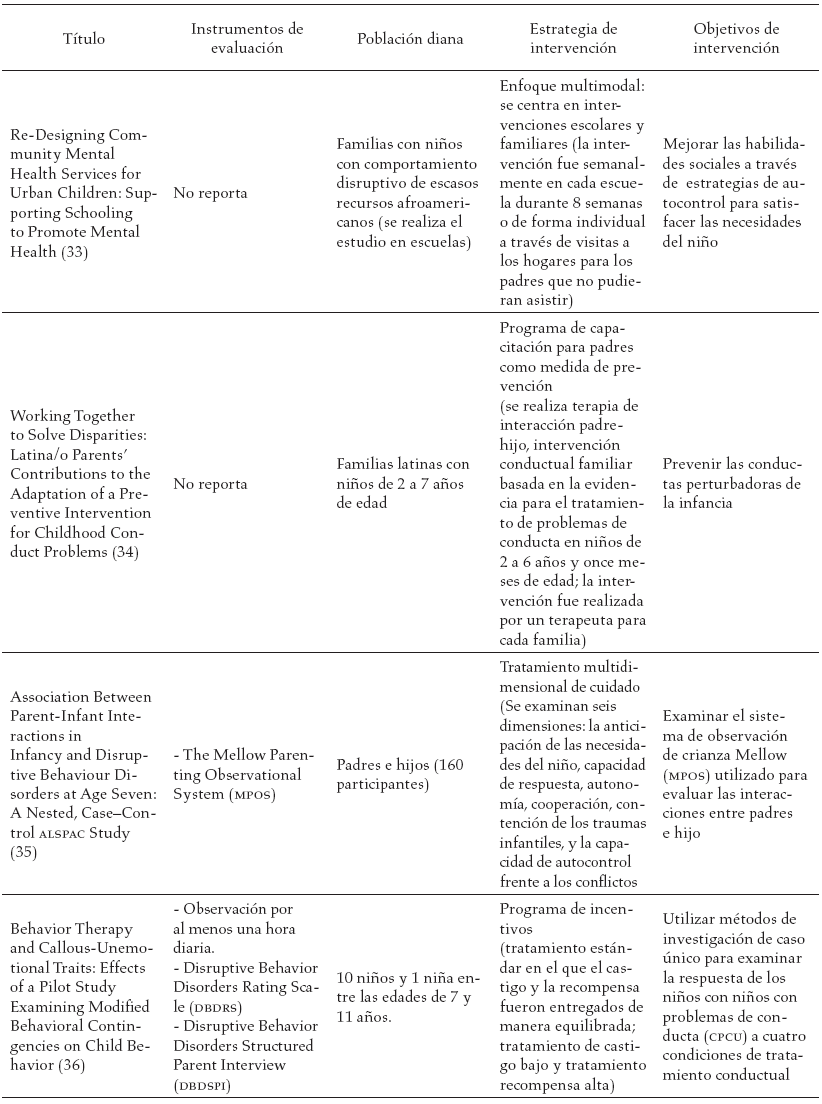
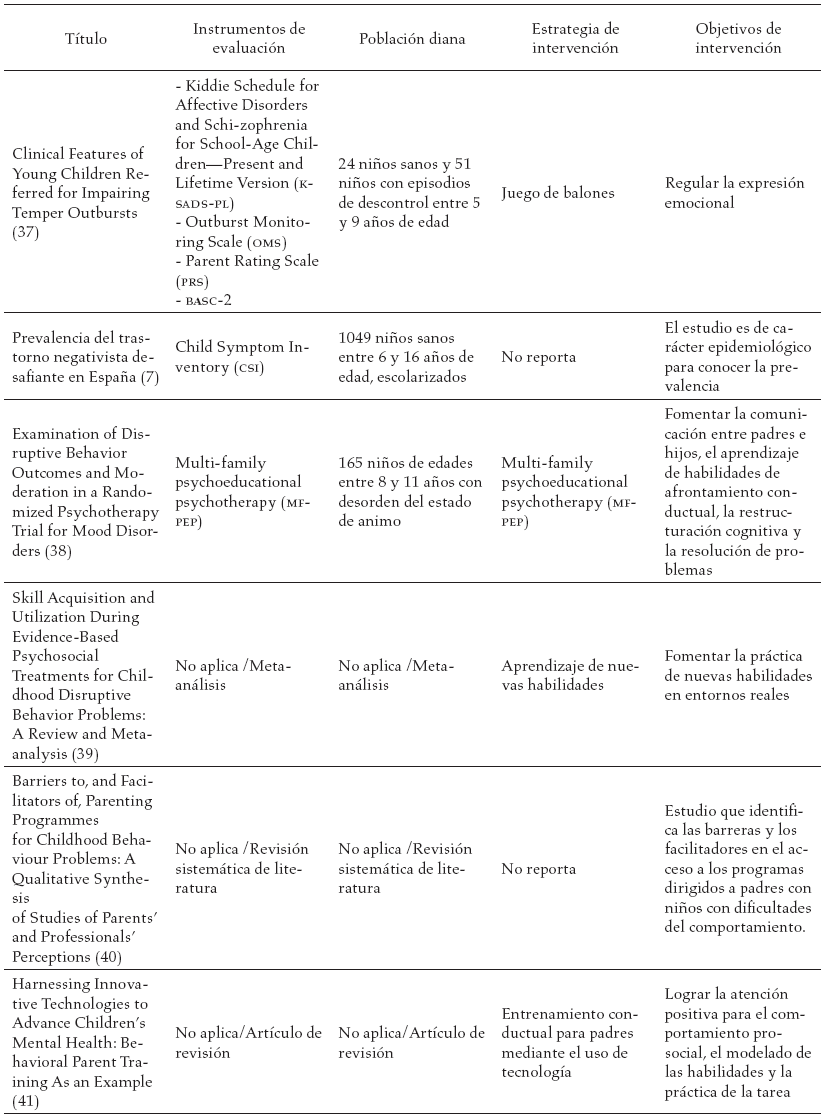
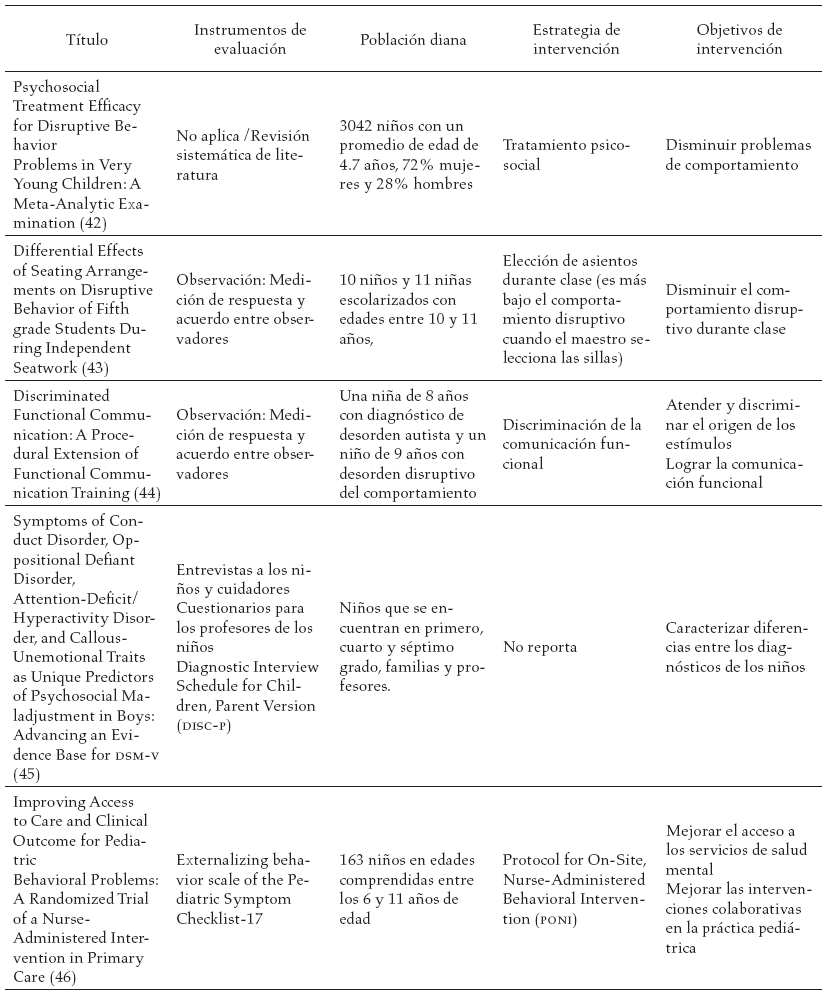
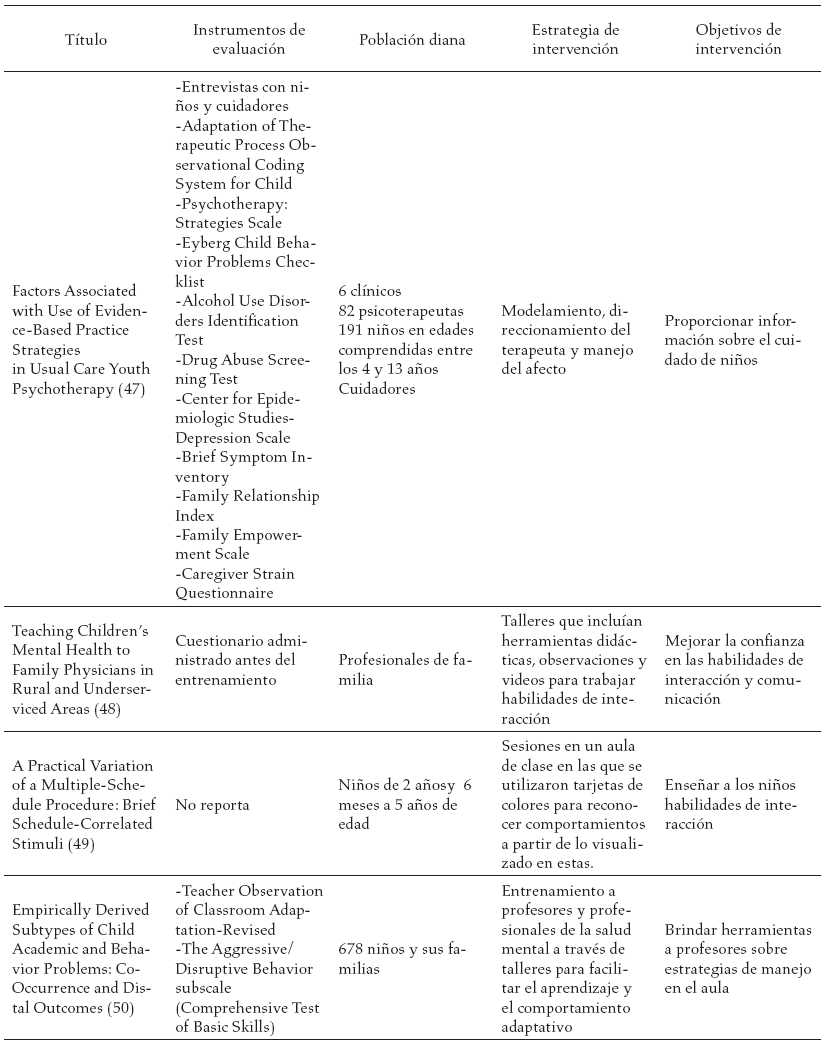
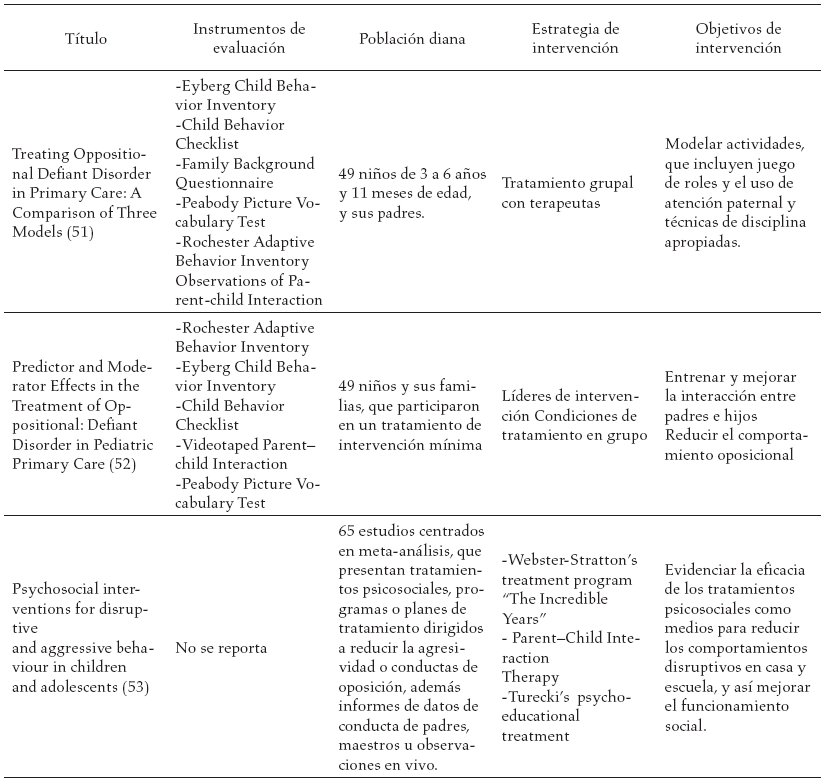
Discusión
Los retos que enfrenta un niño con trastorno negativista desafiante, al igual que su familia y su entorno, están relacionados con la dificultad para recibir un tratamiento oportuno y apropiado. Las conductas agresivas se presentan en niños en etapa preescolar de 3 a 4 años de edad en un 10 a 20% (8). Desde esta afirmación se plantea la importancia de identificar de manera precoz estos comportamientos para plantear un programa de intervención oportuno que proporcione mayores oportunidades de cambiar las conductas y los comportamientos agresivos, disruptivos y desafiantes. Aproximadamente la mitad de los niños en edad preescolar continúan mostrando estos comportamientos con el tiempo. Es por tal razón que la prevención exitosa e intervención dependen del tratamiento temprano en el desarrollo del niño (8).
La falta de apoyo parental y calidez se encuentra vinculada con problemas de conducta (8). Así mismo, el proceso en el ciclo de vida de los miembros de la familia, específicamente los padres, tiene un impacto central sobre el desarrollo del niño, debido a que la salud mental, la pobre vigilancia y la desventaja socioeconómica están relacionadas con la aparición de trastornos de la conducta (17). De esta manera, la falta de entrenamiento y capacitación de los padres sobre estrategias de manejo y afrontamiento influyen en el proceso de intervención de la población (8, 9, 10, 11, 12, 13, 14, 15, 16, 17).
En este sentido, la literatura reporta que los padres abandonan con el tiempo las intervenciones terapéuticas, generando en los niños la reaparición de conductas problemáticas (8). Tal como lo indican Bunge, Gomar y Mandil, citados por Genise en 2014, el programa de entrenamiento a padres cuenta con un alto índice de eficacia; no obstante, en una importante cantidad de casos se producen recaídas. Sin embargo, los padres que aplican correctamente refuerzos positivos ante conductas prosociales, disminuyen notoriamente las verbalizaciones descalificadoras hacia los niños; igualmente ocurre con los padres que dejan de evidenciar ante sus hijos las discrepancias en los estilos de crianza (8). Habría que decir también, que el efecto ejercido por el modelo de crianza adoptado por los padres, así como la respuesta que la familia tiene ante el comportamiento del niño, contribuyen a que este se aferre a un estilo de comportamiento que, a su vez, le ha sido asignado (8).
Según Peña y Palacios en el 2011, uno de los programas ampliamente usados en el tratamiento del TND es el de Russell Barkley, que tiene como objetivo mejorar la conducta, las relaciones sociales y la adaptación en el ambiente familiar del niño. En consecuencia con este argumento los padres deben aprender a captar la atención de sus hijos, dar órdenes de forma clara, enseñarlo a no interrumpir actividades y aprender a señalar el mal comportamiento de forma constructiva, para así lograr que los obedezcan (5).
Quiroz en 1997, citado por Leflot, Van Lier, Onghena, Colpin, en 2010, refiere que en el contexto escolar los maestros influyen y predisponen el comportamiento de los niños, esto obedece a que los profesores rara vez plantean enfoques de prevención y educación para disminuir las manifestaciones disruptivas y de esta forma promover la conducta adaptativa en el aula. Patterson, Sutherland y Oswald en 2005, citados por los mismos autores, mencionan que cuando los profesores se enfrentan al comportamiento perturbador de los niños, con frecuencia reaccionan de manera irritable y autoritaria. Estas reacciones negativas frente a los problemas de actitud del niño por parte de los profesores pueden aumentar el riesgo de reforzar dichos comportamientos perturbadores (22).
Ferguson, Houghton y Stherland en 2008 citados por Leflot, Van Lier, Onghena, Colpin, en 2010, han demostrado que técnicas adecuadas de manejo de la conducta como proporcionar y establecer rutinas, reglas y consecuencias claras, al igual que utilizar refuerzos positivos y recompensas, promueven en los niños comportamientos apropiados dentro del aula y reducen las manifestaciones disruptivas. Por otra parte, Nelson y Roberts en 2000, citados por los mismos autores refieren que utilizar técnicas de gestión, tales como correcciones, amonestaciones y comandos negativos pueden provocar más trastornos en el niño (22). En este sentido, promover la reducción en el uso de comentarios negativos de los maestros hacia los niños apoyará en la disminución de sus comportamientos desafiantes.
De igual forma, las acciones terapéuticas que se utilizan en el proceso de intervención de niños con TND, estarán enmarcadas en un trabajo conjunto con los padres y maestros, que permitan estructurar hábitos y rutinas, además del fortalecimiento de las destrezas de regulación emocional, utilizando el juego como medio para establecer normas y reglas básicas para las habilidades sociales que pueden ser transferibles al aula o a contextos familiares. De esta manera como lo señala Turner, Foster y Johnson en 2003, el interés fundamental será promover el desarrollo de habilidades adaptativas para facilitar el desempeño ocupacional del niño, lograr su participación activa y efectiva en los roles propios de su edad, empoderar a padres y profesores en estrategias de manejo en casa y en el aula (54).
Referencias
1. Nilsen W. Fostering futures: A Preventive intervention program for school-age children in foster care. Clin Child Psychol Psychiatry. 2007;12(1):45-63.
2. Asociación Americana de Psiquiatría. Guía de consulta de los criterios diagnóstico del DSM-5. 5a ed. Madrid: Editorial Médica Panamericana; 2014.
3. Organización Mundial de la Salud. Guía de bolsillo de la clasificación CIE-10. 1ª ed. Madrid: Médica Panamericana; 2008.
4. Samek D, Hicks B. Externalizing disorders and environmental risk: Mechanisms of gene-environment interplay and strategies for intervention. Clin Practice. 2014;11(5):537- 47.
5. Peña F, Palacios L. Trastornos de la conducta disruptiva en la infancia y la adolescencia: diagnóstico y tratamiento. Salud Mental. 2011;34(5):421-7.
6. Ortiz B, Giraldo C, Palacio J. Trastorno oposicional desafiante: enfoques diagnóstico y terapéutico y trastornos asociados. [Oppositional defiant disorder: Diagnostic and therapeutic approaches, and associated disorders.] Iatreia. 2008;21(1):54-62.
7. López-Villalobos J, Andrés J, Rodríguez L, Garrido-Redondo M, Sacristán-Martín AM, Martínez-Rivera MT, et al. Prevalencia del trastorno negativista desafiante en España. Rev Psiquiatría Salud Mental. 2014;7(2):80-7.
8. Genise G. Psicoterapia cognitivo conductual en un paciente con trastorno negativista desafiante. Rev Argen Clín Psicol. 2014;23(2):145-52.
9. Owens J, Holdaway A, Zoromski A, Evans SW, Hinawan LK, Girio-Herrera E, et al. Incremental benefits of a daily report card intervention over time for youth with disruptive behavior. Behav Therapy. 2012;43(4):848-61.
10. Williford A, Shelton T. Using mental health consultation to decrease disruptive behaviors in preschoolers: Adapting an empirically-supported intervention. J Child Psychol Psychiatry Allied Discip. 2008;49(2):191-200.
11. Vásquez J, Feria M, Palacios L, Peña F. Guía clínica para el trastorno disocial. Instituto Nacional de Psiquiatría Ramón de la Fuente. México DF; 2010:17. Disponible en: http://www.inprf.gob.mx/opencms/export/sites/INPRFM/psicosociales/archivos/guias/trastorno_disocial.pdf
12. López P, Castellanos M, Moldes V. Terapia ocupacional en la infancia teoría y práctica. Buenos Aires: Panamericana; 2008.
13. Watling R. Interventions and strategies for challenging behaviors. En: Case J, Brien J. Occupational therapy for children and adolescents.7a ed. Washington: Elsevier; 2010. p.374-80.
14. Larsson B, Fossum S, Clifford G, Drugli M, Handegård B, Mørch W-T. Treatment of oppositional defiant and conduct problems in young Norwegian children. Eur Child Adolesc Psychiatry. 2009; 18(1):42-52.
15. Petitclerc A, Tremblay R. Childhood disruptive behaviour disorders: Review of their origin, development, and prevention. Can J Psychiatry. 2009;54(4):222-31.
16. Duncombe M, Havighurst S, Holland K, Frankling EA. The contribution of parenting practices and parent emotion factors in children at risk for disruptive behavior disorders. Child Psychiatry Human Develop. 2012;43(5):715-33.
17. Jiménez J, Pérez M, Navarro F, Medina L, Almela J. Abordaje familiar del trastorno de comportamiento perturbador en la infancia. Acta Pediátra. Español. 2010;68(3):119-23.
18. French W, Kisicki M. Management of disruptive behavior disorders. Pediatr Ann. 2011;40(11):563-8.
19. Kolko D, Lindhiem O, Hart J, Bukstein OG. Evaluation of a booster intervention three years after acute treatment for early-onset disruptive behavior disorders. J Abnorm Child Psychol. 2014;42(3):383-98.
20. Rote J, Dunstan D. The assessment and treatment of long-standing disruptive behavior problems in a 10-year-old boy. Clin Case Stud. 2011; 10(4):263-77.
21. Leflot G, Van Lier PAC, Onghena P, Colpin H. The role of teacher behavior management in the development of disruptive behaviors: An intervention study with the good behavior game. J Abnorm Child Psychol. 2010;38(6):869-82.
22. Lochman JE, Powell NP, Boxmeyer CL, Jimenez-Camargo L. Cognitive-Behavioral therapy for externalizing disorders in children and adolescents. Child Adolesc Psychiatric Clin North Am. 2011;20(2):305-18.
23. Masi G, Manfredi A, Milone A, et al. Predictors of nonresponse to psychosocial treatment in children and adolescents with disruptive behavior disorders. J Child Adolesc Psychopharmacol. 2011;21(1):51-5.
24. Khadar M, Babapour J, Sabourimoghaddam H. The effect of art therapy based on painting therapy in reducing symptoms of oppositional defiant disorder (ODD) in elementary school boys. Procedia - Soc Behav Sci. 2013;84:1872-8.
25. Andrade B, Browne D, Naber A. Parenting skills and parent readiness for treatment are associated with child disruptive behavior and parent participation in treatment. Behav Therapy. 2015;46(3):365-78.
26. Borrego J, Burrell L. Using behavioral parent training to treat disruptive behavior disorders in young children: A how-to approach using video clips. Cogn Behav Pract. 2010;17(1):25-34.
27. Breitenstein SM, Hill C, Gross D. Understanding disruptive behavior problems in preschool children. J Pediatr Nursing. 2009;24(1):3-12.
28. Forehand R, Jones D, Parent J. Behavioral parenting interventions for child disruptive behaviors and anxiety: What’s different and what’s the same. Clin Psychol Rev. 2013;33(1):133-45.
29. Gaviţa O, David D, Bujoreanu S, Tiba A, Ionuţiu D. The efficacy of a short cognitive–behavioral parent program in the treatment of externalizing behavior disorders in Romanian foster care children: Building parental emotion-regulation through unconditional self and child-acceptance strategies. Child Youth Serv Rev. 2012;34(7):1290-7.
30. Shepard S, Dickstein S. Preventive intervention for early childhood behavioral problems: An ecological perspective. Child Adolesc Psychiatric Clin North Am. 2009;18(3):687-706.
31. McGrath P, Sourander A, Lingley-Pottie P, Ristkari T, Cunningham C, Huttunen J, et al. Remote population-based intervention for disruptive behavior at age four: Study protocol for a randomized trial of Internet-assisted parent training. BMC Public Health. 2013;13:2-11.
32. Jones DJ, Forehand R, Cuellar, J Parent J, Haney Cutt A, Khaujou O, et al. Technology-Enhanced program for child disruptive behavior disorders: Development and pilot randomized control trial. J Clin Child Adolece Psychol. 2014;43(1):88-101.
33. Atkins M, Shernoff E, Frazier S, Schoenwald SK, Cappella E, Marinez-Lora A, et al. Re-designing community mental health services for urban children: Supporting schooling to promote mental health. J Consult Clin Psychol. 2015;83(5):839-52.
34. Niec L, Acevedo-Polakovich I, Abbenante-Honold E, Christian AS, Barnett ML, Aguilar G, et al. Working together to solve disparities: Latina/o parents’ contributions to the adaptation of a preventive intervention for childhood conduct problems. Psychol Serv. 2014;11(4):410-20.
35. Puckering C, Allely C, Doolin O, Purves D, McConnachie A, Johnson PC, et al. Association between parent-infant interactions in infancy and disruptive behaviour disorders at age seven: a nested, case–control alspac study. BMC Pedriatrics: 2014;14(223):1471-2431.
36. Miller N, Haas S, Waschbusch D, Willoughby MT, Helseth SA, Crum KI, et al. Behavior therapy and callous-unemotional traits: Effects of a pilot study examining modified behavioral contingencies on child behavior. Behav Ther. 2014;45(5):606-18.
37. Roy A, Klein R, Angelosante A, et al. Clinical features of young children referred for impairing temper outbursts. J Child Adolesc Psychopharmacol. 2013;23(9):588-96.
38. Boylan K, MacPherson H, Fristad M. Examination of disruptive behavior outcomes and moderation in a randomized psychotherapy trial for mood disorder. J Am Academic Child Adolesc Psychiatry.2013;52(7):699-708.
39. Lindhiem O, Hiha J, Trentacosta C, Herschell A, Kolko D. Skill acquisition and utilization during evidence-based psychosocial treatments for childhood disruptive behavior problems: A review and meta-analysis. Clin Child Fam Psychol Rev. 2014;17(1):41-66.
40. Koerting J, Smith E, Knorles M, Latter S, Elsey H, McCann DC, et al. Barriers to, and facilitators of, parenting programmes for childhood behaviour problems: a qualitative synthesis of studies of parents’ and professionals’ perceptions. Eur Child Adolesc Psychiatry. 2013;22:653-70.
41. Jones D, Forehand R, Cuellar J, Kincaid C, Parent J, Fenton N, et al. Harnessing innovative technologies to advance children’s mental health: Behavioral parent training as an example. Clin Psychol Rev. 2013;33(2):241-52.
42. Comer J, Chow C, Chan P, Copper-Vince C, Wilson L. Psychosocial treatment efficacy for disruptive behavior problems in very young children: A meta-analytic examination. J Am Acad Child Adolesc Psychiatry. 2013;52(1):26-36.
43. Bicard D, Ervin A, Bicard S, Baylot-Casey L. Differential effects of seating arrangements on disruptive behavior of fifth grade students during independent seatwork. J Applied Behav Analysis. 2012;45:407-11.
44. Chirighin A, Zelenka K. Discriminated functional communication: A procedural extension of functional communication training. J Applied Behav Analysis. 2010;43:249-64.
45. Pardini D, Fite P. Symptoms of conduct disorder, oppositional defiant disorder, attention-deficit/hyperactivity disorder, and callous-unemotional traits as unique predictors of psychosocial maladjustment in boys: Advancing an evidence base for DSM-V. J Am Acad Child Adolesc Psychiatry. 2010;49(11):1134-44.
46. Kolko D, Campo J, Kelleher K, Cheng Y. Improving access to care and clinical outcome for pediatric behavioral problems: A randomized trial of a nurse-administered intervention in primary care. J Dev Behav Pediatr. 2010;31(5):393-404.
47. Brookman-Frazee L, Haine R, Baker-Eriezén M, Zoffness A, Garland A. Factors associated with use of evidence-based practice strategies in usual care youth psychotherapy. Adm Policy Ment Health. 2010;37:254-69.
48. Stretch N, Steele M, Davidson B, et al. Teaching children’s mental health to family physicians in rural and underserviced areas. Can J Rural Med. 2009;14(3):96-100.
49. Tiger J, Hanley G, Larsen K. A practical variation of a multiple-schedule procedure: Brief schedule-correlated stimuli. J Applied Behav Analysis. 2008;41:125-130.
50. Reinke W, Herman K, Petras H, Lalongo N. Empirically derived subtypes of child academic and behavior problems: Co-occurrence and distal outcomes. J Abnorm Child Psychol. 2008;36(5):759-70.
51. Lavigne J, LeBailly S, Gouze K, Cicchetti C, Pochyly J, Arend R, et al. Treating oppositional defiant disorder in primary care: A comparison of three models. J Pediatr Psychol. 2008;33(5):449-61.
52. Lavigne J, LeBailly S, Gouze K, Cicchetti C, Jessup BW, Arend R, et al. Predictor and moderator effects in the treatment of oppositional defiant disorder in pediatric primary care. J Pediatr Psychol. 2008;33(5):462-72.
53. Fossum S, Handegård B, Martinussen M, Mørch W. Psychosocial interventions for disruptive and aggressive behaviour in children and adolescents. Euro Child Adolescent Psychiatry. 2008;17(7):438-51.
54. Turner A, Foster M, Johnson S. Terapia ocupacional y disfunción física. Principios, técnicas y práctica. 5a ed. Madrid: Elsevier Science. 2003.
Notas
1. Nilsen W. Fostering futures: A Preventive intervention program for school-age children in foster care. Clin Child Psychol Psychiatry. 2007;12(1):45-63.
2. Asociación Americana de Psiquiatría. Guía de consulta de los criterios diagnóstico del DSM-5. 5a ed. Madrid: Editorial Médica Panamericana; 2014.
3. Organización Mundial de la Salud. Guía de bolsillo de la clasificación CIE-10. 1ª ed. Madrid: Médica Panamericana; 2008.
4. Samek D, Hicks B. Externalizing disorders and environmental risk: Mechanisms of gene-environment interplay and strategies for intervention. Clin Practice. 2014;11(5):537- 47.
5. Peña F, Palacios L. Trastornos de la conducta disruptiva en la infancia y la adolescencia: diagnóstico y tratamiento. Salud Mental. 2011;34(5):421-7.
6. Ortiz B, Giraldo C, Palacio J. Trastorno oposicional desafiante: enfoques diagnóstico y terapéutico y trastornos asociados. [Oppositional defiant disorder: Diagnostic and therapeutic approaches, and associated disorders.] Iatreia. 2008;21(1):54-62.
7. López-Villalobos J, Andrés J, Rodríguez L, Garrido-Redondo M, Sacristán-Martín AM, Martínez-Rivera MT, et al. Prevalencia del trastorno negativista desafiante en España. Rev Psiquiatría Salud Mental. 2014;7(2):80-7.
8. Genise G. Psicoterapia cognitivo conductual en un paciente con trastorno negativista desafiante. Rev Argen Clín Psicol. 2014;23(2):145-52.
9. Owens J, Holdaway A, Zoromski A, Evans SW, Hinawan LK, Girio-Herrera E, et al. Incremental benefits of a daily report card intervention over time for youth with disruptive behavior. Behav Therapy. 2012;43(4):848-61.
10. Williford A, Shelton T. Using mental health consultation to decrease disruptive behaviors in preschoolers: Adapting an empirically-supported intervention. J Child Psychol Psychiatry Allied Discip. 2008;49(2):191-200.
11. Vásquez J, Feria M, Palacios L, Peña F. Guía clínica para el trastorno disocial. Instituto Nacional de Psiquiatría Ramón de la Fuente. México DF; 2010:17. Disponible en: http://www.inprf.gob.mx/opencms/export/sites/INPRFM/psicosociales/archivos/guias/trastorno_disocial.pdf
12. López P, Castellanos M, Moldes V. Terapia ocupacional en la infancia teoría y práctica. Buenos Aires: Panamericana; 2008.
13. Watling R. Interventions and strategies for challenging behaviors. En: Case J, Brien J. Occupational therapy for children and adolescents.7a ed. Washington: Elsevier; 2010. p.374- 80.
14. Larsson B, Fossum S, Clifford G, Drugli M, Handegård B, Mørch W-T. Treatment of oppositional defiant and conduct problems in young Norwegian children. Eur Child Adolesc Psychiatry. 2009; 18(1):42-52.
15. Petitclerc A, Tremblay R. Childhood disruptive behaviour disorders: Review of their origin, development, and prevention. Can J Psychiatry. 2009;54(4):222-31.
16. Duncombe M, Havighurst S, Holland K, Frankling EA. The contribution of parenting practices and parent emotion factors in children at risk for disruptive behavior disorders. Child Psychiatry Human Develop. 2012;43(5):715-33.
17. Jiménez J, Pérez M, Navarro F, Medina L, Almela J. Abordaje familiar del trastorno de comportamiento perturbador en la infancia. Acta Pediátra. Español. 2010;68(3):119-23.
18. French W, Kisicki M. Management of disruptive behavior disorders. Pediatr Ann. 2011;40(11):563-8.
19. Kolko D, Lindhiem O, Hart J, Bukstein OG. Evaluation of a booster intervention three years after acute treatment for early-onset disruptive behavior disorders. J Abnorm Child Psychol. 2014;42(3):383-98.
20. Rote J, Dunstan D. The assessment and treatment of long-standing disruptive behavior problems in a 10-year-old boy. Clin Case Stud. 2011; 10(4):263-77.
21. Leflot G, Van Lier PAC, Onghena P, Colpin H. The role of teacher behavior management in the development of disruptive behaviors: An intervention study with the good behavior game. J Abnorm Child Psychol. 2010;38(6):869-82.
22. Lochman JE, Powell NP, Boxmeyer CL, Jimenez-Camargo L. Cognitive-Behavioral therapy for externalizing disorders in children and adolescents. Child Adolesc Psychiatric Clin North Am. 2011;20(2):305-18.
23. Masi G, Manfredi A, Milone A, et al. Predictors of nonresponse to psychosocial treatment in children and adolescents with disruptive behavior disorders. J Child Adolesc Psychopharmacol. 2011;21(1):51-5.
24. Khadar M, Babapour J, Sabourimoghaddam H. The effect of art therapy based on painting therapy in reducing symptoms of oppositional defiant disorder (ODD) in elementary school boys. Procedia - Soc Behav Sci. 2013;84:1872-8.
25. Andrade B, Browne D, Naber A. Parenting skills and parent readiness for treatment are associated with child disruptive behavior and parent participation in treatment. Behav Therapy. 2015;46(3):365-78.
26. Borrego J, Burrell L. Using behavioral parent training to treat disruptive behavior disorders in young children: A how-to approach using video clips. Cogn Behav Pract. 2010;17(1):25-34.
27. Breitenstein SM, Hill C, Gross D. Understanding disruptive behavior problems in preschool children. J Pediatr Nursing. 2009;24(1):3-12.
28. Forehand R, Jones D, Parent J. Behavioral parenting interventions for child disruptive behaviors and anxiety: What’s different and what’s the same. Clin Psychol Rev. 2013;33(1):133-45.
29. Gaviţa O, David D, Bujoreanu S, Tiba A, Ionuţiu D. The efficacy of a short cognitive–behavioral parent program in the treatment of externalizing behavior disorders in Romanian foster care children: Building parental emotion-regulation through unconditional self and child-acceptance strategies. Child Youth Serv Rev. 2012;34(7):1290-7.
30. Shepard S, Dickstein S. Preventive intervention for early childhood behavioral problems: An ecological perspective. Child Adolesc Psychiatric Clin North Am. 2009;18(3):687-706.
31. McGrath P, Sourander A, Lingley-Pottie P, Ristkari T, Cunningham C, Huttunen J, et al. Remote population-based intervention for disruptive behavior at age four: Study protocol for a randomized trial of Internet-assisted parent training. BMC Public Health. 2013;13:2-11.
32. Jones DJ, Forehand R, Cuellar, J Parent J, Haney Cutt A, Khaujou O, et al. Technology-Enhanced program for child disruptive behavior disorders: Development and pilot randomized control trial. J Clin Child Adolece Psychol. 2014;43(1):88-101.
33. Atkins M, Shernoff E, Frazier S, Schoenwald SK, Cappella E, Marinez-Lora A, et al. Re-designing community mental health services for urban children: Supporting schooling to promote mental health. J Consult Clin Psychol. 2015;83(5):839-52.
34. Niec L, Acevedo-Polakovich I, Abbenante-Honold E, Christian AS, Barnett ML, Aguilar G, et al. Working together to solve disparities: Latina/o parents’ contributions to the adaptation of a preventive intervention for childhood conduct problems. Psychol Serv. 2014;11(4):410-20.
35. Puckering C, Allely C, Doolin O, Purves D, McConnachie A, Johnson PC, et al. Association between parent-infant interactions in infancy and disruptive behaviour disorders at age seven: a nested, case–control alspac study. BMC Pedriatrics: 2014;14(223):1471-2431.
36. Miller N, Haas S, Waschbusch D, Willoughby MT, Helseth SA, Crum KI, et al. Behavior therapy and callous-unemotional traits: Effects of a pilot study examining modified behavioral contingencies on child behavior. Behav Ther. 2014;45(5):606-18.
37. Roy A, Klein R, Angelosante A, et al. Clinical features of young children referred for impairing temper outbursts. J Child Adolesc Psychopharmacol. 2013;23(9):588-96.
38. Boylan K, MacPherson H, Fristad M. Examination of disruptive behavior outcomes and moderation in a randomized psychotherapy trial for mood disorder. J Am Academic Child Adolesc Psychiatry.2013;52(7):699-708.
39. Lindhiem O, Hiha J, Trentacosta C, Herschell A, Kolko D. Skill acquisition and utilization during evidence-based psychosocial treatments for childhood disruptive behavior problems: A review and meta-analysis. Clin Child Fam Psychol Rev. 2014;17(1):41-66.
40. Koerting J, Smith E, Knorles M, Latter S, Elsey H, McCann DC, et al. Barriers to, and facilitators of, parenting programmes for childhood behaviour problems: a qualitative synthesis of studies of parents’ and professionals’ perceptions. Eur Child Adolesc Psychiatry. 2013;22:653-70.
41. Jones D, Forehand R, Cuellar J, Kincaid C, Parent J, Fenton N, et al. Harnessing innovative technologies to advance children’s mental health: Behavioral parent training as an example. Clin Psychol Rev. 2013;33(2):241-52.
42. Comer J, Chow C, Chan P, Copper-Vince C, Wilson L. Psychosocial treatment efficacy for disruptive behavior problems in very young children: A meta-analytic examination. J Am Acad Child Adolesc Psychiatry. 2013;52(1):26-36.
43. Bicard D, Ervin A, Bicard S, Baylot-Casey L. Differential effects of seating arrangements on disruptive behavior of fifth grade students during independent seatwork. J Applied Behav Analysis. 2012;45:407-11.
44. Chirighin A, Zelenka K. Discriminated functional communication: A procedural extension of functional communication training. J Applied Behav Analysis. 2010;43:249-64.
45. Pardini D, Fite P. Symptoms of conduct disorder, oppositional defiant disorder, attention-deficit/hyperactivity disorder, and callous-unemotional traits as unique predictors of psychosocial maladjustment in boys: Advancing an evidence base for DSM-V. J Am Acad Child Adolesc Psychiatry. 2010;49(11):1134-44.
46. Kolko D, Campo J, Kelleher K, Cheng Y. Improving access to care and clinical outcome for pediatric behavioral problems: A randomized trial of a nurse-administered intervention in primary care. J Dev Behav Pediatr. 2010;31(5):393-404.
47. Brookman-Frazee L, Haine R, Baker-Eriezén M, Zoffness A, Garland A. Factors associated with use of evidence-based practice strategies in usual care youth psychotherapy. Adm Policy Ment Health. 2010;37:254-69.
48. Stretch N, Steele M, Davidson B, et al. Teaching children’s mental health to family physicians in rural and underserviced areas. Can J Rural Med. 2009;14(3):96-100.
49. Tiger J, Hanley G, Larsen K. A practical variation of a multiple-schedule procedure: Brief schedule-correlated stimuli. J Applied Behav Analysis. 2008;41:125-130.
50. Reinke W, Herman K, Petras H, Lalongo N. Empirically derived subtypes of child academic and behavior problems: Co-occurrence and distal outcomes. J Abnorm Child Psychol. 2008;36(5):759-70.
51. Lavigne J, LeBailly S, Gouze K, Cicchetti C, Pochyly J, Arend R, et al. Treating oppositional defiant disorder in primary care: A comparison of three models. J Pediatr Psychol. 2008;33(5):449-61.
52. Lavigne J, LeBailly S, Gouze K, Cicchetti C, Jessup BW, Arend R, et al. Predictor and moderator effects in the treatment of oppositional defiant disorder in pediatric primary care. J Pediatr Psychol. 2008;33(5):462-72.
53. Fossum S, Handegård B, Martinussen M, Mørch W. Psychosocial interventions for disruptive and aggressive behaviour in children and adolescents. Euro Child Adolescent Psychiatry. 2008;17(7):438-51.
54. Turner A, Foster M, Johnson S. Terapia ocupacional y disfunción física. Principios, técnicas y práctica. 5a ed. Madrid: Elsevier Science. 2003.
Notas de autor
1 MSc.
angela.monsalve@urosario.edu.co