

Factores pronóstico de la disfagia luego de un ataque cerebrovascular: una revisión y búsqueda sistemática
Prognosis Factors of Dysphagia after Stroke: A Search and Systematic Review
Fatores prognóstico da disfagia depois de um acidente vascular cerebral: uma revisão e busca sistemática
Factores pronóstico de la disfagia luego de un ataque cerebrovascular: una revisión y búsqueda sistemática
Revista Ciencias de la Salud, vol. 15, núm. 1, 2017
Universidad del Rosario
Recibido: 29 Abril 2015
Aceptado: 13 Septiembre 2016
Información adicional
Para citar este artículo: Hernández
J, Rodríguez LM, Gómez MC, Sánchez MF. Factores de pronóstico de la disfagia
luego de un ataque cerebrovascular: una revisión y una búsqueda sistemática. Rev Cienc Salud. 2017;15(1):7-21. Doi: https://doi.org/10.12804/revistas.urosario.edu.co/revsalud/a.5371
Resumen: Objetivo: identificar los factores pronóstico en disfagia luego de un accidente cerebrovascular (ACV), reportados en la literatura científica, como resultado de la revisión y búsqueda sistemática. Materiales y métodos: la búsqueda y revisión sistemática se realizó en las bases de datos PubMed, ebsco y Biblioteca Virtual en Salud (BVS). Fueron revisadas publicaciones entre los años 2002 y 2012: investigaciones con seres humanos, mayores de 19 años, estudios pertenecientes al área de la salud y publicaciones arbitradas; además, se consideraron las referencias citadas de los últimos 10 años de cinco revisiones sistemáticas. Con los artículos obtenidos, se construyó una base de datos en función de la base de datos de origen, tipo de artículo, año, país de publicación, autores y título. Los artículos fueron leídos y seleccionados de acuerdo al objeto de estudio. Por último, se identificaron y clasificaron los factores pronóstico como endógenos o exógenos, y se ordenaron en una matriz con base en los constructos de la Clasificación Internacional de la Funcionalidad, la Discapacidad y la Salud (CIF). Resultados: se incluyeron 83 artículos. La mayor producción de publicaciones se registró para el año 2009 y se concentró en los países desarrollados. Las variables endógenas reportadas con mayor frecuencia fueron: aspiración, localización de la lesión y edad. Conclusiones: no existe un consenso sobre los factores que se deben tener en cuenta para determinar el pronóstico de la disfagia luego de un ACV y, en consecuencia, se requiere de un mayor esfuerzo de investigación en esta área.
Palabras clave: disfagia, fonoaudiología, pronóstico, ataque cerebro vascular (ACV).
Abstract: Objective: To identify the prognostic factors in dysphagia after stroke reported in the scientific literature as a result of a search and a systematic review. Materials and methods: The search and systematic review was conducted in PubMed, ebsco and Biblioteca Virtual en Salud (BVS). Publications between 2002 and 2012 were reviewed: research with humans, older than 19 years old, studies belonging to the area of health, refereed publications, and references cited in the last 10 years of five systematic reviews were considered. With the obtained articles a database was built in function of the database of origin, type of article, year, country of publication, author and title. The articles were read and selected according to the object of study. Finally, prognostic factors were identified and classified as endogenous or exogenous, and were arranged in a matrix based on the constructs of the International Classification of Functioning, Disability and Health (ICF). Results: 83 articles were included. Increased production of publications was recorded for 2009 and concentrated in developed countries. Endogenous variables most frequently reported were: aspiration, lesion location and age. Conclusions: There is no consensus on the factors to be taken into account in determining the prognosis of dysphagia after stroke and consequently a greater research effort is required in this area.
Keywords: Dysphagia, speech therapy, prognosis, stroke.
Resumo: Objetivo: Identificar os fatores prognósticos em disfagia depois de um acidente vascular cerebral (AVC), reportados na literatura científica, como resultado da revisão e busca sistemática. Materiais e métodos: A busca e revisão sistemática se realizou nas bases de dados PubMed, ebsco e Biblioteca Virtual em Saúde (BVS). Foram revisadas publicações entre os anos 2002 e 2012: pesquisas com seres humanos, maiores de 19 anos, estudos pertencentes à área da saúde e publicações arbitradas; além disso, se consideraram as referências citadas dos últimos 10 anos de cinco revisões sistemáticas. Com os artigos obtidos, construiu-se uma base de dados em função da base de dados de origem, tipo de artigo, ano, país de publicação, autores e títulos. Os artigos foram lidos e selecionados de acordo ao objetivo de estudo. Por último, identificaram-se e classificaram-se os fatores prognósticos como endógenos ou exógenos, e se ordenaram em uma matriz com base nos construtos da Classificação Internacional da Funcionalidade, a Deficiência e a Saúde (CIF). Resultados: Incluíram-se 83 artigos. A maior produção de publicações registrouse para o ano 2009 e se concentrou nos países desenvolvidos. As variáveis endógenas reportadas com maior frequência foram: aspiração, localização da lesão e idade. Conclusões: Não existe consenso sobre os fatores que devem-se ter em conta para determinar o prognóstico da disfagia depois de um AVC e, em consequência, se requere de um maior esforço de investigação nesta área.
Palavras-chave: Disfagia, fonoaudiologia, prognóstico, acidente vascular cerebral (AVC).
Introducción
El ataque cerebrovascular (ACV) es definido como una enfermedad que afecta, de forma permanente o transitoria, las arterias que van hacia y fuera del cerebro, como resultado de la interrupción del flujo sanguíneo por oclusión o hemorragia. El ACV es la segunda causa de muerte en el mundo, con una prevalencia del 12.8% para países de ingresos medios y bajos; ocurre principalmente en adultos de mediana y avanzada edad. Aunque los estudios epidemiológicos sobre el ACV en Latinoamérica son limitados, se calcula una incidencia que varía entre 35 y 183/10000 habitantes. En Colombia, se reporta una prevalencia de 500– 800 por 100 000 habitantes y una incidencia de 120 por 100 000 habitantes. En un referente epidemiológico, como iniciativa latinoamericana para el registro de casos de ACV en centros hospitalarios, se mostró que de 1262 ingresos a hospitales públicos y privados durante 2005, en las ciudades de Barranquilla, Medellín, Bucaramanga, Bogotá y Cali, 53.4% fueron mujeres y 46.6% hombres. Del total de casos, el 25.2% había tenido un ACV previo. En el mismo estudio, se reportó que de 971 casos, el 44% se correspondió con un ACV de hemisferio izquierdo, el 35.9% de hemisferio derecho y un 19.1% vertebrobasilar (1, 2, 3, 4, 5, 6, 7).
Con respecto a los efectos residuales comunes del ACV la alteración en la deglución o disfagia, definida como un trastorno para tragar alimentos sólidos, semisólidos o líquidos, se presenta en el 50% de los casos; aun así, las cifras de frecuencia de presentación de la disfagia luego de ACV varían entre el 14 y el 94%. La disfagia inducida por ACV puede resolverse espontáneamente, pero algunos otros pacientes suelen requerir nutrición parenteral sostenida o gastrostomía, lo cual compromete la calidad de vida. En particular, la alimentación enteral o parenteral modifica el apetito y la satisfacción generada por el acto de alimentarse, sustituyéndolos por la desconfianza frente al éxito de la ingesta y la presencia constante de síntomas que producen alarma y hacen ineficaz la alimentación. Un estudio multicéntrico europeo realizado en 360 pacientes con disfagia, reportó que menos de la mitad de ellos disfrutaba el momento de la comida, el 41% experimentaba pánico y ansiedad en las instancias de alimentación, y un 36% evitaban comer en compañía debido a la incomodidad que la disfagia genera (8, 9, 10, 11, 12).
La Clasificación Internacional del Funcionamiento y la Discapacidad (CIF), afirma que la disfagia no solo es una discapacidad crónica, sino que también limita las actividades, restringe la participación y trae consigo consecuencias psicosociales, dentro de las que se incluyen: 1) reducción de encuentros sociales tales como salir a comer o ir de vacaciones; 2) cambios en el trabajo o en el uso del tiempo libre; 3) cambios en los roles familiares; 4) no disfrute y bajo deseo de comer, y 5) aumento del tiempo requerido para comer (13).
Se han reportado como factores pronóstico de recuperación del ACV entre otros la edad, la preservación de las funciones cognitivas, la fatiga, la hemiplejia, la pérdida de conciencia, la heminegligencia, la afección del lado dominante, la disfagia y la depresión. La depresión aparece como un determinante de la recuperación funcional de pacientes con disfagia, puesto que impacta la motivación y varios rasgos cognitivos asociados con el aprendizaje y el procesamiento de la información, aspectos clave para la reeducación de la función oral faríngea y la alimentación. En el caso de las personas con disfagia, se ha demostrado que al comparar grupos de pacientes con alimentación a través de sonda y alimentación oral, los primeros muestran mayores síntomas de depresión y menor calidad de vida relacionada con el disfrute del acto de comer (6, 11, 14).
La identificación temprana de pacientes con bajo potencial de recuperación de la disfagia puede ser altamente benéfica, en especial, cuando deben tomarse decisiones como tiempo de hospitalización, vía de alimentación alternativa y momento de alta hospitalaria. De allí la necesidad de formular indicadores pronóstico que provean información relacionada con la evolución clínica y la estimación de probabilidad de recuperación de los trastornos de la deglución y la alimentación. Estos indicadores debieran ser significativos, científicamente soportados, generalizables e interpretables. El rol del fonoaudiólogo en la identificación de variables que permitan estimar los resultados en la vida del paciente con disfagia resulta determinante, por cuanto es el primer profesional involucrado en la evaluación y el manejo de los desórdenes de la deglución, sumado a su experticia en desórdenes de la comunicación y en las interacciones comportamentales, que le posibilita identificar factores que pueden afectar la toma de decisiones en el manejo de los pacientes sobrevivientes a un ACV (15, 16).
En consecuencia, el objetivo de este estudio fue identificar los factores pronóstico en disfagia, reportados en la literatura científica relevante, como resultado de la revisión y búsqueda sistemáticas.
Materiales y métodos
El presente estudio emplea la búsqueda y revisión sistemáticas, por cuanto representan un proceso comprensivo cuyo resultado es la síntesis de la mejor evidencia disponible; considera múltiples tipos de estudio y provee un cuadro más completo de las tendencias de investigación en un tópico particular (17). Las bases de datos empleadas para conducir la búsqueda fueron PubMed, ebsco y Biblioteca Virtual en Salud (BVS).
Para las dos primeras se utilizó la sintaxis en inglés [(dysphagia) AND (stroke) AND (prognosis)], mientras que para la tercera se condujo la búsqueda en español [disfagia AND accidente cerebrovascular AND pronóstico]. Los límites de búsqueda fueron publicaciones en un periodo de 10 años (2002-2012), investigaciones con seres humanos, mayores de 19 años, estudios pertenecientes al área de la salud y publicaciones arbitradas. La fecha de búsqueda fue el 29 de marzo de 2013.
Luego de conducir la búsqueda, se identificaron y eliminaron los artículos duplicados a través de las bases de datos, y con aquellos los clasificados en más de un tipo de estudio; se designaron con el nivel de evidencia más alto los artículos correspondientes a estudios clínicos tipo ensayos clínicos y ensayos clínicos aleatorizados (18). Adicionalmente, se recuperaron y leyeron los resúmenes para determinar su pertinencia con el objeto de estudio.
Los tipos de estudio incorporados fueron: revisión sistemática, reporte de caso, ensayo clínico, estudio comparativo, ensayo clínico controlado, estudios de evaluación, estudio multicéntrico, ensayo clínico aleatorio controlado, estudio de casos y controles, estudio de cohorte prospectiva, estudio observacional, estudio de cohorte retrospectiva, series de casos, revisión y metaanálisis. Con los artículos obtenidos se construyó una base descriptiva de datos en Excel, sobre la cual fueron analizados los resultados de búsqueda en función de base de datos de origen, tipo de artículo, año, país de publicación, autores y título.
Además de la búsqueda primaria, fueron revisadas las referencias citadas correspondientes a los últimos 10 años de cinco revisiones sistemáticas (19, 20, 21, 22, 23) con el fin de ampliar los resultados de la búsqueda. Los artículos que no estaban clasificados por tipo de estudio fueron revisados por un experto en diseño metodológico y asignados a los tipos de estudio. Luego de su clasificación, se procedió a recuperar los artículos en formato digital para la lectura crítica de la evidencia científica por parte de las investigadoras quienes consensaron su inclusión de acuerdo a la correlación con el objetivo del estudio, lo cual permitió eliminar aquellos que no se correlacionaban con la pregunta de investigación e identificar y ordenar los factores pronóstico de la disfagia luego de un ACV de acuerdo a si se trataba de factores endógenos (propios del individuo tales como la edad) y exógenos (como el acceso a los servicios de salud).
Resultados
Un total de 83 artículos fueron considerados para su respectivo análisis (tabla 1). En la figura 1 se describe la depuración de la búsqueda sistemática y los resultados en términos de número de artículos a ser incluidos en el estudio, a fin de identificar los factores pronóstico de la disfagia luego de un ACV.


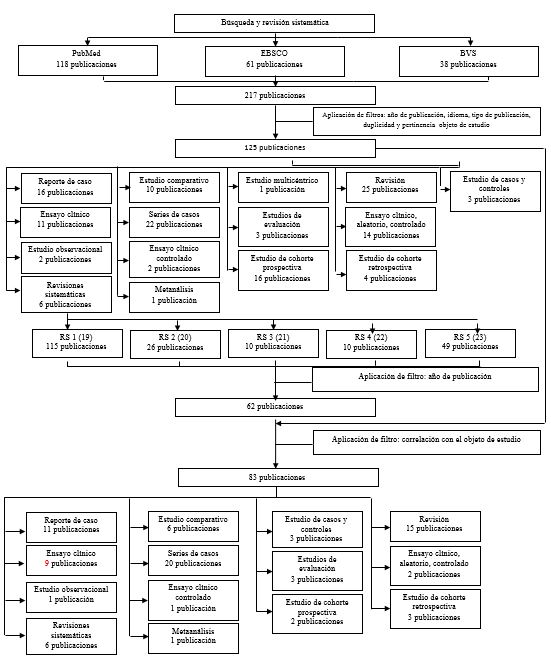
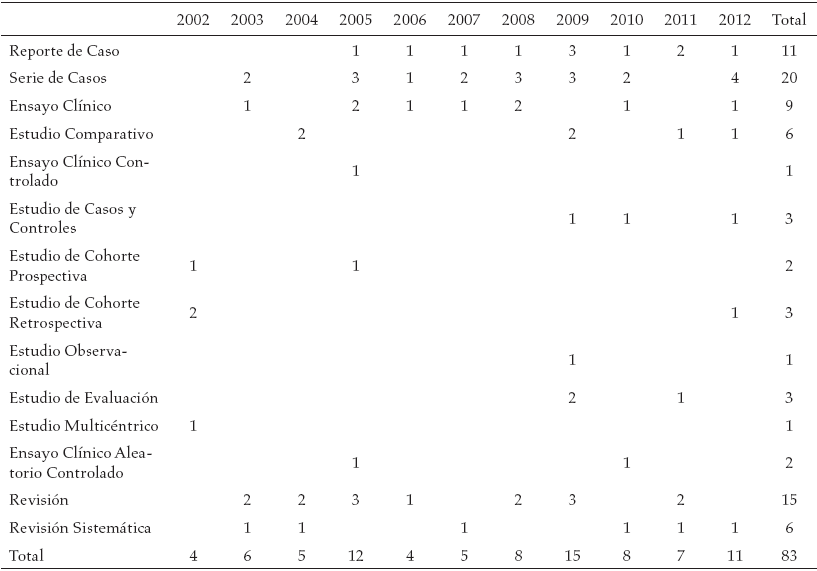
Como puede observarse en la tabla 2, la menor producción de publicaciones en indicadores pronóstico y disfagia se realizó en el año 2002 y 2006, mientras que la mayor se registró en el año 2009; de lo cual se puede afirmar que se ha incrementado el interés por abordar este tópico en los últimos años. De los estudios primarios prevalecen las series de casos, y como parte de los estudios secundarios las revisiones. Lo anterior, quizás se debe a la complejidad metodológica que presuponen los estudios tipo ensayo clínico y a la heterogeneidad con la que se presenta el ACV y la disfagia.
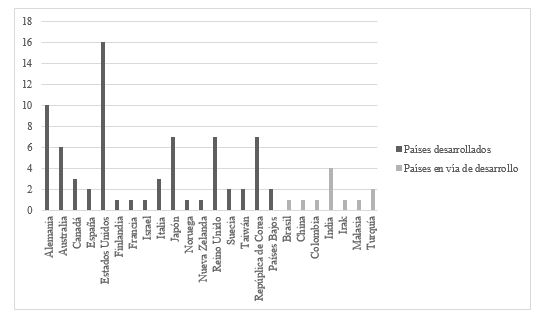
La mayor producción de publicaciones se concentra en los países desarrollados (72 artículos) y la menor, en países en vías de desarrollo (11 artículos). El país que reporta un índice más alto sobre indicadores pronóstico en disfagia luego de un ACV es Estados Unidos (16 publicaciones) y el de mayor producción en países en vías de desarrollo es la India (4 publicaciones); sin embargo, la diferencia en número de artículos publicados entre estos dos es amplia. La figura 2 presenta estos hallazgos.
Factores pronóstico identificados en la revisión y búsqueda sistemáticas
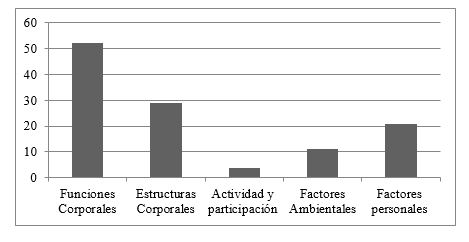
Las variables pronóstico halladas en la búsqueda y revisión sistemáticas fueron organizadas en una matriz, usando como ordenador los constructos de la CIF: factores personales, funciones corporales, estructuras corporales, factores ambientales, actividades y participación. La figura 3 permite visualizar que las variables relacionadas con aspectos endógenos del individuo (funciones y las estructuras corporales) ocupan el grueso de la investigación sobre prognosis en disfagia seguida de ACV, en comparación con dimensiones relacionadas con las actividades y la participación, y los factores contextuales (personales y ambientales).
Identificación de variables y evidencia disponible
A partir de la matriz ordenadora de variables de tipo pronóstico, fue posible determinar que las variables endógenas reportadas con mayor frecuencia para la estimación del pronóstico de un paciente con disfagia luego de un ACV son aspiración, localización de la lesión y edad. En cuanto a los factores exógenos, reportados en menor medida en las publicaciones, a diferencia de los nombrados anteriormente, se identificó el tiempo transcurrido desde el inicio de los síntomas y el rol que cumple la familia en el proceso de recuperación. Lo anterior, hace evidente el bajo nivel de consideración de los factores externos al individuo, lo cual podría asociarse a un enfoque biológico/clínico de las investigaciones.
Discusión
A partir de la presente revisión fue posible determinar que la tendencia de investigación en cuanto a tipo de estudio tiene mayor concentración en los estudios epidemiológicos secundarios en comparación con los estudios clínicos. Esto podría indicar limitaciones para conducir estudios primarios, en la medida en que dichas investigaciones demandan mayores recursos financieros, logísticos y humanos; ajustes a estrictos lineamientos de buenas prácticas y ética en investigación clínica; implican la formación y el domino de herramientas propias de la investigación experimental, y generalmente deben resolver asuntos de conflictos de interés (eg. financiación de los estudios por la industria).
Aunque no se evidencia un concenso en la identificación de variables que permitan estimar el pronóstico de la disfagia luego de un ACV se identificaron algunos determinantes que han sido reportados por distintos autores. Por una parte, la edad se constituye como un factor negativo, pues generalmente la deglución se altera con el envejecimiento; los cambios fisiológicos en la deglución hacen que sea menos probable recuperar las funciones perdidas de esta. Adicionalmente, es difícil predecir la supervivencia de los pacientes con edad avanzada debido a las condiciones comórbidas pues estos pacientes tienen un mayor riesgo de desencadenar desnutrición proteicoenergética debido a la disfagia (20, 24, 25).
De otra parte, la correlación anatomoclínica o la localización de la lesión es el factor más determinante en la predictibilidad de la disfagia. Lesiones en el hemisferio derecho tienden a causar una alteración severa de la motilidad faríngea y aumento del riesgo de aspiración, mientras que las lesiones del hemisferio izquierdo producen una mayor disfunción en la fase oral. Aun así, se ha demostrado que las funciones deglutorias se encuentran distribuidas en ambos hemisferios, cuando no se lesionan ambos hemisferios es más probable que se dé una reorganización del córtex para la deglución. En contraposición a ello, algunos estudios indican que aunque la deglución implica ambos hemisferios, existe una mayor y más intensa actividad en el hemisferio izquierdo. Hallazgos indican, que las activaciones más fuertes se encontraron en la corteza sensoriomotora, la ínsula y el giro cingulado (los pacientes disfágicos con ictus que sufrieron infarto isquémico en el lado izquierdo mostraron sobreactivación en su mapa cortical derecho, frente al del hemisferio infartado). Teniendo en cuenta la plasticidad del cerebro y las observaciones de los cambios en los mapas funcionales, se puede señalar que el aumento de la activación bilateral es un buen pronóstico para los pacientes con ACV (20, 26).
La mejoría de la disfagia de pacientes con ACV puede asociarse con un reclutamiento compensatorio y activaciones bilaterales de las áreas que están implicadas en la representación cortical de la deglución. Sin embargo, cuando la corteza motora primaria asociada con la deglución está involucrada, y las lesiones son particularmente grandes e interrumpen todas las áreas corticales que participan en la deglución, es más probable que la disfagia persista. El tipo de ACV no se encontró como factor determinante, probablemente porque la severidad de la disfagia en la mayoría de estudios fue determinada por la localización y volumen de la lesión (27, 28).
En las publicaciones, se observó la tendencia a utilizar diferentes pruebas para determinar el diagnóstico, la severidad y el pronóstico de la disfagia; sin embargo, estos resultados se ven influenciados por diferentes variables como el tiempo transcurrido luego del ACV para realizar la prueba o detectar una alteración en la función oral-faríngea, la experticia del profesional que realiza la evaluación y el acceso a los servicios de salud.
El uso de la prueba RAPIDS (the Royal Adelaide Prognostic Index for Dysphagic Stroke) ha demostrado predecir la disfagia con una especificidad del 92% dentro de las 24 a 48 horas del ingreso, además tiene una alta sensibilidad, igual al 90% (29, 30). En los estudios revisados, la gravedad del ACV suele ser medida por la escala NIHSS (National Institutes of Health Stroke Scale) y su puntaje ha mostrado ser un predictor importante en el pronóstico del ACV y sus consecuencias funcionales (entre ellas, la disfagia), y se correlaciona estrechamente con el volumen de la lesión y su naturaleza isquémica. Adicionalmente, se encontró que el uso de la escala NIHSS, en la fase subaguda del ACV, predice la oportunidad de ingesta oral, de manera más eficiente que si se aplica en el tiempo de admisión del paciente a un centro de atención (15, 19, 29, 30).
Conclusiones
Reconociendo que una revisión sistemática dirigida a examinar los factores pronósticos de disfagia en pacientes afectados de una lesión vascular cerebral debería preferir estudios de cohorte y análisis de riesgos relativos o de razones de riesgo, la información existente y disponible para análisis se caracteriza por su heterogeneidad, la multiplicidad de diseños —en especial las series de casos expuestos—, lo que impide un proceso más robusto de estimación de efecto de riesgo y conclusiones de mayor validez. En consecuencia, se han incluido en esta revisión documentos publicados, relativos a la pregunta de interés y con una aceptable calidad de conducción y presentación de resultados, a fin de no sacrificar información relevante.
Los resultados de esta revisión no solo indican una tendencia más alta en la consideración de factores endógenos del individuo en la estimación del pronóstico de la disfagia luego de ACV, sino también la poca atención prestada a las variables exógenas como la calidad y el acceso a servicios de salud, que hoy impactan no solo el pronóstico, sino la calidad de vida de los pacientes en países en vías de desarrollo.
Adicionalmente, los resultados obtenidos evidencian que aún no existe un consenso entre las variables que exponen como factores pronóstico, lo que supone evidencia insuficiente que soporte su determinación, y la necesidad de apostar por investigaciones de tipo experimental que permitan desarrollar herramientas que también sean incluidas en los países en vía de desarrollo.
Finalmente, es de suyo subrayar que la presente revisión encara el sesgo en la diversidad de diseños, la calidad de los mismos y los estimadores de pronóstico utilizados o su ausencia de los estudios incluidos. Además, deben reconocerse las limitaciones de la presente revisión en tanto solo atiende a una década de producción científica sobre los factores pronóstico en disfagia, no agota todas las bases de datos existentes sobre estudios científicos, responde a artículos publicados en inglés y español y no pretende hacer un análisis comparativo de los datos recolectados en los diferentes estudios incluidos.
Referencias
1. Hernández J, Avendaño A, Rojas J. Efecto de la frecuencia léxica y silábica en afasia anómica. Rev Cienc Salud. 2012;10(3):337-46.
2. Díez E, Del Bruto O, Alvarez J, Muñoz M. Clasificación de las enfermedades cerebro-vasculares. Acta Neurol Colomb. 2001;17(4):335-46.
3. Organización Mundial de la Salud. Hoja de datos: las diez causas principales de muerte [internet]. 2011 [citado 2013 ene 31]. Disponible en: http://www.who.int/mediacentre/factsheets/fs310_2008.pdf
4. Organización Mundial de la Salud. Estrategia paso a paso de la OMS para la vigilancia de accidentes cerebrovasculares [internet]. 2005 [citado 2013 ene 31]. Disponible en: http://www.paho.org/Spanish/AD/DPC/NC/steps-stroke.pdf
5. Gómez J, Chalela J. Stroke in the tropics. Semin Neurol. 2005;25(3):290-9.
6. Rozo AL, Mendoza AM. Impacto funcional del evento cerebro en los pacientes del hospital militar central entre octubre de 2010 y mayo de 2011. Rev Colom Med Fis Rehab. 2012;22(1):49-57.
7. Munoz-Collazos M, Morillo LE, Arango GJ, Bayona H, Celis J, Gómez G, Ramírez S, Restrepo J, Silva F, Uribe M, Usta E, Varela GP, Zuniga G. Latin American Stroke Registry (LARS) Colombian Branch: one year report. Cerebrovasc Dis. 2010; 29(suppl2): 217.
8. González R, Bevilacqua JA. Disfagia en el paciente neurológico. Rev Hosp Clín Univ Chile. 2009;20:252-62.
9. Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R. Disfagia posterior a ictus: incidencia, diagnóstico y complicaciones pulmonares. J Am Heart Assoc. 2005;36:2756-63.
10. Langdon C, Lee A, Binns C. Disfagia en ictus isquémico agudo: severidad, recuperación y relación con los subtipos de ictus. J Clin Neurosci. 2007;14(7):630-4.
11. Kang J, Park RJ, Lee SJ, Kim JY, Yoon SR, Jung KL. The effect of bedside exercise program on stroke patients with dysphagia. Ann Rehabil Med. 2012;36(4):512-20.
12. Camarero AE. Consecuencias y tratamiento de la disfagia. Nutr Hosp Supl. 2009;2(2):66-78.
13. Organización Mundial de la Salud (OMS), Organización Panamericana de la Salud (OPS). Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud (CIF). Versión en español, España; 2001.
14. Rutten-jacobs L C, Arntz RM, Alebeek ME, Schaapsmeerders P, Schoonderwaldt HC, Heerde W., Kessels RP. Risk factors and prognosis of young stroke. The future study: A prospective cohort study. Study rationale and protocol. BMC Neurol. 2011;11(1):1-8.
15. Kumar S, Doughty C, Doros G, Selim M, Lahoti S, Gokhale S, et al. Recovery of swallowing after dysphagic stroke: An analysis of prognostic factors. J Stroke Cerebrovasc Dis. 2012;21 (2):1-7.
16. American Speech-Language-Hearing Association (ASHA). (2002). Roles of speech-language pathologists in swallowing and feeding disorders [Position Statement]. [Consultado el 21 de octubre de 2013]. Disponible en www.asha.org/policy
17. Grant M, Booth A. A typology of reviews: an analysis of 14 review types and associated methodologies. Health Info Libr J. 2009;26(2):91–108.
18. Primo J. Niveles de evidencia y grados de recomendación (I/II). Enfermedad Inflamatoria Intestinal al día. 2003;12(2):39-42
19. Kitsos G, Harris D, Pollack M, Hubbard IJ. Assessments in Australian stroke rehabilitation units: A systematic review of the post-strokevalidity of the most frequently used. Disabil Rehabil. 2011;33(25- 26):2620-32.
20. Kumar S, Langmore S, Goddeau RP JR, Alhazzani A, Selim M, Caplan LR, et al. Predictors of percutaneous endoscopic gastrostomy tube placement in patients with severe dysphagia from an acute-subacute hemispheric infarction. J Stroke Cerebrovasc Dis. 2012;21(2):114-20.
21. Altman KW, Yu GP, Schaefer SD. Consequence of dysphagia in the hospitalized patient impact on prognosis and hospital resources. Arch Otolaryngol Head Neck Surg. 2010;136(8):784-9.
22. Crary MA, Carnaby Mann GD, Groher ME, Helseth E. Functional benefits of dysphagia therapy using adjunctive semg biofeedback. Dysphagia. 2004;19(3):160–4.
23. Kumral E, Afsar N, Kirbas D, Balkir K, Ozdemirkiran T. Spectrum of medial medullary infarction: clinical and magnetic resonance imaging findings. J Neurol. 2002;249(1):85-93.
24. Massucci M, Perdon L, Agosti M, Celani MG, Righetti E, Recupero E, et al. Prognostic factors of activity limitation and discharge destination after stroke rehabilitation. Am J Phys Med Rehabil. 2006;85(12):963-70.
25. Ha L, Hauge T. Percutaneous Endoscopic Gastrostomy (peg) for Enteral Nutrition in Patients with Stroke. J Gastroenterol. 2003;38(9):962-6.
26. Ickenstein GW, Stein J, Ambrosi D, Goldstein R, Horn M, Bogdahn U. Predictors of survival after severe dysphagic stroke. J Neurol. 2005;252(12):1510-16.
27. Li S, Luo C, Yu B, Yan B, Gong Q, He C, et al. Functional magnetic resonance imaging study on dysphagia after unilateral hemispheric stroke: A preliminary study. J Neurol Neurosurg Psychiatry. 2009;80(12):1320-9.
28. Broadley S, Croser D, Cottrell J, Creevy M, Teo E, Yiu D, et al. Predictors of prolonged dysphagia following acute stroke. J Clin Neurosci. 2003;10(3):300–5.
29. Warnecke T, Ritter MA, Kroger B, Oelenberg S, Teismann I, Heuschmann PU, et al. Fiberoptic endoscopic dysphagia severity scale predicts outcome after acute stroke. Cerebrovasc Dis. 2009;28 (3):283–9.
30. Han TR, Paik NJ, Park JW, Kwon BS. The prediction of persistent dysphagia beyond six months after stroke. Dysphagia. 2008;23(1):59-64.
Notas
1. Hernández J, Avendaño A, Rojas J. Efecto de la frecuencia léxica y silábica en afasia anómica. Rev Cienc Salud. 2012;10(3):337-46.
2. Díez E, Del Bruto O, Alvarez J, Muñoz M. Clasificación de las enfermedades cerebro-vasculares. Acta Neurol Colomb. 2001;17(4):335-46.
3. Organización Mundial de la Salud. Hoja de datos: las diez causas principales de muerte [internet]. 2011 [citado 2013 ene 31]. Disponible en: http://www.who.int/mediacentre/factsheets/fs310_2008.pdf
4. Organización Mundial de la Salud. Estrategia paso a paso de la OMS para la vigilancia de accidentes cerebrovasculares [internet]. 2005 [citado 2013 ene 31]. Disponible en: http://www.paho.org/Spanish/AD/DPC/NC/steps-stroke.pdf
5. Gómez J, Chalela J. Stroke in the tropics. Semin Neurol. 2005;25(3):290-9.
6. Rozo AL, Mendoza AM. Impacto funcional del evento cerebro en los pacientes del hospital militar central entre octubre de 2010 y mayo de 2011. Rev Colom Med Fis Rehab. 2012;22(1):49-57.
7. Munoz-Collazos M, Morillo LE, Arango GJ, Bayona H, Celis J, Gómez G, Ramírez S, Restrepo J, Silva F, Uribe M, Usta E, Varela GP, Zuniga G. Latin American Stroke Registry (LARS) Colombian Branch: one year report. Cerebrovasc Dis. 2010; 29(suppl2): 217.
8. González R, Bevilacqua JA. Disfagia en el paciente neurológico. Rev Hosp Clín Univ Chile. 2009;20:252-62.
9. Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R. Disfagia posterior a ictus: incidencia, diagnóstico y complicaciones pulmonares. J Am Heart Assoc. 2005;36:2756-63.
10. Langdon C, Lee A, Binns C. Disfagia en ictus isquémico agudo: severidad, recuperación y relación con los subtipos de ictus. J Clin Neurosci. 2007;14(7):630-4.
11. Kang J, Park RJ, Lee SJ, Kim JY, Yoon SR, Jung KL. The effect of bedside exercise program on stroke patients with dysphagia. Ann Rehabil Med. 2012;36(4):512-20.
12. Camarero AE. Consecuencias y tratamiento de la disfagia. Nutr Hosp Supl. 2009;2(2):66-78.
13. Organización Mundial de la Salud (OMS), Organización Panamericana de la Salud (OPS). Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud (CIF). Versión en español, España; 2001.
14. Rutten-jacobs L C, Arntz RM, Alebeek ME, Schaapsmeerders P, Schoonderwaldt HC, Heerde W., Kessels RP. Risk factors and prognosis of young stroke. The future study: A prospective cohort study. Study rationale and protocol. bmc Neurol. 2011;11(1):1-8.
15. Kumar S, Doughty C, Doros G, Selim M, Lahoti S, Gokhale S, et al. Recovery of swallowing after dysphagic stroke: An analysis of prognostic factors. J Stroke Cerebrovasc Dis. 2012;21 (2):1-7.
16. American Speech-Language-Hearing Association (ASHA). (2002). Roles of speech-language pathologists in swallowing and feeding disorders [Position Statement]. [Consultado el 21 de octubre de 2013]. Disponible en www.asha.org/policy
17. Grant M, Booth A. A typology of reviews: an analysis of 14 review types and associated methodologies. Health Info Libr J. 2009;26(2):91–108.
18. Primo J. Niveles de evidencia y grados de recomendación (I/II). Enfermedad Inflamatoria Intestinal al día. 2003;12(2):39-42
19. Kitsos G, Harris D, Pollack M, Hubbard IJ. Assessments in Australian stroke rehabilitation units: A systematic review of the post-strokevalidity of the most frequently used. Disabil Rehabil. 2011;33(25- 26):2620-32.
20. Kumar S, Langmore S, Goddeau RP JR, Alhazzani A, Selim M, Caplan LR, et al. Predictors of percutaneous endoscopic gastrostomy tube placement in patients with severe dysphagia from an acute-subacute hemispheric infarction. J Stroke Cerebrovasc Dis. 2012;21(2):114-20.
21. Altman KW, Yu GP, Schaefer SD. Consequence of dysphagia in the hospitalized patient impact on prognosis and hospital resources. Arch Otolaryngol Head Neck Surg. 2010;136(8):784-9.
22. Crary MA, Carnaby Mann GD, Groher ME, Helseth E. Functional benefits of dysphagia therapy using adjunctive semg biofeedback. Dysphagia. 2004;19(3):160–4.
23. Kumral E, Afsar N, Kirbas D, Balkir K, Ozdemirkiran T. Spectrum of medial medullary infarction: clinical and magnetic resonance imaging findings. J Neurol. 2002;249(1):85-93.
24. Massucci M, Perdon L, Agosti M, Celani MG, Righetti E, Recupero E, et al. Prognostic factors of activity limitation and discharge destination after stroke rehabilitation. Am J Phys Med Rehabil. 2006;85(12):963-70.
25. Ha L, Hauge T. Percutaneous Endoscopic Gastrostomy (peg) for Enteral Nutrition in Patients with Stroke. J Gastroenterol. 2003;38(9):962-6.
26. Ickenstein GW, Stein J, Ambrosi D, Goldstein R, Horn M, Bogdahn U. Predictors of survival after severe dysphagic stroke. J Neurol. 2005;252(12):1510-16.
27. Li S, Luo C, Yu B, Yan B, Gong Q, He C, et al. Functional magnetic resonance imaging study on dysphagia after unilateral hemispheric stroke: A preliminary study. J Neurol Neurosurg Psychiatry. 2009;80(12):1320-9.
28. Broadley S, Croser D, Cottrell J, Creevy M, Teo E, Yiu D, et al. Predictors of prolonged dysphagia following acute stroke. J Clin Neurosci. 2003;10(3):300–5.
29. Warnecke T, Ritter MA, Kroger B, Oelenberg S, Teismann I, Heuschmann PU, et al. Fiberoptic endoscopic dysphagia severity scale predicts outcome after acute stroke. Cerebrovasc Dis. 2009;28 (3):283–9.
30. Han TR, Paik NJ, Park JW, Kwon BS. The prediction of persistent dysphagia beyond six months after stroke. Dysphagia. 2008;23(1):59-64.
Notas de autor
1 Flga, MA, MSc, PhD
2 Flga, MA
3 Flga
4 Flga
blanca.hernandez@urosario.edu.co