
ISSN:1692-7273 | eISSN:2145-4507



Estigma social en la atención de personas con VIH/sida por estudiantes y profesionales de las áreas de la salud, Medellín
Social Stigma in the Care Service of People with Hiv/Aids for Students and Professionals of the Areas of Health, Medellin, Colombia
Estigma social na atenção de pessoas com VIH/SIDA por estudantes e profissionais das áreas da saúde, Medellín, Colombia
Byron Tamayo-Zuluaga, Yerileny Macías-Gil, Ruth Cabrera-Orrego, Jessica Natalia Henao-Pelaéz, Jaiberth Antonio Cardona-Arias
Estigma social en la atención de personas con VIH/sida por estudiantes y profesionales de las áreas de la salud, Medellín
Revista Ciencias de la Salud, vol. 13, no. 1, 2015
Universidad del Rosario
Byron Tamayo-Zuluaga
Universidad de Antioquia, Colombia
Yerileny Macías-Gil
Universidad de Antioquia, Colombia
Ruth Cabrera-Orrego
Universidad de Antioquia, Colombia
Jessica Natalia Henao-Pelaéz
Universidad de Antioquia, Colombia
Recepción: 05 Enero 2014
Aprobación: 01 Noviembre 2014
Resumen: Introducción: El estigma en las personas con VIH/SIDA por parte de los estudiantes y profesionales de la salud obstaculiza el diagnóstico precoz, el tratamiento oportuno e incrementa el riesgo de expansión de la pandemia. Objetivo: Describir el estigma social en la atención de personas con VIH/SIDA según condiciones socioeconómicas, demográficas y académicas. Materiales y Métodos: Estudio transversal en 1253 individuos. Se aplicó una escala de estigma social validada con los criterios de apariencia, contenido, constructo, consistencia interna, fiabilidad y utilidad. Los análisis incluyeron correlaciones de Pearson, α de Cronbach, análisis factorial, frecuencias, medidas de resumen, U de Mann Whitney, Anova y regresión lineal multivariante, en SPSS 21.0®. Resultados: Las mayores frecuencias de estigma correspondieron al trato diferencial que brindarían a personas con VIH/SIDA (57,2 %), el considerar necesario crear hospitales exclusivos para este grupo (52,5 %), el que la atención de estos pacientes incrementa el riesgo de infección (49,7 %) y la necesidad de aislar a los seropositivos (43,3 %). Los principales predictores del estigma social fueron el programa académico, la realización de la prueba presuntiva y el semestre de estudio. Conclusión: El estigma social fue mayor en los primeros ciclos de formación, quienes no se han realizado la tamización e individuos de medicina; se corrobora la necesidad de mejorar las estrategias de comunicación, información y educación en salud para combatir el estigma.
Palabras clave Estigma social, VIH, SIDA, atención, salud, Colombia.
Abstract: Introduction: The social stigma in people with HIV/AIDS by students and health professionals hinders early diagnosis, timely treatment and increases the spread risk of the pandemic. Objective: To describe the social stigma in the care of people with HIV/AIDS by socioeconomic, demographic and academic conditions. Materials and methods: A cross-sectional study in 1,253 individuals. The scale of social stigma was validated with criteria of appearance, content, construct, internal consistency, reliability and usefulness. The analyzes included Pearson correlations, α Cronbach, factor analysis, frequencies, summary measures, Mann Whitney U, Anova and multivariate linear regression in SPSS 21.0 ®. Results: The highest frequencies for stigma were related to the differential treatment delivered to people with HIV/AIDS (57.2 %), accounting necessary to create exclusive hospitals for this group (52.5 %), the attention of these patients increases the risk of infection (49.7 %), and the need to isolate HIV-positive (43.3 %). The main predictors of social stigma were the academic program, performing the presumptive test and semester of study. Conclusion: Social stigma attitudes were higher in individuals of the first cycle of formation, without performing the test screening, and medical students; this corroborates the need to improve communication, information and health education strategies to combat stigma.
Keywords: Social stigma, HIV, AIDS, care, health, Colombia.
Resumo: Introdução: o estigma das pessoas com VIH/SIDA por parte dos estudantes e profissionais da saúde obstaculiza o diagnóstico precoce, o tratamento oportuno e incrementa o risco de expansão da pandemia. Objetivo: descrever o estigma social na atenção de pessoas com VIH/SIDA segundo condições socioeconômicas, demográficas e académicas. Materiais e métodos: estudo transversal em 1.253 indivíduos. Aplicou-se uma escala de estigma social validada com os critérios de aparência, conteúdo, constructo, consistência interna, fiabilidade e utilidade. As análises incluíram correlações de Pearson α de Cronbach, análise fatorial, frequências, medidas de resumo, U de Mann Whitney, Anova e regressão linear multivariada, em SPSS 21.0®. Resultados: as maiores frequências de estigma corresponderam ao trato diferencial que brindariam a pessoas com VIH/SIDA (57,2%), o considerar necessário criar hospitais exclusivos para este grupo (52,5%), o que a atenção destes pacientes incrementa o risco de infeção (49,7%) e a necessidade de isolar aos soropositivos (43,3%). Os principais preditores do estigma social foram o programa académico, a realização do teste presuntivo e o semestre de estudo. Conclusão: o estigma social foi maior nos primeiros ciclos de formação, onde não se têm realizado a tamisação de indivíduos de medicina; corrobora-se a necessidade de melhorar as estratégias de comunicação, informação e educação em saúde para combater o estigma.
Palavras-chave: Estigma social, VIH, SIDA, Atenção, Saúde, Colômbia.
Introducción
El SIDA es una enfermedad causada por el virus de la inmunodeficiencia humana (VIH), el cual produce la destrucción de la capacidad del organismo para combatir diversas infecciones y enfermedades que, en ausencia de tratamiento, pueden generar la muerte. El VIH-1 y el VIH-2 son los retrovirus reconocidos como los agentes etiológicos. El VIH-2 se presenta principalmente en África occidental y tiene un curso clínico más lento y menos grave que el VIH-1 (1). Para el año 2012, ONUSIDA estimó 35,3 millones de personas con VIH en el mundo y desde el inicio de la epidemia las víctimas acumuladas superan los 20 millones. En Colombia, hasta 2009, se habían reportado 71 509 casos y para 2011 la cifra aumentó a 83 467 (2, 3).
La epidemia de VIH/SIDA en Colombia se puede definir como concentrada, dado que la prevalencia en por lo menos una de las poblaciones vulnerables como hombres que tienen relaciones sexuales con hombres (HSH) supera el 5 %, mientras que la prevalencia en mujeres gestantes no es superior al 1 %. En 2011, se notificaron 6687 casos, de los cuales 72 % fueron hombres y 28 % mujeres; 98,3 % corresponde al mecanismo de transmisión sexual y el grupo etario más afectado fue entre 25 y 29 años con una frecuencia de 18,1 % (2). En el ámbito local, hasta la semana epidemiológica 51 de 2013 en el departamento de Antioquia se habían notificado en total 1069 casos (4).
Las actividades de diagnóstico, tratamiento, seguimiento y control están contempladas en el Plan Obligatorio de Salud (POS) tanto para el régimen contributivo, como el subsidiado y los de excepción (2). Se estima que el manejo del VIH/SIDA ha comprometido en los últimos años 0,5 % del gasto en salud del país y acerca del 1 % del gasto en seguridad social en salud. La pandemia por VIH/SIDA ha generado numerosas pérdidas humanas, deterioro de la calidad de vida de millones de personas, consecuencias económicas negativas derivadas del incremento de los recursos necesarios para la atención en salud y de la incapacidad y muerte de miles de personas en edad productiva (5, 6).
Los trabajadores de la salud tienen la responsabilidad y el compromiso de brindar a todas las personas atención de calidad sin discriminación alguna; sin embargo, aún existen mitos y creencias relacionados con el VIH/SIDA que llevan a prácticas de estigma social hacia las personas seropositivas y hacia aquellos con sospecha de infección (7). El estigma por parte del personal de la salud tiene grandes implicaciones en la calidad del servicio que se brinda a estas personas; el rechazo y la discriminación hacen que las personas VIH positivas no acudan oportunamente a los servicios de salud y no reciban el tratamiento cuando lo necesitan (8).
En el estigma relacionado con el VIH/SIDA se tiende a asociar la infección con comportamientos de riesgo que son rechazados por la sociedad, como la prostitución, el consumo de drogas inyectables, la promiscuidad, las prácticas homosexuales y transexuales; además, aumenta la marginación de grupos poblacionales vulnerables, como personas privadas de la libertad, desplazados y migrantes (9). El resultado de la falta de conocimiento sobre la enfermedad, creencias, miedos y temor al contagio, tienen como resultado la discriminación, además de derivar en el rechazo y la exclusión de las personas afectadas, lo que atenta contra su libre determinación y constituye un gran obstáculo para que las personas practiquen comportamientos protectores como realizarse la prueba de tamización para garantizar un diagnóstico oportuno, utilizar preservativos o fomentar otro tipo de prácticas preventivas; y, en el caso de las personas seropositivas, el estigma agrava la situación, ya que, por miedo a la discriminación, no acuden oportunamente a los servicios de salud para recibir el tratamiento y hacer el debido proceso de seguimiento y control de la enfermedad, lo que finalmente conlleva a la propagación de la epidemia (10, 11).
En conjunto con el estigma, se debe precisar que el diagnóstico de VIH/SIDA tiene un impacto negativo en los individuos que ocasiona un desequilibrio físico, psicológico y social; esto afecta no solo a la persona portadora del virus sino también todo su entorno, familia, compañeros y amigos; se genera miedo a la muerte, a la reacción de sus familiares, a ser rechazados por la sociedad, con la subsecuente aparición de ansiedad, depresión y aislamiento (12, 13).
La reducción del riesgo de contraer VIH y las conductas de prevención dependen del conocimiento que se tiene sobre la infección. En Colombia se han realizado investigaciones que describen los conocimientos, actitudes y prácticas hacia el VIH/SIDA de los jóvenes, en donde se observa que la problemática se focaliza en la escasa preparación que tienen para enfrentar su vida sexual con responsabilidad, lo cual da como resultado el incremento de infecciones de transmisión sexual (ITS) y VIH (14, 15, 16). También se ha investigado la asociación entre el área de estudio y los conocimientos y comportamientos frente a la transmisión del VIH/SIDA en estudiantes, con hallazgos que sugieren que se requieren programas de capacitación de educación sexual y prevención de la infección por VIH (17). Otras investigaciones relacionadas se han focalizado en enfermeras, con lo que se corrobora la necesidad de ampliar los estudios a otros profesionales de las áreas de la salud (18, 19, 20, 21, 22).
A pesar de la realización de múltiples investigaciones en VIH/SIDA, hasta donde es sabido, en Colombia, y concretamente en Medellín, ninguna investigación ha analizado el estigma en la atención por parte de profesionales y estudiantes de las áreas de la salud en esta población, ni se dispone de estudios que hayan construido y evaluado escalas de medición del estigma social. Resulta relevante describir estas actitudes ya que todo el personal de la salud debe estar sensibilizado sobre la importancia de no incurrir en prácticas de rechazo, por las graves consecuencias que estas implican para la salud individual y colectiva; además, se ha reportado que el desconocimiento de los profesionales de la salud sobre aspectos genéricos de esta y otras infecciones podría menguar actitudes de discriminación, mejorar prácticas de bioseguridad, entre otras acciones que podrían disminuir el riesgo de infección (23, 24).
En coherencia con lo expuesto, se realizó una investigación con el objetivo de describir el estigma en la atención de personas que viven con VIH/SIDA por parte de estudiantes y profesionales de las áreas de la salud y su asociación con condiciones socioeconómicas, demográficas y académicas. Previo a esto se construyó y evaluó la escala de estigma con base en los parámetros de validez aparente, de contenido, constructo, consistencia interna y fiabilidad.
Materiales y métodos
Tipo de estudio: Descriptivo transversal.
Sujetos: El estudio se desarrolló en una muestra por conveniencia de 1253 estudiantes y profesionales de las áreas de la salud de Medellín, matriculados o egresados de algunas de las seis universidades que ofrecen pregrados en estas áreas en la ciudad, de ambos sexos, mayores de quince años. Los criterios de exclusión fueron el exigir remuneración por la realización de la encuesta o no firmar el consentimiento informado. El tamaño de la muestra se determinó con base en los estudiantes y profesionales de las áreas de la salud de la ciudad que voluntariamente participaron en la investigación.
Recolección de la información: Se utilizó una fuente de información primaria, consistente en una encuesta que incluyó diez variables sobre aspectos sociodemográficos (sexo, edad y estrato social), académicos (programa y ciclo de formación) y relacionados con la infección (información, entrenamiento previo, realización de prueba de tamización, manejo de accidentes laborales y percepción de discriminación hacia los pacientes con VIH/SIDA), sumado a la escala de estigma que incluyó quince preguntas.
Para el control de sesgos de información, se realizó entrenamiento a los encuestadores, se informó a los participantes la necesidad del proyecto a través de los encuestadores, los investigadores y el consentimiento informado; se garantizó la confidencialidad en la información recolectada, se realizó prueba piloto en un 10 % de la muestra y doble digitación de la información. Previo al diligenciamiento de la encuesta, se hizo lectura y firma del consentimiento o asentimiento informado.
Se crearon cuatro grupos de estudio: 1) estudiantes del ciclo básico entre 1° y 4° semestre; 2) estudiantes del ciclo profesional-clínico entre 5° y 8° semestres de estudio; 3) estudiantes de énfasis en los semestres mayores al 8°; y 4) profesionales.
Análisis de la información
Descripción de la población: Se realizó con frecuencias y medidas de resumen. Construcción y evaluación de la escala de estigma: La identificación de los ítems de la escala se basó en una revisión de estudios previos en el tema; con los quince ítems seleccionados se calculó el puntaje de estigma categorizando en cero las respuestas que no evidenciaban esta condición y uno para las que revelaban estigma, con estas se hizo una sumatoria que generó un puntaje entre 0 y 15 el cual se multiplicó por el factor 100/15 para tener una escala con valores entre 0 y 100, donde el primero indica ausencia del evento y el segundo el grado máximo de estigma en la atención de personas con VIH/SIDA. Las acciones de estigma se describieron con frecuencias y el puntaje con medidas de resumen.
Para la confirmación, se emplearon los criterios de validez aparente y de contenido, realizada por parte de dos virólogos, dos epidemiólogos, dos médicos, un microbiólogo, una enfermera, un odontólogo y dos personas seropositivas, todos externos al grupo de investigación, con lo cual se convalidó la aplicabilidad y aceptabilidad del instrumento de medición. No se incluyeron psicólogos debido a que en la estructura académica colombiana esta disciplina pertenece a las humanidades.
Se analizó la fiabilidad del puntaje de estigma con el α de Cronbach, la consistencia interna a través de correlaciones de Pearson y la validez de constructo a través de la matriz de correlaciones de un análisis factorial exploratorio de componentes principales (asignando un solo componente en el software: estigma).
Análisis del estigma según las características de la población: El puntaje de estigma se comparó con sexo, haber recibido o no capacitación para el manejo de pacientes seropositivos, la realización de la prueba presuntiva y el creer que este grupo es discriminado, con la prueba U de Mann de Whitney, dado el incumplimiento del supuesto de normalidad (evaluado con Kolmogorov- Smirnov con corrección de Liliefors y Shapiro-Wilk). Las comparaciones según el grupo de estudio y el programa académico se realizaron con Anova, dado el cumplimiento del supuesto de homocedasticidad evaluado con el estadístico de Levene y el de normalidad bivariada; cuando el Anova presentó valor p menor a 0,05 se complementó con la prueba de comparaciones múltiples HSD de Tukey. Se calcularon coeficientes de correlación de Spearman para comparar el puntaje de estigma según edad, semestres aprobados y estrato, dado el incumplimiento del supuesto de normalidad bivariada.
Se evaluó la asociación entre las variables independientes con las pruebas chi cuadrado de Pearson, U de Mann Whitney y Anova, según su naturaleza, para identificar las posibles variables modificadoras del efecto.
Finalmente, se realizó una regresión lineal multivariable para el puntaje de estigma con el fin de evaluar el efecto simultáneo y recíproco de las variables independientes sobre dicho puntaje. En el modelo de regresión se introdujeron las variables que presentaron valor p menor a 0,25 en el análisis bivariado y se evaluó el cumplimiento de los supuestos de aleatoriedad de Y con la prueba de las rachas, el de linealidad con Anova, la normalidad y varianza constante de los residuos, la no correlación de los residuos con la prueba de Durbin Watson, la no colinealidad o multicolinealidad con la estimación de la tolerancia de cada variable y el factor de inflación de la varianza (FIV) y la significación estadística de los coeficientes de regresión.
Los datos se almacenaron y analizaron en SPSS 21,0®. El nivel de significación fue de 0,05.
Aspectos éticos: Se respetaron los principios de la declaración de Helsinki y la Resolución 8430 de Colombia según la cual el estudio corresponde a una investigación sin riesgo. El proyecto contó con aval del Comité de Bioética de la Universidad Cooperativa de Colombia el cual consideró que el proyecto se ajusta a los estándares de las buenas prácticas clínicas y de obtención del consentimiento o asentimiento informado.
Resultados
La edad promedio fue 23 años con rango entre 16 y 59, el 50 % de los valores centrales osciló entre 19 y 24 años, y el rango entre 16 y 59 años.
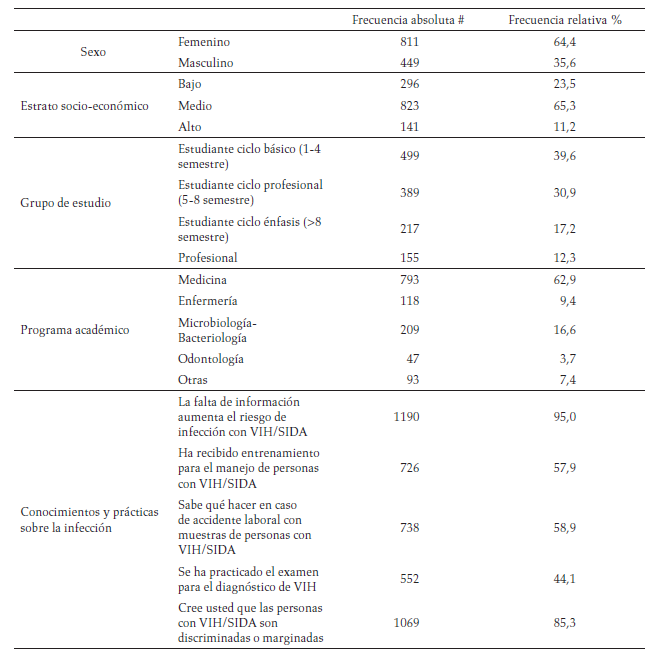
El 64 % fueron hombres, el 65 % personas de estrato medio; la mayor proporción de estudiantes cursaban el ciclo básico o profesional, un 12,3 % fueron profesionales; los programas con mayor proporción fueron medicina (63 %) y microbiología (17 %). En el 58 % se documentó algún tipo de entrenamiento para el manejo de personas con VIH/SIDA, solo un 59 % refirió conocer las conductas que se deben seguir ante una accidente laboral con muestras de personas seropositivas, el 85 % considera que las personas con VIH son discriminadas y la cobertura de tamización con prueba presuntiva en este grupo fue del 44 % (tabla 1).
En la tabla 2 se presenta la distribución porcentual de los ítems de la escala de estigma aplicada, en esta se observa que las mayores frecuencias correspondieron a las preguntas relacionadas con el trato diferencial que brindarían a personas con VIH/SIDA (57,2 %), el considerar necesario crear hospitales exclusivos para la atención de este grupo (52,5 %), el que la atención de estos pacientes incrementa el riesgo de infección (49,7 %) y la necesidad de aislar a los pacientes seropositivos que son hospitalizados (43,3 %).

En la escala de estigma se halló un puntaje promedio de 26 puntos con rango entre 0 y 87, y rango intercuartil entre 20 y 33. La fiabilidad de la escala fue buena al presentar un α de Conbach de 0,70. La escala presentó buena consistencia interna en la medida que cada uno de sus ítems presentó una correlación estadísticamente significativa (p = 0,000) con el puntaje global. En el análisis de la validez de constructo se observó que los ítems que más contribuyen al puntaje de estigma fueron: “sería un problema trabajar con un compañero con VIH/SIDA” y “deberíamos evitar todo tipo de contacto con personas con VIH/SIDA” (tabla 3).

El puntaje de estigma no presentó diferencias estadísticas según el sexo (U de Mann Whitney p = 0,303) y estrato socioeconómico (Rho de Spearman -0,03, p = 0,314).
El puntaje de estigma presentó asociación estadística con el presentar entrenamiento previo en el manejo de personas seropositivas (U de Mann Whitney p = 0,015), haberse realizado la prueba presuntiva (U de Mann Whitney p = 0,000), el grupo de estudio (Anova p = 0,000), el programa de formación (Anova p = 0,000), la edad (Rho de Spearman -0,13, p = 0,000) y el número de semestres cursados (Rho de Spearman -0,13, p = 0,000); siendo mayor los puntajes de estigma en las personas con menor edad, menor número de semestres cursados y aprobados, y menor en los profesionales (en comparación con los estudiantes), las personas de microbiología-bacteriología, quienes se han realizado la tamización y han participado de algún tipo de capacitación en el manejo de seropositivos (figura 1).
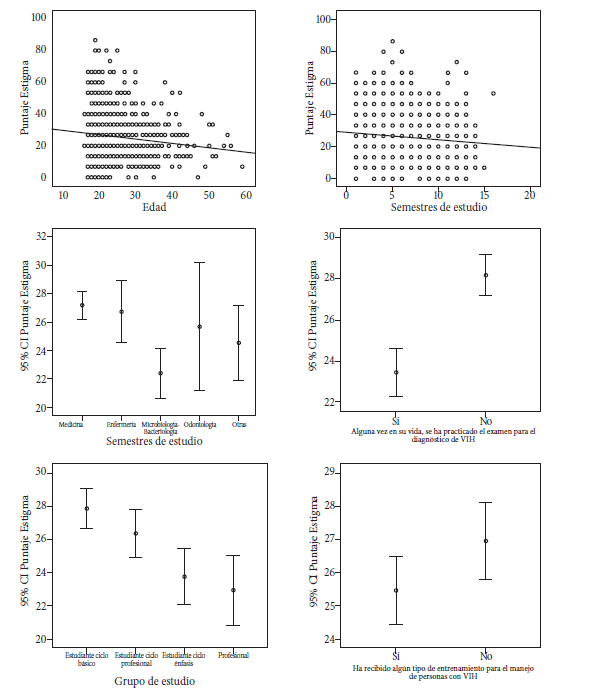
En las comparaciones según el grupo de estudio se hallaron diferencias entre los estudiantes del ciclo básico con los del énfasis (p HSD Tukey = 0,001) y con los profesionales (p HSD Tukey = 0,001), y en los estudiantes del ciclo profesional con los egresados (p HSD Tukey = 0,044). En los programas académicos, las principales diferencias fueron entre microbiología y medicina, siendo mayor el estigma en los segundos con diferencias entre 2 y 8 puntos (p HSD Tukey= 0,000), y entre microbiología y enfermería (p HSD Tukey= 0,041).
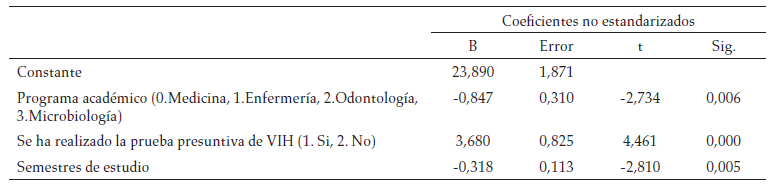
Cabe aclarar que las variables independientes relacionadas con haber recibido entrenamiento en el manejo de seropositivos, realizarse la prueba presuntiva, el grupo de estudio, el programa académico, la edad y el semestre, presentaron asociación estadística entre ellas, y con el puntaje de estigma, por lo que se realizó análisis de la modificación del efecto por medio de regresión lineal. En el modelo de regresión se determinó que las principales variables que explican el puntaje de estigma en la atención de personas con VIH/sida , fueron el programa académico, el tener o no antecedente de realización de la prueba presuntiva y el semestre de estudio (tabla 4).
Discusión
El estigma en el grupo estudiado fue relativamente bajo, presentando asociación con la capacitación en el manejo de personas seropositivas, la realización de la prueba presuntiva, el grupo de estudio, el programa de formación, la edad y el número de semestres cursados; sin embargo, el modelo multivariado evidenció que los principales predictores del puntaje de estigma fueron el programa académico, la realización de la prueba presuntiva y el semestre de estudio. Estos hallazgos ponen de manifiesto que las estrategias de información, como las recibidas a lo largo de los pregrados y de las asesorías preprueba, podrían mitigar el estigma.
En el presente estudio se encontró un puntaje promedio de estigma de 26, a partir de la aplicación de una escala que presentó buena consistencia interna, fiabilidad y validez de constructo, lo que indica que los ítems del instrumento están relacionados con el puntaje global, presentan una elevada homogeneidad y describen adecuadamente el estigma en el grupo de estudio; además, las bajas puntuaciones de actitud estigmatizante de las personas del área de la salud reflejan que las personas con VIH/SIDA podrían ser poco rechazadas o discriminadas al recibir atención en salud.
Lo anterior resulta favorable al tener presente que el estigma por parte del personal de la salud tiene grandes implicaciones negativas como el provocar que las personas VIH positivas no acudan oportunamente a los servicios de salud, no reciban tratamiento de forma oportuna, ni asistan a programas de seguimiento y control de la infección, lo que puede conllevar al deterioro de su salud y a la propagación del VIH/SIDA en la comunidad (8).
En los últimos años se han realizado estudios similares con el ánimo de comprender los factores asociados al estigma hacia las personas con VIH/SIDA, algunos hallazgos relevantes se encuentran en un estudio realizado en cuatro países africanos en 2009 en los que se evidenció que el estigma es más frecuentes en lugares con menor prevalencia de la infección, lo que podría suponer que en países con elevada ocurrencia se realizan esfuerzos mayores en educación, prevención, fomento de la tamización, entre otras acciones en salud que ayudan a reducir el estigma y la discriminación (25). También se podría pensar que en países con baja prevalencia persisten concepciones erróneas de la infección como el que es un asunto de otros (grupos de mayor riesgo como usuarios de drogas, trabajadoras sexuales, privados de la libertad), o que las acciones en salud no incluyen estrategias para mitigar el estigma.
Algunos estudios han observado que una mayor conciencia pública de la transmisión del VIH se relaciona con una mejoría en las actitudes y percepciones hacia las personas seropositivas, otros autores indican que el conocimiento presenta un efecto positivo, aunque de baja magnitud en las actitudes discriminatorias; lo que sugiere que el estigma presenta una causalidad multifactorial, donde la información haría un aporte relativamente pequeño. Al respecto, estudios previos refieren que el estigma se reduce después de participar de cursos que incluyen información sobre la epidemia en combinación con el desarrollo de destrezas o contacto con personas que viven con VIH (26, 27, 28, 29).
Algunos estudios sugieren que las personas con altos grados de escolaridad tienen un mejor conocimiento sobre VIH/SIDA y son menos propensas a estigmatizar a quienes padecen la enfermedad, lo que coincide con los hallazgos obtenidos en el presente grupo (30, 31). Además, se ha reportado que las personas mal informadas o desinformadas acerca de la transmisión del VIH tienen probabilidades mucho más altas de tener actitudes discriminatorias (32, 33, 34). No obstante estos hallazgos, se han presentado algunas excepciones como un estudio realizado en estudiantes de medicina de la Universidad de Putra en Malasia, donde los individuos de último año, a pesar de estar en contacto con pacientes seropositivos y tener un buen nivel de conocimientos sobre la enfermedad, presentaron actitudes estigmatizantes similares a los estudiantes de los primeros años de formación (35).
Con lo expuesto queda claro que los programas de información son útiles, dado que los profesionales de la salud que tienden a tener menor estigma son aquellos que han recibido formación especializada en el área de VIH/SIDA mediante la incorporación de temas relacionados en los currículos académicos o prácticas académicas, o cursos de adiestramiento que impliquen contacto con pacientes; esto podría explicar los mejores resultados hallados en los profesionales de bacteriología y microbiología del actual estudio.
Se debe precisar que las actitudes estigmatizantes en profesionales que tienen o tendrán contacto con pacientes con VIH/SIDA deberían ser nulas. Los resultados de este y otros estudios indican que la información presenta un efecto protector; sin embargo, no elimina factores relacionados con las emociones, creencias, conductas y, en general, con la biografía de los profesionales, que podrían explicar el grado de estigma hallado (8).
Con respecto a otros factores que se podrían relacionar con el estigma, investigaciones previas han evaluado los efectos de la religión; en este sentido, algunas comunidades religiosas han interpretado la pandemia por VIH/SIDA como un castigo de Dios, al pensar que deriva de transgresiones sexuales, de actos inmorales o que ocurre por comportarse de manera contraria a sus normas o dogmas, lo que de forma indirecta podría agudizar el estigma y aumentar las posibilidades de discriminación contra las personas seropositivas (36, 37). En conjunción con la religión, la etnia tiene relación con el estigma, el estudio de Li Ping Wong en 2013, encontró que los malayos muestran puntuaciones de conocimiento sobre la transmisión del VIH más bajas y un alto nivel de discriminación, probablemente debido a la creencia cultural de que el VIH es un castigo de Dios por su implicación en comportamientos inmorales e irresponsables (30).
Por otra parte, en la asociación entre el estigma y la realización de la prueba de tamización, los hallazgos del actual grupo coinciden con estudios realizados en Sudáfrica, donde las personas que no se realizaron la prueba del VIH exhibieron mayor estigma hacia las personas que viven con VIH/SIDA. Además, en 112 pacientes que recibieron terapia antirretroviral en Botswana, el 69 % no dio a conocer su condición de infectado a su familia e indicaron que retrasaban la realización de la prueba de tamización por el temor de ser estigmatizados (38).
Se debe tener presente que en este estudio solo el 44 % se han practicado el examen de tamización, lo cual concuerda con investigaciones previas que sugieren que el miedo al estigma y la discriminación son una barrera para realizarse la prueba y que los individuos que nunca se han realizado la prueba presuntiva son más propensos a expresar estigma hacia las personas que viven con VIH/SIDA (39, 40).
En cuanto a la edad, este estudio y el de Li Ping Wong han mostrado que las personas que obtuvieron un puntaje de estigma mayor son las de menor edad, mientras que el estudio de Haijun Cao en mujeres en Shanghái, refirió hallazgos diferentes al observar que en las personas de mayor edad hubo mayor estigma; aunque se debe aclarar que en este último estudio no se evaluó la posible confusión atribuible al hecho que las personas de edad avanzada presentaron un menor nivel académico, lo que mostraría una vez más el efecto protector de la educación (30, 41).
En el actual grupo, no se halló asociación del estigma con el sexo, contrario a un estudio en México donde se halló que los ejes estructurales del estigma hacia las personas que viven con el VIH se relacionan con el género (42).
Las limitaciones del estudio incluyen las propias del tipo de estudio, por lo que es posible la presencia del sesgo temporal, las asociaciones detectadas no son causales, existe un mayor riesgo de presentación de sesgos de duración, selección, “cortesía”, vigilancia, información y memoria; en el proceso de muestreo no fue posible aleatorizar la selección de los individuos y algunos subgrupos presentaron un bajo número de sujetos. Además, la validación de la escala empleada no evaluó los parámetros de sensibilidad al cambio, confiabilidad test-retest, ni validez de criterio.
Conclusiones y recomendaciones
A pesar de las limitaciones expuestas, los resultados de este estudio permiten realizar las siguientes recomendaciones:
Realizar investigaciones posteriores, donde se pueda efectuar un muestreo probabilístico de cada institución prestadora de servicios de salud y de educación superior, que represente adecuadamente a los estudiantes y profesionales de las áreas de la salud de la ciudad. Además de investigaciones bajo enfoques que permitan profundizar el estudio de los factores determinantes del estigma en VIH/SIDA.
En coherencia con las directrices de ONUSIDA, los entes territoriales deberían explicitar las acciones para mitigar el estigma y la discriminación contra este grupo, favoreciendo la interacción entre las personas que viven con VIH/SIDA, las personas con mayor riesgo de infección, el personal de la salud y la comunidad general, dado que existe evidencia que muestra cómo el estigma se puede reducir mediante la divulgación de información actualizada y educación sobre el VIH (43). Además, el diseño de medidas para disminuir el estigma y la discriminación exige la inclusión de acciones que rebasen la noción clásica de comportamientos de riesgo, la cual ha sido el foco de muchas acciones, proyectos y programas de salud.
Los programas de formación, deberían sumar asuntos relacionados con el estigma, en las asignaturas que aluden el abordaje clínico-terapéutico y de laboratorio del VIH/SIDA.
Finalmente, se concluye que los estudiantes y profesionales de las áreas de la salud presentaron estigma en la atención de personas con VIH/SIDA siendo mayor en los individuos de los primeros ciclos de formación, sin realización de la prueba de tamización y de medicina; esto corrobora la necesidad de mejorar las estrategias de comunicación, información y educación en salud para los subgrupos de mayor riesgo, como una de las herramientas más importantes para combatir el estigma y sus consecuencias sobre la atención, control y seguimiento de los pacientes seropositivos, y sobre la prevención de la transmisión de la infección. Aunado a esto, la escala empleada para la medición de estigma, hasta donde es sabido, es una de las primeras en Colombia que presentó un proceso de confirmación a la luz de los criterios de validez de apariencia, de contenido, consistencia interna, fiabilidad, y de constructo y utilidad.
Referencias
1. 1. ONUSIDA. Orientaciones terminológicas de ONUSIDA [internet]. 2013 [citado 2013 dic 21]. Disponible en: http://www.unaids.org/en/media/unaids/contentassets/documents/unaidspublication/2011/JC2118_terminology-guidelines_es.pdf
2. 2. Ministerio de la Protección social. Informe UNGASS-2010. Seguimiento de la Declaración de Compromiso sobre el VIH/SIDA. Informe Nacional. República de Colombia. [internet]. 2010 [citado 2013 dic 14]. Disponible en: http://www.unaids.org/sites/default/files/en/dataanalysis/knowyourresponse/countryprogressreports/2012countries/ce_CO_Narrative_Report[1].pdf
3. 3. Ministerio de la Protección social. Colombia renueva el compromiso frente al VIH/SIDA. [internet]. 2011 [citado 2013 dic 14]. Disponible en: http://www.miniproteccionsocial.gov.co/Paginas/Colombia-renueva-el-compromiso-frente-al-VIHSIDA.aspx
4. 4. Instituto Nacional de Salud. Sivigila-Vigilancia rutinaria. [internet]. 2013 [citado 2013 dic 21]. Disponible en: http://www.ins.gov.co:81/lineas-de-accion/Subdireccion-Vigilancia/sivigila/Paginas/vigilancia-rutinaria.aspx
5. 5. Rossi V, Sáenz A, Vargas M. Cuentas Nacionales VIH/SIDA. Bogotá: Ministerio de Salud de Colombia; 2002.
6. 6. Guía para el manejo de VIH/SIDA basada en la evidencia, 2005-Colombia (2005; 166 páginas). [internet]. 2005 [citado 2013 dic 14]. Disponible en: http://www.minsalud.gov.co/Documentos%20y%20Publicaciones/GUIA%20PARA%20EL%20MANEJO%20DE%20VIH%20SIDA.pdf
7. 7. Rivas E, Rivas A, Barría M, Sepúlveda C. Conocimientos y actitudes sobre VIH/SIDA de estudiantes de Enfermería de las Universidades de la Frontera y Austral de Chile. Temuco-Valdivia. Cienc Enferm. 2009;15(1):109-19.
8. 8. Rosa Y, Varas N. Percepción de competencias y adiestramiento profesional especializado relativo al VIH/SIDA en estudiantes y profesionales de la salud: el estigma como un indicador de necesidad. Apunt Psicol. 2008;26(1):69-89.
9. 9. Simbayi LC, Kalichman S, Strebel A, Cloete A, Henda N, Mqeketo A. Internalized stigma, discrimination, and depression among men and women living with HIV/AIDS in Cape Town, South Africa. Soc Sci Med. 2007;64(9):1823-31.
10. 10. Ministerio de la Protección social. Dirección General de Salud Pública. Plan Nacional de Respuesta Ante el VIH y el SIDA Colombia 2008-2011 [internet]. 2008 [citado 2013 dic 14]. Disponible en: http://www.acnur.org/biblioteca/pdf/6406.pdf?view=1
11. 11. Gala A, Berdasquera D, Pérez JL, Pinto J, Suárez J, Joanes J, et al. Dinámica de adquisición del VIH en su Dimensión social, ambiental y cultural. Rev Cubana Med Trop. 2007;59(2):90-7.
12. 12. Cantú R, Álvarez J, Torres E, Martínez O. Impacto psicológico en personas que viven con VIH-SIDA en Monterrey, México. Psicología y salud. 2012;22(2):163-72.
13. 13. Massiah E, Roach TC, Jacobs C, St John AM, Inniss V, Walcott J, et al. Stigma, discrimination, and HIV/AIDS knowledge among physicians in Barbados. Rev Panam Salud Pública. 2004;16(6): 395-401.
14. 14. Navarro E, Vargas R. Conocimientos, actitudes y prácticas sobre SIDA en adolescentes escolarizados. Salud Uninorte. 2004;19:14-24.
15. 15. Gómez-Bustamente E, Cogollo-Milanés Z. Conocimiento sobre VIH-SIDA en estudiantes de secundaria de Cartagena, Colombia. Rev Salud Publica. 2011;13(5):778-84.
16. 16. Villaseñor-Sierra A, Caballero-Hoyos R, Hidalgo-San Martín A, Santos-Preciado JI. Conocimiento objetivo y subjetivo sobre el VIH/SIDA como predictor del uso de condón en adolescentes. Salud Pública Méx. 2003;45(1):s73-80.
17. 17. Vera LM, Lopez N, Ariza ND, Díaz LM, Flórez Y, Franco SG, et al. Asociación entre el área de estudio y los conocimientos y comportamientos frente a la transmisión del VIH/SIDA en los estudiantes de la Universidad Industrial de Santander. Colomb Med. 2004;35(2):62-8.
18. 18. Relf MV, Mekwa J, Chasokela C, Nhlengethwa W, Letsie E, Mtengezo J. Essential nursing competencies related to HIV and AIDS. J Assoc Nurses AIDS Care. 2011;22,(1 Suppl):e5-40.
19. 19. Relf MV, Laverriere K, Devlin C, Salerno T. Ethical belief related to HIV and AIDS among nursing students in South Africa and the United States: a cross-sectional analysis. Int J Nurs Stud. 2009;46(11):1448-56.
20. 20. Mockiene V, Suominen T, Välimäki M, Razbadauskas A, Caplinskas S, Martinkenas A. Nurses’ willingness to take care of people living with human immunodeficiency virus/acquired immunodeficiency syndrome (HIV/AIDS)-does a teaching intervention make a difference? Nurse Educ Today. 2011;31(6):617-22.
21. 21. Brito G, Iraizoz AM. Enfoque bioético de los pacientes portadores del VIH, y de médicos y enfermeros de la atención secundaria sobre el VIH/SIDA. Rev Cubana Med Gen Integr. 2011;27(2):217-31.
22. 22. Odeny TA, Penner J, Lewis-Kulzer J, Leslie HH, Shade SB, Adero W, et al. Integration of HIV Care with Primary Health Care Services: Effect on Patient Satisfaction and Stigma in Rural Kenya. AIDS Res Treat. 2013;2013:485715.
23. 23. Rey I, Clemente M, Valdivia JC, Sánchez AM. Comportamiento del personal de salud ante procedimientos médicos en personas seropositivas. Rev Cubana Enfermer. 2007;23(2).
24. 24. Foreman M, Lyra P, Breinbauer C. Understanding and responding to HIV-related stigma and discrimination in the health sector. Washington: Pan American Health Organization; 2003.
25. 25. Genberg BL, Hlavka Z, Konda KA, Maman S, Chariyalertsak S, Chingono A, et al. A comparison of HIV/AIDS-related stigma in four countries: negative attitudes and perceived acts of discrimination towards people living with HIV/AIDS. Soc Sci Med. 2009;68(12):2279-87.
26. 26. Herek GM, Capitanio JP, Widaman KF. HIV-related stigma and knowledge in the United States: prevalence and trends, 1991-1999. Am J Public Health. 2002;92(3):371-7.
27. 27. Waite KR, Paasche-Orlow M, Rintamaki LS, Davis TC, Wolf MS. Literacy, social stigma, and HIV medication adherence. J Gen Intern Med. 2008;23(9);1367-72.
28. 28. Evans JK, Bingham JS, Pratt K, Carne CA. Attitudes of medical students to HIV and AIDS. Genitourin Med. 1993;69(5):377-380.
29. 29. Sheen D, Green A. Are You Positive? AIDS, Attitudes and Physiotherapy. Physiotherapy. 1997;83(4):190-6.
30. 30. Wong LP. Prevalence and factors associated with HIV/AIDS-related stigma and discriminatory attitudes: a cross-sectional nationwide study. Prev Med. 2013;57:S60-3.
31. 31. De Walque D, Nakiyingi-Miiro JS, Busingye J, Whitworth JA. Changing association between schooling levels and HIV-1 infection over 11 years in a rural population cohort in south-west Uganda. Trop Med Int Health. 2005;10(10):993-1001.
32. 32. Underhill K, Operario D, Montgomery P. Systematic review of abstinence-plus HIV prevention programs in high-income countries. PLoS Med. 2007;4(9):e275.
33. 33. World Health Organization. Preventing HIV/AIDS in young people: Evidence from developing countries on what works. Geneva: WHO; 2006.
34. 34. Galárraga O, Campero M, De Maria L, Walker D. Sex Education for HIV Prevention in Latin America and the Caribbean: A Regional Diagnosis. Cuernavaca, México: Instituto Nacional de Salud Pública [internet]. 2008 [citado 2013 dic 14]. Disponible en: http://www.cisidat.org.mx/deinteres/docs/edu_sex_ing.pdf
35. 35. Chew BH, Cheong AT. Assessing HIV/AIDS Knowledge and Stigmatizing Attitudes among Medical Students in Universiti Putra Malaysia. Med J Malaysia. 2013;68(1):24-9.
36. 36. Arévalo L. Ávila SP. Religión y espiritualidad, una mirada del estigma frente al VIH/SIDA: revisión literaria. Rev Med. 2012;20(1):52-61.
37. 37. Programa Conjunto de las Naciones Unidas sobre el VIH/SIDA (ONUSIDA). Informe de un seminario teológico enfocado al estigma relacionado con el VIH y el SIDA. Windhoek: ONUSIDA; 2005.
38. 38. Mahajan AP, Sayles JN, Patel VA, Remien RH, Ortiz DJ, Szekeres G, et al. Stigma in the HIV/AIDS epidemic: a review of the literature and recommendations for the way forward. AIDS. 2008;22(Suppl 2):S67-79.
39. 39. Day JH, Miyamura K, Grant AD, Leeuw A, Munsamy J, Baggaley R, et al. Attitudes to HIV voluntary counselling and testing among mineworkers in South Africa: will availability of antiretroviral therapy encourage testing? AIDS Care. 2003;15(5):66572.
40. 40. Hutchinson PL, Mahlalela X. Utilization of voluntary counseling and testing services in the Eastern Cape, South Africa. AIDS Care. 2006;18(5):446-55.
41. 41. Cao H, He N, Jiang Q, Yang M, Liu Z, Gao M, et al. Stigma against HIV-infected persons among migrant women living in Shanghai, China. AIDS Educ Prev. 2010;22(5):445-54.
42. 42. Infante C, Zarco A, Cuadra SM, Morrison K, Caballero M, Bronfman M, et al. HIV/AIDS-related stigma and discrimination: the case of health care providers in México. Salud Publica Mex. 2006;48(2):141-50.
43. 43. ONUSIDA. 26th Meeting of the UNAIDS Programme Coordinating Board [internet]. 2010 [citado 2013 dic 14]. Disponible en: http://www.unaids.org/en/aboutunaids/unaidsprogrammecoordinatingboard/pcbmeetingarchive/26-pcb-meeting
Notas de autor
jaiberthcardona@gmail.com
Información adicional
Para citar este artículo: Tamayo-Zuluaga B,
Macías-Gil Y, Cabrera-Orrego R, Henao-Pelaéz JN,
Cardona-Arias JA. Estigma social en la atención de personas con VIH/SIDA por
estudiantes y profesionales de las áreas de la salud, Medellín, Colombia. Rev Cienc Salud. 2015;13(1): 9-23. doi:
dx.doi.org/10.12804/revsalud13.01.2015.01
Descargos de responsabilidad: Ninguno de los autores declara conflicto de intereses para la
publicación de este manuscrito.



