Introducción
Desde 1990, ha surgido un creciente interés por comprender y abordar el estigma asociado con los trastornos mentales graves 1. Este estigma se manifiesta en actitudes negativas, estereotipos y discriminación hacia las personas que padecen estas condiciones 2), lo cual tiene importantes implicaciones en la vida diaria, bienestar emocional y acceso a servicios de salud mental adecuados 3.
Según la Organización Mundial de la Salud, aproximadamente una de cada cuatro personas en el mundo experimentará un problema de salud mental en algún momento de su vida 4. Ello significa que existe un elevado número de personas en riesgo de sufrir estigmatización debido a su condición mental 4. En el contexto de las Américas, durante la pandemia de covid-19, se observó un aumento del 35 % en la incidencia de trastornos depresivos graves 5.
El Informe de la Comisión Lancet sobre Salud Mental señala que alrededor de 450 millones de personas en el mundo sufren de trastornos mentales graves, como esquizofrenia o trastorno afectivo bipolar, los cuales están altamente estigmatizados y afectan negativamente la calidad de vida de quienes los padecen 6.
Trastorno mental grave
Para establecer los parámetros que constituyen un trastorno mental nos apoyamos en autores que los consideran una alteración clínicamente significativa en el pensamiento, la regulación de las emociones o el comportamiento de una persona. Por lo general, esta alteración conlleva un nivel de angustia o afecta la capacidad funcional en áreas importantes de la vida, aunque esta categoría es más amplia e incluye no solo trastornos mentales, sino también discapacidades psicosociales y estados mentales que están asociados con angustia significativa, deterioro funcional o un riesgo de conducta autolesiva (CIE-11) 7.
El concepto de trastorno mental sigue la misma lógica del pensamiento médico; implica una estructura o función anormal en alguna parte del organismo, busca signos y síntomas, los correlaciona con alteraciones neurobiológicas para descubrir el agente etiológico y establece acciones profilácticas 8.
En cuanto al concepto de trastorno mental grave, "hace referencia a alteraciones psiquiátricas de duración prolongada que conllevan un grado variable de discapacidad y disfunción social" 9. Se considera un trastorno mental grave si cumple con la perspectiva "tridimensional", es decir, si cumple con un diagnóstico de cualquier psicosis no orgánica, una duración de tratamiento de dos años o más y discapacidad, en función del desempeño de roles sociales, familiares, laborales y de autocuidado medida mediante la escala de Evaluación Global del Funcionamiento 10.
Otros criterios que se han contemplado para definir un trastorno mental grave es el que se basa en las dimensiones de seguridad, apoyo informal y formal, diagnóstico, discapacidad y duración 11. Es importante recalcar que establecer una definición clara de trastorno mental grave, resulta complejo, ya que los criterios de normalidad y no normalidad se basan en parámetros subjetivos 12.
Estigma
El estigma ha sido objeto de una extensa investigación teórica y empírica en diferentes disciplinas, incluyendo la sociología y la psicología social. La conceptualización inicial de estigma propuesta por Erwin Goffman (1963) lo define como un atributo profundamente devaluador que degrada y rebaja a la persona, reduciéndola a alguien deshonroso y menospreciado 13. Esta definición ha ejercido una influencia significativa en la elaboración de otras investigaciones y teorías sobre el estigma.
Stafford y Scott 14 proporcionan una definición de estigma como "una característica de las personas que va en contra de la norma de una unidad social", considerando la norma como una creencia compartida que guía el comportamiento en un momento específico. Por otro lado, Goffman 13 sostienen que el estigma, en su esencia, es una "identidad social devaluada". Sin embargo, han surgido otras propuestas que han puesto el relieve más en las fuerzas sociales, lo que contribuye a la exclusión social 15.
Bajo esta línea, Link y Phelan 16 definieron el estigma como "un proceso social en el que se etiqueta a una persona o grupo de personas como desviadas o inferiores". No obstante, Corrigan et al. 17 sostienen que la sociedad generalmente asume que una persona padece una enfermedad mental al observar cuatro tipos de señales, y tiende a responder de manera estigmatizadora ante ellas. Estas señales incluyen los síntomas psiquiátricos, como comportamientos anómalos y alteraciones en el lenguaje; los déficits en habilidades sociales, como la falta de contacto visual y el lenguaje corporal inadecuado; la apariencia física, que involucra aspectos como la higiene personal y la forma de vestir, y las etiquetas, donde las personas conocidas por tener una enfermedad mental se convierten en víctimas del estigma asociado a dicha enfermedad.
Para Velasco et al. 18, el estigma es un proceso que incluye componentes de etiquetado, estereotipos, separación, pérdida de estatus y discriminación. Por otro lado, Palacios Espinoza 19) hace hincapié en que el estigma, al ser un fenómeno social, se relaciona con la identidad y la percepción de lo diferente o desconocido, generando comportamientos como la discriminación, la desacreditación, el rechazo o el distanciamiento social que viven las personas con trastornos mentales durante su vida.
Percepción de estigma en estudiantes del área de la salud
Según Corrigan et al. 17, la percepción del estigma se refiere a cómo los individuos interpretan y dan significado a los estereotipos, los prejuicios y la discriminación asociados con ciertos grupos o condiciones sociales. Se considera un proceso social y cognitivo que implica las actitudes, las creencias y los estereotipos que los estudiantes del área de la salud tienen hacia las personas con trastornos mentales graves.
Link y Phelan 16 señalan que la percepción del estigma se basa en la formación de categorías sociales y la atribución de características negativas a esos grupos estigmatizados. Estos estereotipos y prejuicios se desarrollan a través de la interacción social y la influencia de factores culturales y sociales. En el caso de los estudiantes del área de la salud, es posible que hayan interiorizado ciertos estereotipos y prejuicios hacia las personas con trastornos mentales graves, debido a la socialización y la cultura dominante que recalca en la normalidad y la desviación de la norma.
La percepción del estigma puede tener diversas consecuencias negativas para los estudiantes del área de la salud. Según la teoría de la psicología social, estas consecuencias están relacionadas con las actitudes estigmatizadoras y los prejuicios internalizados por los estudiantes 20.
La percepción del estigma puede generar barreras en la atención de la salud para las personas con trastornos mentales graves. Los estudiantes del área de la salud, al tener actitudes estigmatizadoras, podrían mostrar resistencia o falta de compromiso en el tratamiento de estos pacientes, lo cual podría limitar el acceso a una atención adecuada 21. Esto concuerda con la investigación realizada por Corrigan et al. 22, en la cual los autores encontraron que el estigma percibido por las personas con enfermedad mental afecta negativamente su búsqueda y participación en la atención de salud mental.
Reavley et al. 23 encontraron que tanto el público en general como los profesionales de la salud mental pueden tener actitudes estigmatizantes hacia la psicosis y la depresión, lo que podría afectar la forma en que se brinda el apoyo y tratamiento a las personas con trastornos mentales. Otra consecuencia importante es el impacto en la calidad de vida de las personas con trastornos mentales graves. La percepción del estigma puede generar sentimientos de vergüenza, rechazo social, baja autoestima y aislamiento, lo cual afectaría negativamente su bienestar psicológico y social. Este aspecto se ha abordado en el estudio de Thornicroft et al. 24, en el cual se encontró que las personas con esquizofrenia experimentan y anticipan discriminación en diferentes contextos de sus vidas, lo que contribuye a una disminución de su calidad de vida.
Materiales y métodos
Se realizó un estudio descriptivo fenomenológico que recopiló datos de estudiantes pertenecientes a las facultades de psicología y odontología en Ecuador. La muestra incluyó hombres y mujeres de entre 19 y 25 años, pertenecientes a los terceros, cuartos, quintos, séptimos y octavos semestres, quienes voluntariamente participaron en la investigación al firmar el respectivo consentimiento informado y cumplir con los criterios de inclusión.
Se excluyeron estudiantes de segundo semestre o en proceso de finalización de la carrera, así como a aquellos que hubieran cursado previamente una carrera distinta a la actual.
El tamaño de la muestra se determinó mediante un muestreo por conveniencia, seleccionando los casos a los cuales se tuvo acceso, hasta llegar a saturar la información, es decir, se entrevistó a los participantes hasta que la información recopilada ya no aportara datos nuevos o diferentes sobre el tema de interés.
Se obtuvo la aprobación del proyecto y la autorización por las entidades de la facultad y de la universidad para poder recopilar los datos.
Previo a la recolección de información, se recibió una capacitación por parte de un investigador experto en investigaciones de tipo cualitativas, con el fin de asegurar el manejo adecuado de las entrevistas y prevenir sesgos en la investigación. Posteriormente, se llevaron a cabo las entrevistas semiestructuradas, con base en un guion temático en diferentes horarios y lugares acordados con los participantes. Toda la información fue audiograbada y transcrita en su totalidad. Las entrevistas tuvieron una duración entre 45 y 60 minutos.
Instrumentos
Ficha sociodemográfica, con la que se logró identificar: edad, sexo, género, estado civil, país, etnia, año de ingreso en la universidad, carrera y semestre. El cuestionario constó de 9 preguntas de selección múltiple con opción de escoger una sola respuesta y se estimó que tomaría aproximadamente 2 minutos completarlo.
Guion temático, que proporcionó una dirección en la conversación, al establecer áreas clave de interés, sin restringir la flexibilidad para explorar perspectivas individuales en las entrevistas semiestructuradas.
Plan de análisis
Una vez recopilada y transcrita la información, se procedió a ingresarla al programa de análisis cualitativo ATLAS.ti, con el propósito de mejorar la efectividad en los procesos de análisis temático y de contenido. Siguiendo la metodología de Krippendorff 25, el análisis de contenido como enfoque sistemático tuvo como objetivo identificar y codificar patrones temáticos y significativos presentes en el material de investigación. Este proceso abarcó desde la preparación y organización de los datos hasta la interpretación de los resultados obtenidos.
La selección de categorías y subcategorías se fundamentó en el marco teórico, el guion temático y los objetivos de la investigación. Estas categorías representaron aspectos clave en las entrevistas, como actitudes, conductas, conocimientos y distancia social de los estudiantes de psicología y odontología hacia personas con trastornos mentales graves.
Finalmente, para fortalecer la validez de los resultados, se llevó a cabo la triangulación entre los resultados derivados del análisis de contenido, mediante la colaboración entre las dos investigadoras y el tutor de la investigación, experto en metodologías cualitativas de investigación.
Resultados
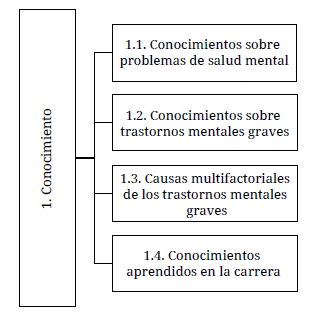
El análisis de contenido de las diferentes entrevistas permitió visualizar las categorías establecidas previamente y otras que fueron emergiendo. Las categorías establecidas fueron: conocimientos, actitudes, distancia social y conductas, y de estas surgieron subcategorías.
Conocimientos sobre problemas de la salud mental
Esta subcategoría se refiere a la información, comprensión y familiaridad acerca de las dificultades emocionales, conductuales o cognitivas que pueden presentar las personas con un problema de salud mental: "Sus funciones cognitivas no están funcionando como deberían, como una persona normal, por decirlo así. Y en sí necesitarían ayuda para para ver cómo se puede solucionar ese problema, el problema que están atravesando" (PM4).
La perspectiva de los estudiantes sobre los problemas de salud mental parece evitar que asocien los problemas de salud con los de un trastorno mental; no obstante, reconocen la influencia de estos factores en las actividades de la vida diaria, posiblemente porque las personas con un problema en su salud mental pueden carecer de herramientas adecuadas para afrontar su padecimiento, lo que a su vez interfiriere en su calidad de vida: "Tal vez no necesariamente trastornos, pero sí como que está encaminado hacia ellos y como que no han tenido las herramientas, tal vez para solucionar problemas emocionales o así de ese tipo, que no han podido resolver y que les está afectando ya en su en su diario vivir" (PM5).
Conocimiento sobre trastornos mentales graves
En esta subcategoría se explica la percepción de las personas entrevistadas acerca de los trastornos de naturaleza crónica y de mayor intensidad, a los que les dan un tiempo de duración prolongada:
Sería una psicopatología grave; como: trastorno de personalidad, trastorno bipolar, esquizofrenia, entidades clínicas de este tipo ya que considero que son cosas que comienzan siendo crónicas y van a seguir afectando a la persona a lo largo de la vida. La persona puede sobrellevar, tener las mejores herramientas, redes de apoyo, pero obviamente va a llegar un momento en que esta persona va a recaer y si recae es por su situación, es decir la dificultad es provocada por esta entidad psicopatológica. (PM8)
Los trastornos implican alteraciones significativas, principalmente en el pensamiento, las emociones y el comportamiento de la persona, las cuales pueden manifestarse en su apariencia física o en la forma como se relacionan con otros: "Una personalidad un poco desarreglada he visto en la mayoría, falta de sueño, suelen estar de mal humor o su humor tiene un cambio errático no sé, se encuentran desorganizados mentalmente creo yo o físicamente" (OM3).
Causas multifactoriales de los trastornos mentales graves
La presencia de un trastorno mental grave se puede explicar por la presencia de diversos factores, como el factor biológico que, por lo general, se expresa en la predisposición genética; el factor social y el factor familiar en las diferentes etapas del desarrollo, que pueden configurarse en detonantes para la presencia de algún trastorno mental grave:
Tenemos la genética que nos predispone, pero no determina. (PM8)
Factores ambientales empezando desde los padres, porque son los primeros adultos que ellos ven con los que ellos experimentan, en segundo lugar, igual con factores ambientales este ya es el ámbito escolar porque son las primeras personas ajenas a su consanguinidad que comparten, en tercer punto y porque están en una etapa de aprendizaje en, en el siguiente punto, diría la adolescencia, que es una etapa especial, todos sabemos que es una etapa especial en donde ahí se forja la identidad. Así que tiene, tiene que ver padre, amigos, parejas, trabajo, buenas y malas experiencias. (OH8)
Conocimientos académicos
Si bien es cierto que en las subcategorías anteriores se plantean los conocimientos que se tienen sobre los problemas de salud mental, esta subcategoría se centra en los conocimientos adquiridos formalmente en las diferentes carreras de salud sobre trastornos mentales graves. Como resultado, se observa una orientación hacia la búsqueda de información y de qué modo esta se relaciona con las actividades prácticas, el desarrollo de habilidades, recursos y comprensión acerca de la salud física y mental del individuo, fin de detectar a personas que puedan padecer de algún trastorno mental:
Podemos identificar por la manera en que se actúa o como la manera en que interactúa con las otras personas. (PH3)
Buenos libros o bueno, el libro fundamental, en el cual tengamos bien la base teórica y segundo en la parte aplicativa, por ejemplo, el hecho, me gustaría que también sea una parte más explicativa, tal vez enseñar o explicar algún tipo de test. (PH5)
De algunas enfermedades nos han explicado las características que presentan estas enfermedades, tal vez también que se tiene tratamiento, tal vez también como se puede tratar con este tipo de personas. (PM4)
Las manifestaciones clínicas de las personas con un trastorno mental se expresan en una variedad de síntomas que permiten llegar a un diagnóstico y la planificación terapéutica: "en psicopatología he aprendido la clasificación de estos trastornos, ya como tal, también he aprendido, las características, criterios diagnósticos, las características psicológicas, eh, cómo se manifiestan" (PM5).
Si bien es cierto que las entrevistas se realizaron a estudiantes del campo de la salud, se identificaron marcadas diferencias entre los grupos. La carrera de psicología hace hincapié en la subjetividad del ser humano y el análisis del comportamiento a través de la narrativa o historia de vida; mientras que en la carrera de odontología se centra más en la parte física, el padecimiento observable, que es el resultado de un padecimiento mental: "el bruxismo, que es el más conocido, es por un grave estrés, un grave problema de sueños, por ejemplo. Ahí nos han dicho que el primero es el ruido que hacen los dientes, sobre todo en los niños" (OM3).
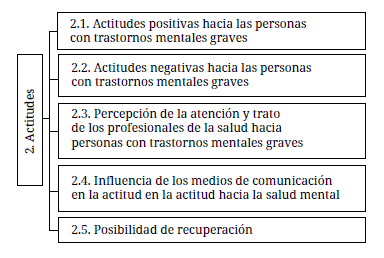
Actitud positiva hacia las personas con trastornos mentales graves
La actitud positiva se refiere a las percepciones y creencias favorables que los futuros profesionales del área de la salud tienen hacia las personas con trastornos mentales graves. Estas actitudes se basan en desaprender o desmitificar conocimientos previos y en reconocer que la persona va más allá de su diagnóstico o condición, respetando su autonomía y promoviendo su bienestar: "lo importante siempre ha sido, es buscar la independencia de la persona, buscar que la persona se sienta autónoma, buscar que la persona se sienta bien" (PM8).
Actitud negativa hacia las personas con trastornos mentales graves
Las actitudes negativas manifestadas en los futuros profesionales del área de la salud son el resultado de una variedad de creencias, percepciones y evaluaciones desfavorables hacia las personas con trastorno mental grave. Estas actitudes se manifiestan principalmente en una dimensión cognitiva, que se refleja en estereotipos o prejuicios sobre el comportamiento de las personas que tienen un trastorno mental grave. Se los percibe como peligrosos o violentos, emocionalmente inestables, incapaces de funcionar en el ámbito familiar, laboral o social y con una debilidad de carácter o falta de voluntad, lo que puede generar miedo en la población. "Pueden ser agresivos, puede haber una agresión física, verbal" (OM8).
En algunos casos, se utiliza cierta terminología peyorativa para referirse a las personas con trastorno mental grave, pero además como burla o insulto para quienes no lo padecen "sí he tenido amigas medias locas, o sea en esa, en un plan de que, por ejemplo, tengo una amiga que es, es como que full manipulador y es rara así" (OM7).
Percepción de la atención y actitudes de los profesionales de la salud hacia personas con trastornos mentales graves
Las actitudes hacia la atención de la salud mental reflejan la disposición y enfoque de los estudiantes del área de la salud ante los trastornos mentales graves. Existe una variedad en estas actitudes, desde la positiva marcada por la empatía, la comprensión, el trato respetuoso, la curiosidad, la ética y el compromiso:
La curiosidad, porque siempre estamos como que, preguntando, y qué pasaría si este problema se combina con tal, ese tipo de cosas, para saber cómo, saber de todos los factores, cómo puedo tratarlo en algún momento. (PH4)
Siempre ser éticos, siempre pide la información del paciente o que nos cuente, seguir siempre las fichas. (PH4)
Sin embargo, los participantes consideran que surgen disparidades en la forma en la que son tratados los pacientes, influidas por la falta de capacitación específica en salud mental y los estigmas sociales que pueden presentar ciertos profesionales del área de la salud:
Mis compañeros, la verdad se burlarían son así, no tomarían en serio y bueno, de mi parte, creo que tal vez yo ignoraría un poco, trataría de evitar, o sea, no, no, no lo enfrentaría. (OM7)
El estigma que existe en la sociedad o el prejuicio que puede haber en la sociedad creo que, si puede estar inmerso hasta en la parte de los profesionales... (PH7)
Por lo anterior, los participantes consideran esencial que los futuros profesionales reconozcan sus limitaciones y la necesidad de un enfoque integral que involucre a diferentes especialistas cuando sea necesario. Esto implica disposición para remitir a otros profesionales cuando sea pertinente: "Con respecto a lo que es la odontología, la verdad, el odontólogo no se puede meter en ese tipo de asuntos, ya que es un poco más a especialidad a otras ramas, eh, como es medicina, psicología, psiquiatría" (OH7).
Influencia de los medios de comunicación en la actitud hacia la salud mental
Mucha de la información que posee la población en general, incluidos los profesionales de salud, es adquirida por los medios de comunicación, como la televisión, la radio, las redes sociales y las plataformas de streaming. Esta información puede influir de forma positiva o negativa y determinar las actitudes hacia las personas con un trastorno mental grave: "los tipos de medios que informan bien sobre este tipo de trastornos, y te puede ayudar a informar y dar conocimiento de estos temas, y otros tipos que se van en contra, falsos anuncios" (OH3).
Los medios de comunicación pueden perpetuar estigmas y prejuicios asociados con la salud mental. A menudo, se enfocan en casos extremos y sensacionalistas, lo que puede llevar a una visión negativa de las personas con trastornos mentales. Además, los comentarios inapropiados en los medios de comunicación pueden generar una desinformación y falta de empatía hacia estas personas: "los medios de comunicación siempre malinforman, bueno, algunas veces sí, porque el hecho de no utilizar términos, incluso de no tener esa empatía, digamos, con las personas que tal vez sufran algún trastorno y decirle simplemente gente trastornada, gente enferma..." (PH5).
Posibilidad de recuperación
La posibilidad de recuperación se refiere a la capacidad de una persona para mejorar su calidad de vida y funcionar de manera más saludable, a pesar de la presencia continua del trastorno mental grave. Es posible que las personas no se recuperen por completo, en términos de volver al estado anterior a la enfermedad; pero pueden lograr mejoras significativas, entendidas para muchos entrevistados como una estabilización. Ello implica aprender a vivir con el problema, adquirir herramientas y estrategias para enfrentar los desafíos, buscar ayuda profesional, recibir apoyo de la familia, del entorno social, adherirse al tratamiento y lograr una mayor autonomía y capacidad para llevar una vida satisfactoria: "Recuperarse para mí de una enfermedad mental sería sentirse mejor, poder realizar las actividades que antes no podía realizarlas, sentirse bien con consigo misma, poder establecer vínculos sociales..." (PM4).
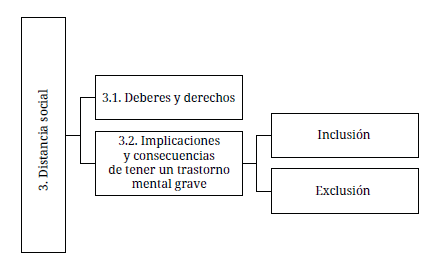
Deberes y derechos
Todos los seres humanos deben gozar de derechos y deberes; sin embargo, la condición de tener un trastorno mental grave ha hecho que la sociedad, incluidos los futuros profesionales de la salud mental, asuma que debe existir un goce de estos de manera parcial o adaptados, por considerar que pueden enfrentar limitaciones en el desempeño de ciertas responsabilidades por su condición de salud mental. "Cada ser vivo tiene sus derechos. Asimismo, como sus obligaciones, las obligaciones obviamente serían en las cuales él todavía pueda tener acceso o las pueda cumplir" (OH5).
Implicaciones y consecuencias de tener un trastorno mental grave
Esta subcategoría se refiere a las percepciones de los estudiantes del área de la salud respecto a los diversos efectos o consecuencias que experimentan las personas con trastorno mental grave en su vida diaria; estas implicaciones incluyen dificultades en el autocuidado, limitaciones en el funcionamiento cotidiano, así como obstáculos en la interacción social, la educación y en el área laboral: "suponiendo yo tengo depresión y hoy justo tuve un examen, entonces creo que no va a rendir al 100 % con los problemas que tiene, no creo que no sería capaz de lograr desarrollar esa prueba o cualquiera otra actividad que tenga de la mejor manera" (PM4).
Inclusión. El ser humano es biopsicosocial. Ello implica que necesita de su entorno social para su desarrollo y bienestar. En el contexto de la inclusión de personas con trastornos mentales graves se busca no solo su integración en un espacio físico, sino también en todos los aspectos de la vida diaria: "Creo que en este caso tienen que ser integradas en cualquier situación, ya sea trabajo o sea laboral, en la familia, a nivel social, o sea, estas personas no tendrían que ser excluidas, sino más bien integradas" (PH8).
Se reconoce que la familia y el entorno cercano desempeñan un papel importante en brindar apoyo a las personas con trastornos mentales graves. Así como se menciona que es fundamental buscar ayuda profesional y hablar sobre los problemas de salud mental en el ámbito adecuado y con personas allegadas y de confianza: "En primer lugar, a mi mamá y supongo que mi mamá se encargaría de ver cómo me ayuda o quien me trata buscar dónde me pueden ayudar" (OH5).
Exclusión. Se centra en las percepciones o puntos de vista que tienen los futuros profesionales del área de la salud mental de cómo debería ser su relación con las personas con trastornos mentales graves. Se reconoce la existencia de la distancia emocional y física, entendiendo a esta como la separación que ocurre entre las personas estigmatizadas y los demás.
Parte de la exclusión puede incluir evitar el contacto, la interacción o proximidad física, actitudes de rechazo o indiferencia: "todo tiene que estar fuera, porque no tiene que hacer ningún daño a la sociedad, o sea, si se quieren rehabilitar, primero tiene que ser dentro, y después tienen que hacer como que pruebas, por ejemplo, libertad condicional para que se reintegre a la sociedad." (OH4).
Además, estas personas suelen enfrentarse a la incomprensión, el estigma y la discriminación en la sociedad, lo que puede llevar al aislamiento y la exclusión social: "el hecho mismo de que no muchos que tienen estos problemas no van al psicólogo porque tienen miedo, se enfrentan como que, incluso puede a la soledad." (PH4).
Conductas
Esta subcategoría implica las conductas de los futuros profesionales de la salud hacia las personas con trastornos mentales graves. Abarca acciones, comportamientos y experiencias adquiridas por el contacto directo con personas que los padecen: "Al principio no sabía que la tenía, después me dijeron que la tenía, él se médica, pero hay, por ejemplo, en reuniones familiares, a veces está muy distraído, a veces no, no conversa, está en su mundo" (PM3).
Estas conductas pueden variar y no siempre son libres de juicio o respetuosas en todos los casos. Sin embargo, en su mayoría, se adoptan conductas orientadas a la escucha activa, la empatía, el respeto por la autonomía y dignidad de cada individuo: "cómo he actuado ante esas situaciones como que la verdad no le he dado importancia y no Bueno, no le he hecho mucho, caso" (OM7).
Discusión
Los hallazgos clave de esta investigación han revelado la existencia de actitudes negativas implícitas entre algunos estudiantes hacia las personas con trastornos mentales graves. Estas actitudes se han manifestado a través de estereotipos negativos, como la percepción de las personas con trastorno mental como violentas, peligrosas, inestables, impulsivas, con falta de autonomía e incapaces de funcionar en diferentes ámbitos de sus vidas. Estos resultados son consistentes con investigaciones como la realizada la Universidad de Sevilla, en la que hubo altas puntuaciones en factores relacionados con el peligro, el miedo y la evitación entre estudiantes del área de la salud 26.
Asimismo, un estudio en Colombia con una muestra final de 507 estudiantes de medicina indicó que 115 de los participantes presentó una frecuencia de alto estigma-discriminación en cuanto a trastornos mentales 27. De igual manera, la investigación de Ascencio et al. 28, realizada con estudiantes de psicología en una universidad privada de México, reveló tendencias a considerar a los pacientes como agresivos, lo que se correlacionó con actitudes más desfavorables. Además, encontraron que estos estudiantes presentaban actitudes negativas, incluyendo un mayor nivel de restricción y una visión pesimista.
Finalmente, los estudios académicos de Choudhry et al. 29 resaltan que el estigma, al generar connotaciones desfavorables, conduce a la discriminación, perpetuando estereotipos que excluyen o niegan derechos a personas con trastornos mentales graves. Sin embargo, es importante señalar la diversidad de perspectivas y actitudes observadas entre los estudiantes. Aquellos que se encontraban en semestres superiores o que dentro de su formación académica abordaron temas relacionados con la salud mental, así como haber tenido experiencias personales positivas o directas con personas con trastornos mentales graves, mostraron una percepción menos estigmatizante.
Martínez Castillo y Rosas Santiago 30 realizaron una investigación con estudiantes de psicología, en la que se evidenció que los niveles académicos más avanzados y de mayor edad tienen actitudes más positivas hacia la salud mental. Asimismo, se identificó que el conocimiento, las actitudes y la experiencia de interactuar con personas que padecen trastornos psiquiátricos son factores predictivos de una menor tendencia a mostrar conductas discriminatorias. Los resultados del estudio de Eksteen et al. 31, que involucró a 548 estudiantes de medicina, sugieren que la familiaridad con la enfermedad mental se asocia con un menor estigma; ello resalta la importancia de la exposición y el nivel de conocimiento en la reducción del estigma y la discriminación. Esto reafirma lo expuesto por Corrigan et al. 2, quienes en su investigación identificaron que la educación o el contacto con personas diagnosticadas con trastornos mentales graves mejoraba las actitudes y las intenciones, lo cual contribuye a combatir el estigma. También destacaron que los jóvenes con menos formación y contacto con personas diagnosticadas tenían más probabilidades de estigmatizar, en comparación con adultos o profesionales más familiarizados con estas situaciones.