10.12804/revistas.urosario.edu.co/revsalud/a.14176
PRESENTACIÓN DE CASO
Caridad Chao Pereira, MD, Esp, PhD 1
Juan José Caicedo Segura, MD 2
Snayder José Goelkel Pérez, MD, Esp, FCCC 3
1 Departamento de Medicina Interna, Hospital Clínico Quirúrgico Hermanos Ameijeiras-Universidad Ciencias Médicas de La Habana (La Habana, Cuba).
 0000-0001-7876-5044
0000-0001-7876-5044
2 Departamento de Medicina Interna,
Hospital Clínico Quirúrgico Hermanos Ameijeiras-Universidad Ciencias Médicas de La Habana (La Habana, Cuba).
 0000-0003-0284-121X
0000-0003-0284-121X
3 Departamento de Medicina Interna, Servicio de
Cardiología, Hospital Hermanos Ameijeiras-Universidad Ciencias Médicas de La Habana (La Habana, Cuba).
 0000-0003-0649-3929
0000-0003-0649-3929
 snayderjose@gmail.com
snayderjose@gmail.com
Recibido: 15 de febrero de 2023
Aprobado: 27 de enero de 2025
Para citar este artículo: Chao Pereira C, Caicedo Segura JJ, Goelkel Pérez SJ. Nódulo de la hermana Mary Joseph como manifestación de tumor ovárico: a propósito de un caso. Rev Cienc Salud. 2025;23(1):1-10. https://doi.org/10.12804/revistas.urosario.edu.co/revsalud/a.14176
Resumen
Introducción: el nódulo de la hermana Mary Joseph es una lesión cutánea umbilical de origen metastásico secundario a una neoplasia de cualquier órgano, principalmente de localización intrabdominal o pélvica.
Presentación del caso: mujer de 63 años con un cuadro clínico de cuatro meses de evolución, consistente en el aumento del volumen de
la zona del ombligo, con hiporexia, pérdida ponderal, incremento de la circunferencia abdominal, dispepsia, emesis y edema en los miembros inferiores.
En la exploración abdominal se identificó una lesión nodular en la región umbilical rojiza violácea, con centro necrótico y
friable. Además, se palpó el hipogastrio pétreo con superficie irregular y signo de Tarral positivo. Una tomografia abdominopélvica evidenció
el aumento del tamaño del anejo derecho. Una citología mediante punción aspirativa con aguja fina de la lesión umbilical reveló un carcinoma pobremente indiferenciado, y así se definió la existencia del nódulo de la hermana Mary Joseph, secundario a un
carcinoma ovárico.
Discusión: este nódulo es una metástasis
umbilical de una
neoplasia maligna no conocida o signo de recurrencia en pacientes con proceso anarcoproliferativo maligno. Alrededor del 55 % de los tumores
primarios que lo causan son de origen digestivo, seguido por neoplasias ginecológicas (34 %) con tipo
histológico más frecuente carcinoma de ovario. La prueba diagnóstica de
elección es la punción aspirativa con aguja fina para obtener material que permita determinar las características
histopatológicas e inmunohistoquímicas que definan el origen de la neoplasia primaria.
Palabras clave: nódulo de la hermana Mary Joseph; tumor de ovario; metástasis umbilical.
Abstract
Introduction: Sister Mary Joseph's nodule
is an umbilical skin lesion of metastatic origin secondary to a neoplasm of any
organ, mainly of intra-abdominal or pelvic location. It has an incidence of 1-3
% in people diagnosed with abdominopelvic neoplasms.
Case presentation: A
63-year-old female patient with clinical symptoms of 4 months of evolution,
consisting of increased volume at the level of the umbilicus with reddish
coloration, hyporexia, weight loss, increased
abdominal circumference, dyspepsia, emesis and
edema in the lower limbs. Abdominal examination revealed a nodular lesion in
the umbilical region with a reddish-violet color, a necrotic and friable
center, as well as a palpable stony hypogastrium with an irregular surface and
a positive tarsal sign. An abdominopelvic tomography was performed, which
showed an increase in the size of the right adnexa, and cytology was taken by
fine needle aspiration of the umbilical lesion, the analysis of which revealed
a poorly undifferentiated carcinoma, and the existence of Sister Mary Joseph's
nodule secondary to ovarian carcinoma was defined.
Discussion: Sister Mary Joseph's nodule is an
umbilical metastasis of an unknown malignant neoplasm or a sign of recurrence
in patients with a malignant anarchoproliferative process. About 55 % of the primary tumors that cause it are of digestive
origin, followed by gynecological neoplasms (34 %) with the most common
histological type being ovarian carcinoma. The diagnostic test of choice is
fine needle aspiration to obtain material that allows determining the
histopathological and immunohistochemical characteristics to define the origin
of the primary neoplasm.
Keywords: sister Mary Joseph's nodule; ovarian tumor; umbilical metastasis.
Resumo
Introdução: o nódulo de Irmã Mary Joseph é uma lesão cutânea
umbilical de origem metastática, geralmente associada a neoplasias abdominais ou pélvicas. Sua
incidência é de 1 % a 3 % entre pacientes com neoplasias abdominopélvicas.
Apresentação do
caso: paciente do sexo feminino, 63 anos, com histórico de sintomas clínicos iniciados há 4 meses, incluindo aumento de
volume umbilical com coloração avermelhada, hiporexia, perda de peso, aumento da
circunferência abdominal, dispepsia, vómitos e edema nos membros inferiores. O
exame físico revelou uma lesão nodular umbilical, de coloração
violeta-avermelhada, com centro necrótico e friável, além de uma área
hipogástrica pedregosa e irregular, com sinal de Tarell positivo. A tomografia computadorizada abdominopélvica mostrou aumento do anexo direito, e a citologia por aspiração com agulha fina da
lesão umbilical revelou um carcinoma pouco indiferenciado, confirmando o
diagnóstico de nódulo de Irmã Mary Joseph secundário ao
carcinoma ovariano.
Discussão: o nódulo de Irmã Mary Joseph é
uma metástase umbilical associada a malignidades intra-abdominais ou pélvicas,
podendo ser um sinal de recorrência em casos de câncer já diagnosticados. Cerca
de 55 % dos tumores primários que causam
esse nódulo são de origem digestiva, seguidos
por neoplasias ginecológicas (34 %), com o carcinoma ovariano sendo o tipo
histológico mais comum. A aspiração com agulha fina é o exame diagnóstico de
escolha, permitindo a análise histopatológica e imuno-histoquímica para a determinação da origem primária da neoplasia.
Palavras-chave: nódulo de Irmã Mary Joseph; tumor ovariano; metástase umbilical.
Introducción
El nódulo de la hermana Mary Joseph (NHMJ) es una lesión cutánea umbilical de origen metastásico, secundaria a una neoplasia de cualquier órgano, que se relaciona en mayor proporción con tumores de localización primaria intrabdominal o pélvica (1,2). La descripción inicial la realizó Julia Dempsey (14 de mayo de 1856-29 de marzo de 1939), más conocida como hermana Mary Joseph Dempsey, asistente de enfermería del Saint Mary's Hospital (luego Clínica Mayo) (3,4). Ulteriormente, fue sir Hamilton Bailey quien acuñó el término nódulo de la hermana Mary Joseph, en la undécima edición de su libro de texto, titulado Demostración de signos físicos en cirugía clínica, en 1949 (1,5).
Las metástasis cutáneas de neoplasias malignas son relativamente poco comunes y se encuentran entre el 0.7 % y el 9 % de las evaluaciones de autopsias. Específicamente, los NHMJ se han descrito en el 1 %-3 % de los pacientes con neoplasias de origen abdominopélvico (ginecológico o digestivo). En el sexo masculino, las metástasis umbilicales de cáncer gástrico (30 %), colorrectal (25 °/o) y pancreático (18 %) son las más comunes, y en el género femenino, las neoplasias de ovario (34 %), endometrio (12 %) y colorrectal (12 %) constituyen las etiologías primarias más frecuentes (6).
Según investigaciones epidemiológicas, el NHMJ tiene prevalencia más acentuada en el género femenino y la incidencia es del 1 °% al 3 °% en personas diagnosticadas con neoplasias malignas intrabdominales o pélvicas (7,8). El sitio de neoplasia primaria más común del NHMJ en mujeres es el cáncer de ovario. Dicha lesión puede tomar la forma de un nódulo blando e inofensivo o de una masa firme y dolorosa, cuyo tamaño puede oscilar entre 1 y 10 cm. El NHMJ puede estar presente en el momento del diagnóstico o aparecer en la recurrencia de la enfermedad, y se asocia con un pronóstico ominoso, con una supervivencia global que oscila entre 2 y 11 meses desde el momento del diagnóstico, y una tasa de supervivencia a 5 años, que se sitúa entre el 5 % y el 15 % (7). Su presencia, por lo general, indica la manifestación tardía de una neoplasia maligna abdominopélvica profunda (6,7).
A continuación, se documenta un NHMJ en una paciente con cáncer ovárico. Se resalta la importancia de este signo clínico con presentación poco frecuente como dato pivote en el reconocimiento precoz de procesos neoplásicos en la esfera ginecológica, con la finalidad desplegar una buena conducta diagnóstica y una terapéutica integral oportuna para estos casos.
PRESENTACIÓN DEL CASO
A namnesis: mujer de 63 años de edad, tez blanca, de procedencia urbana, con antecedente personal patológico de hipotiroidismo en tratamiento farmacológico con levotiroxina sódica de 50 microgramos vía oral cada 24 horas, sin historia de tabaquismo o alcoholismo.
Entre sus antecedentes familiares están madre con cardiopatía isquémica y padre diabético tipo 2 e historial ginecológico. Describió citología cervicouterina negativa para lesión intraepitelial. La paciente acudió al hospital por un cuadro clínico de aproximadamente cuatro meses de evolución, consistente en el aumento del volumen en la zona del ombligo con coloración rojiza, pérdida ponderal e hiporexia, que evolucionó y se acompañó posteriormente del aumento de la circunferencia abdominal, dispepsia, emesis y edema en los miembros inferiores.
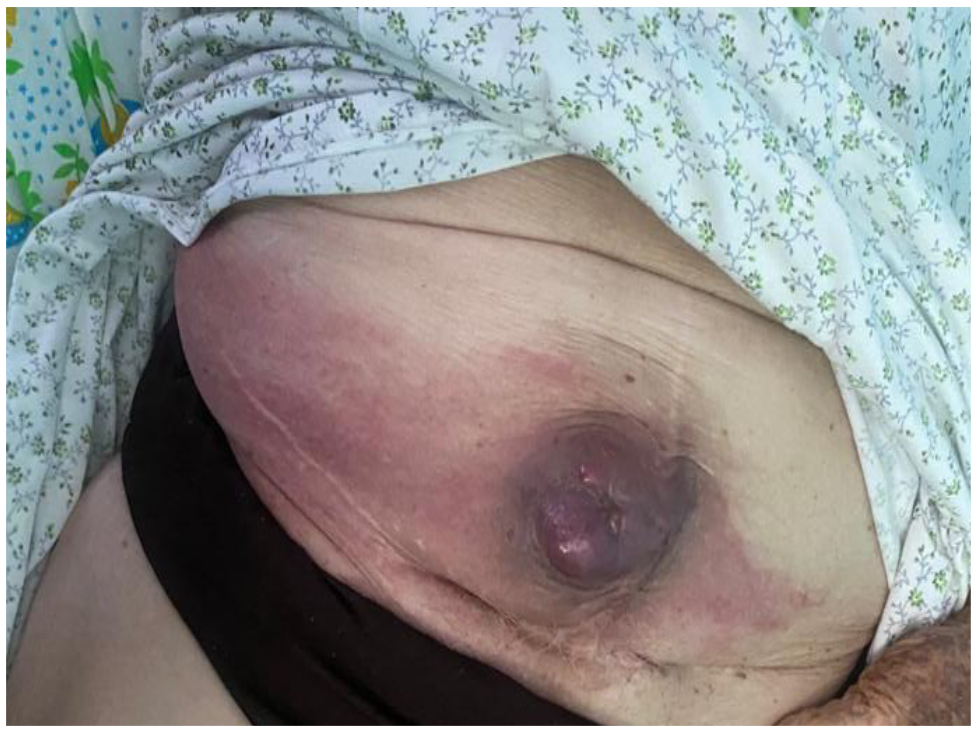
Hallazgos en el examen físico: en la zona abdominal se identificó una lesión nodular de 5 cm en la región umbilical, de color rojizo violáceo, con calor al tacto, centro necrótico y friable (figura 1). A la palpación y percusión del abdomen, se le encontró hipogastrio pétreo, de superficie irregular con signo de Tarral positivo. Además, se le identificaron a la mujer múltiples adenopatías generalizadas de consistencia pétrea no dolorosas y móviles.
Figura 1. Nódulo umbilical. Lesión nodular umbilical de 5 cm de color rojizo violáceo con centro necrótico friable con rubor y calor al tacto
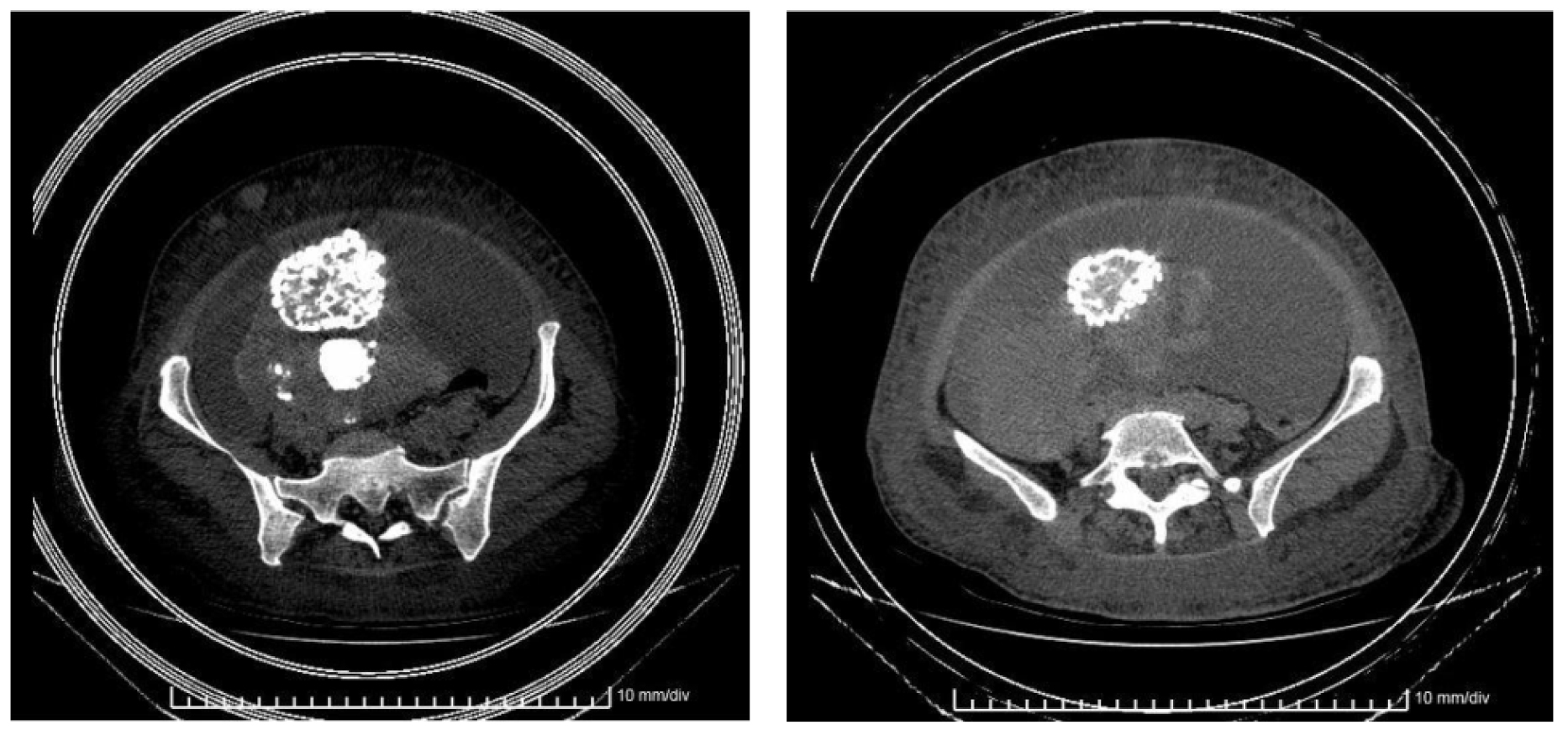
Exámenes diagnósticos: hemograma donde se evidenció leucocitosis de 14.1 x 109/L, hemoglobina de 94 g/L y plaquetas de 225 x 109/L. Además, eritrosedimentación de 40 mm/h, antígeno carcinoembrionario de 0.875 ng/L y CA125 de 1498 U/ml. Una ultrasonografía abdominal total identificó la presencia líquido libre sin definir adecuadamente órganos ginecológicos. También se le realizó una tomografía axial computarizada abdominopélvica que mostró el incremento del tamaño del anejo derecho con calcificaciones múltiples (figura 2).
Figura 2. Tomografía axial computarizada abdominopélvica. Muestra el útero aumentado de tamaño con múltiples miomas calcificados. Hay una masa sólida a la derecha del útero en relación con el anejo derecho; también presencia de gran cantidad de líquido ascítico. Existen varios nódulos en el espesor de la grasa en la pared abdominal; el mayor hacia la región umbilical de 33 mm. Se registra la presencia de adenopatías en las regiones inguinales de aspecto patológico.
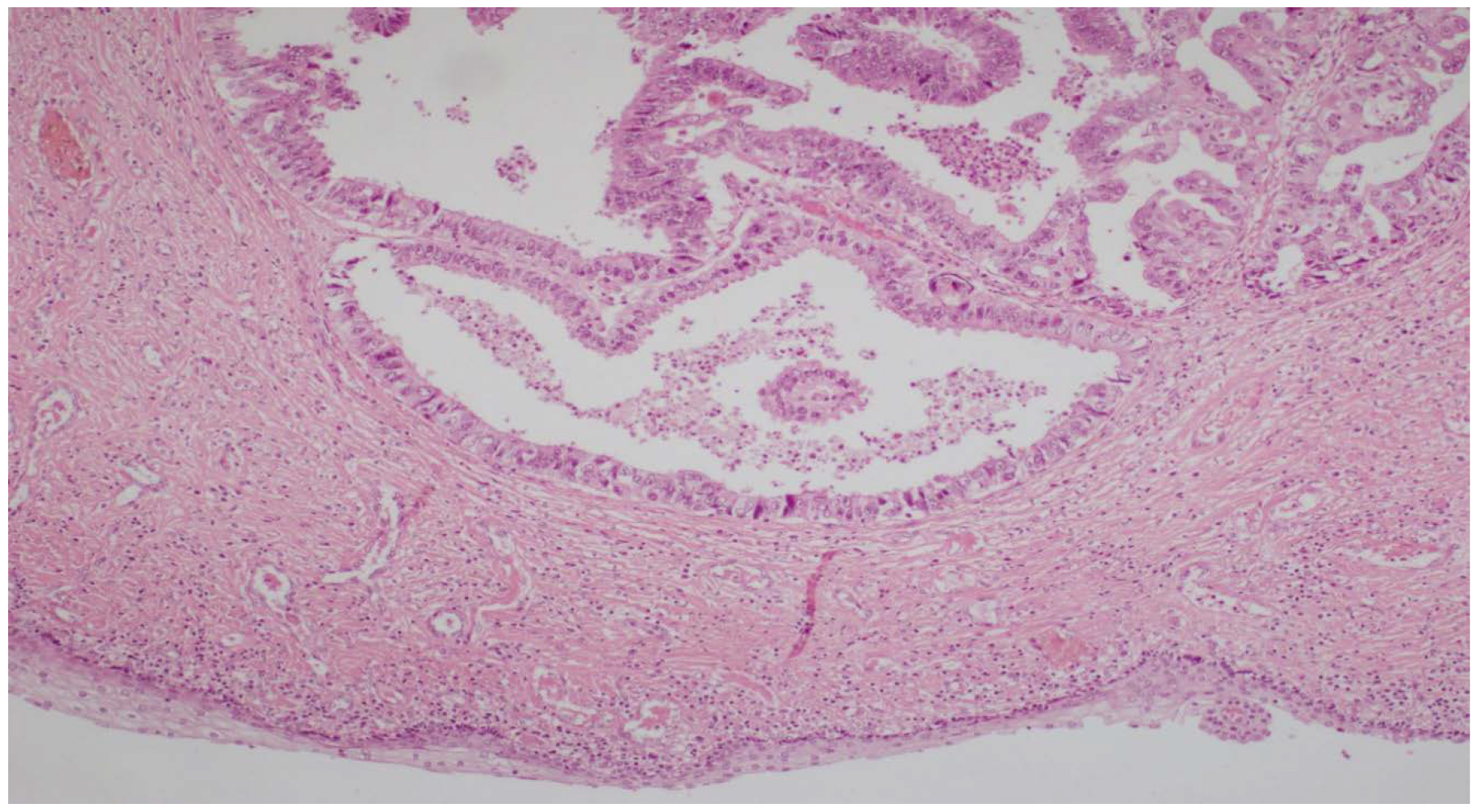
Para el diagnóstico, y dada la facilidad de acceso, se decidió la toma de una citología mediante punción aspirativa con aguja fina (PAAF) de la lesión umbilical, cuyo análisis por parte del servicio de anatomía patológica institucional evidenció positividad para células neoplásicas y así se definió un carcinoma pobremente indiferenciado (figura 3).
Figura 3. Histopatología del ganglio linfático. Infiltración por células neoplásicas de un carcinoma pobremente indiferenciado (hematoxilina-eosina, aumento de 20X)
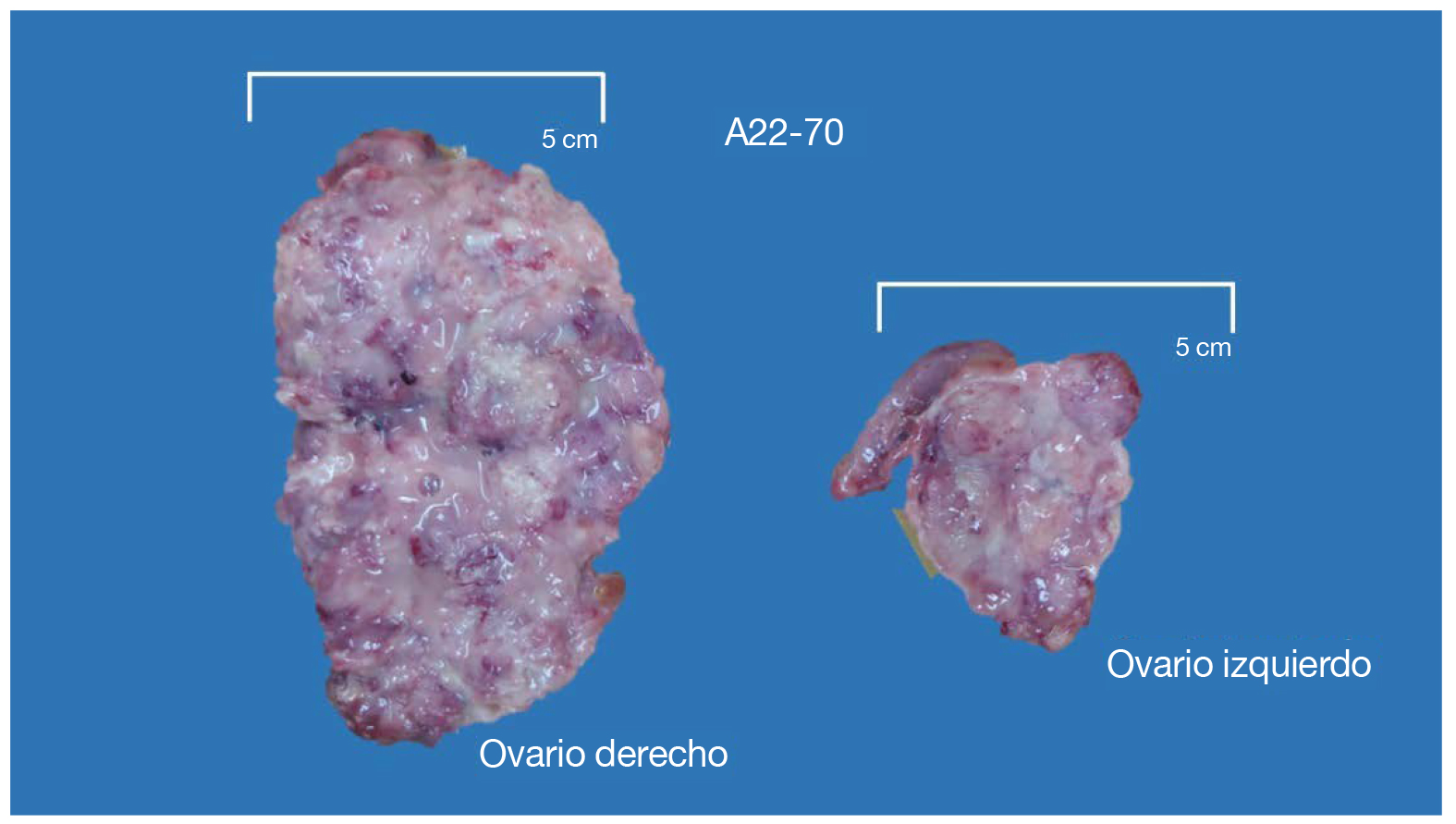
Durante la hospitalización se evidenciaron múltiples focos metastásicos al pulmón, al hígado y al peritoneo. La paciente evolucionó de manera ominosa y falleció, por presentar un estado avanzado de compromiso sistémico. La evaluación anatomopatológica post mortem mostró lo referido en la tomografía axial computarizada abdominopélvica. Había un aumento de tres veces el tamaño del ovario derecho en relación con el izquierdo (figura 4).
Figura 4. Estudio anatomopatológico del ovario de la paciente. Hallazgo anatomopatológico del ovario derecho con aumento de tres veces su tamaño en relación con el izquierdo
Discusión
El NHMJ es una metástasis umbilical de una neoplasia maligna no conocida o signo de recurrencia en pacientes con proceso anarcoproliferativo maligno (9). En general, puede ser intrabdominal o intrapélvica (10). Hace referencia a un nódulo centinela, cuya incidencia como expresión metastásica entre las neoplasias intrabdominales/intrapelvianas es muy baja (1 %-3 %) (11). Alrededor del 55 % de los tumores primarios que causan esta metástasis son de origen digestivo (fundamentalmente estómago, colon y recto), con claro predominio masculino. El segundo origen es ginecológico (34 %), y se ha evidenciado como el tipo histológico más frecuente el carcinoma de ovario (10 %), aunque también se han descrito como neoplasias primarias carcinomas de cuello uterino, endometrio, trompas de Falopio y leiomiosarcomas (12).
Clínicamente, podemos describir que el NHMJ es una masa subcutánea, firme, que puede ulcerarse o fisurarse y presentar un exudado mucoide, hemorrágico o purulento. En términos de sus características clínicas macroscópicamente apreciables, exhibe una variabilidad en tonalidades, y dentro de este espectro cromático, el matiz rojo predomina (66.7 %), incluso aparece eritematoso en varias ocasiones. También se han registrado tonalidades negruzcas (6.7 %), azuladas (3.3 %), color carne (6.7 %), violeta (13.3 %) y blanquecinas (3.3 %), como variantes de este nódulo en diversos informes clínicos.
Su forma es irregular, indoloro a la palpación, excepto cuando está ulcerado o purulento; además, suele presentarse generalmente con un tamaño menor a 5 cm, aunque se han reportado nódulos de más de 6 cm (13-15). En consonancia con las observaciones convencionales, se identificó en la paciente un nódulo que reflejó las características cromáticas clásicas descritas en la literatura, con tonalidad rojiza violácea; sin embargo, el tamaño de 5 cm lo sitúa discretamente por encima de las dimensiones habituales, aunque se han descrito casos con medidas similares, incluso superiores.
Dado que el NHMJ es una masa en pared abdominal, se considera prominentemente accesible para realizar una biopsia con herramientas mínimamente invasivas. En este orden de ideas, la prueba de elección es la PAAF. El objetivo es obtener material que determine las características histopatológicas e inmunohistoquímicas y así definir el origen de la entidad neoplásica primaria (16). En el contexto del caso clínico presentado, fue de capital importancia la PAAF para obtener una muestra tisular y definir el tipo histológico del tumor primario mediante un análisis citológico. Lo anterior se asoció con la presencia imagenológica tomográfica de aumento del tamaño inherente al anejo derecho con calcificaciones múltiples y valores de CA 125, que en un rango milenario definió la existencia de un carcinoma ovárico pobremente diferenciado.
Clásicamente, el NHMJ se ha concebido como un signo de enfermedad maligna avanzada, debido a que se relaciona con tumores de ovario difíciles de detectar, dado que no se evidencian con síntomas tempranos (17,18). En el presente caso, la paciente tuvo un curso rápido y tórpido durante la hospitalización hasta su deceso, y se confirmó la relación del NHMJ con mal pronóstico.
Los enfoques terapéuticos recomendados para el NHMJ son controvertidos. Algunos autores plantean un régimen agresivo basado en la combinación de cirugía con terapia complementaria; mientras que otros abogan por evitar procedimientos quirúrgicos, dado el pronóstico ominoso (19). En este sentido, Majmudar et al. demostraron que un enfoque de tratamiento multimodal agresivo (cirugía y quimioterapia) mejoró la supervivencia (supervivencia promedio de 17.6 meses), en comparación con aquellos tratados solamente con cirugía (supervivencia promedio de 7.4 meses) o terapia complementaria aislada (supervivencia promedio de 10.3 meses) (20). Los pacientes que no recibieron tratamiento tuvieron la supervivencia promedio más baja de 2.3 meses.
En términos generales, se ha descrito un tiempo medio de supervivencia de entre 4 y 12 meses tras el diagnóstico y es mayor en las pacientes cuyas lesiones fueron tratadas con escisión local y quimioterapia, pues alcanzaron más de los 2 años de vida (12,14,21). El pronóstico de los pacientes con NHMJ es variable y puede verse influenciado por el tipo histológico y la ubicación del tumor primario. Se ha descrito que los casos con un tumor primario de origen pancreático tuvieron el peor pronóstico (mediana de supervivencia de 3.3 meses; IC95 %: 1.88-4.79) desde la fecha del diagnóstico de metástasis umbilical; mientras que aquellos con tumores primarios originados en los ovarios o el endometrio tuvieron una tasa de supervivencia mediana de aproximadamente 10 meses (22).
El NHMJ se presenta como un signo de enfermedad intrabdominal maligna avanzada, que con frecuencia es de mal pronóstico y puede ser, en ocasiones, la única manifestación de una neoplasia oculta o una recidiva de un tumor intrabdominal pélvico ya encontrado. El caso presentado resalta la importancia de realizar un examen físico exhaustivo e integral, en una zona anatómica que habitualmente en la práctica clínica no se detalla de manera sistemática. Aunque la supervivencia en el caso clínico expuesto y la revisada en la literatura suele ser limitada, dado el estadio avanzado de la enfermedad que devela un pronóstico ominoso, la detección temprana de este signo clínico puede brindar una valiosa oportunidad para el abordaje y tratamiento integral de las entidades neoplásicas subyacentes, con el fin de impactar positivamente en la supervivencia y la calidad de vida inherente a los pacientes.
Contribución de los autores
Caridad Chao Pereira, Juan José Caicedo Segura y Snayder José Goelkel Pérez: conceptualización, curación de datos, análisis formal, adquisición de fondos, investigación, metodología, administración del proyecto, recursos, software, supervisión, validación, visualización, redacción del borrador original, redacción-revisión y edición.
Conflicto de intereses
Ninguno declarado.
Referencias
1. Lazarova A. Case of sister Mary Joseph's nodule inpatient who underwent a Whipple procedure. Gastroenterol Med Res. 2020;5(3): GMR. 000613. https://doi.org/10.31031/gmr.2020.05.000613
2. Acko UV, Acko-Ohui E, Ouattara R, Abbe F, Coulibaly Z, Kouao J-P. Sister Marie Joseph nodule and Krükenberg's tumor: rare association revealing a gastric adenocarcinoma. Radiol Case Rep. 2021;16(10):2984-8. https://doi.org/10.1016/jj-adcr.2021.06.087
3. Miranda A, Aves M, Lopes F, Fonseca T. Nódulo de la hermana María José. Rev Clin Esp. 2014;214(4):e47. https://doi.org/10.1016/jj-ce.2013.12.016
4. Chapoñan-Relaiza M, Catacora Cama J, Delgado Gonzales V. Nódulo de la hermana Mary Joseph: una manifestación inicial poco usual de adenocarcinoma de páncreas. Acta Méd Perú. 2018;34(4):323-7. https://doi.org/10.35663/amp.2017.344.466
5. Hunis M, Hunis A. The sister Joseph's nodule historical perspective presentation of a clinical (own) case discussion and review of the literature. J Health Care Res. 2020;1(3):166-71. https://doi.org/10.36502/2020/hcr.6175
6. Leyrat B, Bernadach M, Ginzac A, Lusho S, Durando X. Sister Mary Joseph nodules: a case report about a rare location of skin metastasis. Res Square. 2021. https://doi.org/10.21203/rs.3.rs-141436/v1
7. Kouira M, Bannour I, Ben Abdesslem MR, Abdessayed N, Bannour B. Ovarian cancer was discovered in sister Mary Joseph's nodule. Case Rep Med. 2022;2022:1-3. https://doi.org/10.1155/2022/5131705
8. Perpetuo RBM, Gouveia BM, Da Rocha GAL, Araújo FC, Rosales FHD, Novaes TM, et al. Revisitando a semiologia à beira leito: o nódulo umbilical metastático de Irmã Maria José- relato de caso. Braz J Hea Rev. 2022;5(1):1024-32. https://doi.org/10.34119/bjhrv5n1-088
9. Otsuka I. Cutaneous metastases in ovarian cancer. Cancers (Basel). 2019;11(9):1292. https://doi.org/10.3390/cancers11091292
10. González-Romero N, Aza-Martínez I, Cancho-Galán G, Gómez-Muga S, Peru Urigoitia-Ugalde, Izu-Belloso R, et al. Nódulo de la hermana María José: serie de casos. Med Cutan Iber Lat Am. 2019;47(2):139-43.
11. Poparic S, Prohic A, KuskunovicVlahovljak S, Guso E, Kapetanovic A. Sister Mary Joseph nodule in an ovary adenocarcinoma. Med Arch. 2017;71(2):154. https://doi.org/10.5455/medarh.2017.71.154-157
12. Roque MA, Villar M, Pascual A, Blasco R, Gila L, Bueno G, et al. Nódulo de la hermana María José: manifestación inicial de un carcinoma de ovario. Clin Invest Ginecol Obstet. 2008;35(3):98-100. https://doi.org/10.1016/s0210-573x(08)73054-5
13. León Álvarez JL, Roselló Silva N, Ochoa Montes LA, Llorens Núñez M, Rigal Lobaina M, Chacón Medina AI. Nódulo de la hermana María José en tumor de ovario gigante. Rev Cubana Med. 2010 jun;49(2).
14. Majdoubi A, Bouhout T, Harhar M, Mirry A, Badr S, Harroudi TE. Radical treatment of Sister Mary-Joseph nodule: case report and literature review. Pan Afr Med J. 2021;40. https://doi.org/10.11604/pamj.2021.40.161.28407
15. Ha D-L, Yang M-Y, Shin J-O, Kim H-S, Ko H-C, Kim B-S, et al. Benign umbilical tumors resembling Sister Mary Joseph nodule. Clin Med Insights Oncol. 2021;15:117955492199502. https://doi.org/10.1177/1179554921995022
16. Franco H, Cuenca Cuenca L, Torres Cedeño S, Lozada Márquez K. Detectando lo inusual: nódulo de la hermana María José. Gac Med JBG. 2023;1(1):67-73. https://doi.org/10.61708/z85dd257
17. Nie X, Chen X, Jiang Y, Zhong Y, Chen T, Cheng W. Sister Mary Joseph nodule as cutaneous manifestations of metastatic ovarian cancer: a case report and review of the literature. Medicine (Baltimore). 2022;101(6):e28712. https://doi.org/10.1097/MD.0000000000028712
18. Hunter A, Addley S, Soleymani Majd H. Aggressive anaplastic ovarian carcinoma in a young nulliparous patient. BMJ Case Rep. 2021;14(4):e241461. https://doi.org/10.1136/bcr-2020-241461
19. Kanayama K, Tanioka M, Hattori Y, Iida T, Okazaki M. Long-term survival of the Sister Mary Joseph nodule originating from breast cancer: a case report. World J Clin Cases. 2023;11(34):8205-11. https://doi.org/10.12998/wjcc.v11.i34.8205
20. Majmudar B, Wiskind AK, Croft BN, Dudley AG. The Sister (Mary) Joseph nodule: its significance in gynecology. Gynecol Oncol. 1991;40(2):152-9. https://doi.org/10.1016/0090-8258(91)90108-h
21. Cormio G, Capotorto M, Vagno GD, Cazzolla A, Carriero C, Selvaggi L. Skin metastases in ovarian carcinoma: a report of nine cases and a review of the literature. Gynecol Oncol. 2003;90(3):682-5. https://doi.org/10.1016/s0090-8258(03)00400-1
22. Hugen N, Kanne H, Simmer F, van de Water C, Voorham QJ, Ho VK, et al. Umbilical metastases: real-world data shows abysmal outcome. Int J Cancer. 2021;149(6):1266-73. https://doi.org/10.1002/ijc.33684