10.12804/revistas.urosario.edu.co/revsalud/a.13737
ARTÍCULOS DE INVESTIGACIÓN CLÍNICA O EXPERIMENTAL
Sandra Milena Castellar-Leones 1
Isabel Londoño-Ossa 2
Norma Carolina Barajas Viracachá 3
Paulo César Becerra Ortiz 4
Edna Julieth Bobadilla Quesada5
Carlos Ernesto Bolaños Almeida 6
José Manuel Cañón Zambrano 7
Manuel Huertas Quiñones 8
Jenny Libeth Jurado Hernández 9
Juan David Lasprilla Tovar 10
Nicolás J. Laza Gutiérrez 11
Blair Ortiz Giraldo 12
Fernando Ortiz-Corredor 13
Sergio Alejandro Nossa Almanza 14
Sandra Yaneth Ospina Lagos 15
Juan Carlos Prieto 16
Carolina Rivera-Nieto 17
Edicson Ruiz Ospina 18
Felipe Ruiz-Botero 19
María Claudia Salcedo-Maldonado 20
Diana Pilar Soto Peña 21
Fernando Suárez-Obando 22
Lina Marcela Tavera-Saldaña 23
María Julia Torres-Nieto 24
Diana Carolina Sánchez-Peñarete 25
1 Miembro de la Junta de
Enfermedades Neuromusculares de Biotecgen. Profesor
del Departamento de Medicina Física y Rehabilitación, Facultad de Medicina,
Universidad Nacional de Colombia. Proceso de Rehabilitación del Hospital
Universitario Nacional de Colombia (Bogotá, Colombia).
 0000-0002-4559-2965
0000-0002-4559-2965
 smcastellarl@unal.edu.co
smcastellarl@unal.edu.co
2 Especialista en Medicina Física y Rehabilitación.
Docente de Rehabilitación Pediátrica Universidad del Valle (Cali, Colombia.)
Miembro de la Junta de Enfermedades Neuromusculares del Hospital Universitario del Valle (Cali, Colombia).
Miembro de la Junta de Enfermedades Neuromusculares de la Fundación Clínica Infantil Club Noel (Cali, Colombia).
 0000-0002-9902-3514
0000-0002-9902-3514
3 Neuróloga infantil, Fundación Cardiovascular de Colombia-Hospital Internacional de Colombia (Piedecuesta, Santander, Colombia).
 0000-0002-9494-2618
0000-0002-9494-2618
4 Departamento de Medicina Física y Rehabilitación, Somefyr S. A. S. (Cúcuta, Colombia).
 0009-0003-0599-5633
0009-0003-0599-5633
5 Departamento de Neurología Infantil, Hospital Universitario San Ignacio (Bogotá, Colombia).
Unidad de Neuropediatría, Junta de Enfermedades Neuromusculares, Fundación HOMI (Hospital Pediátrico La Misericordia) (Bogotá, Colombia).
 0000-0002-5023-4644
0000-0002-5023-4644
6 Coordinador del Laboratorio de Sueño, Unidad de Neuropediatría, Fundación HOMI (Hospital Pediátrico La Misericordia) (Bogotá, Colombia).
 0000-0002-0064-723X
0000-0002-0064-723X
7 Neurólogo pediatra del Instituto Neurológico de Colombia (Medellín, Colombia).
 0000-0002-3709-0500
0000-0002-3709-0500
8 Coordinador de Clínica de Falla Cardíaca y Trasplante Cardíaco Pediátrico, Departamento de Cardiología Pediátrica, Instituto de Cardiopatías Congénitas, Fundación CardioInfantil-Instituto de Cardiología (Bogotá, Colombia).
Profesor titular de la Universidad Nacional de Colombia (Bogotá, Colombia).
 0000-0002-2552-9870
0000-0002-2552-9870
9 Subdirectora de Docencia e Investigación Científica, Hospital Militar Central (Bogotá, Colombia).
Neumóloga pediatra, especialista en Docencia Universitaria.
 0000-0002-6610-9207
0000-0002-6610-9207
10 Endocrinólogo pediatra, Fundación homi (Hospital Pediátrico La Misericordia) (Bogotá, Colombia).
Endocrinólogo pediatra, Clínica Marly Jorge Cavelier Gaviria (Bogotá, Colombia).
 0000-0002-7165-0057
0000-0002-7165-0057
11 Departamento de Neurología Infantil, NeuroXtimular S. A. S. IPS (Barranquilla, Colombia).
 0009-0007-1255-8553
0009-0007-1255-8553
12 Departamento de Neurología Infantil, Hospital San Vicente Fundación (Medellín, Colombia).
 0000-0002-9165-4004
0000-0002-9165-4004
13 Profesor de la Universidad Nacional de Colombia, jefe del Departamento de Medicina Física y Rehabilitación (Bogotá, Colombia).
 0000-0002-7427-3576
0000-0002-7427-3576
14 Departamento de Ortopedia Infantil, Instituto Roosevelt (Bogotá, Colombia).
 0000-0002-6917-715X
0000-0002-6917-715X
15 Genetista. Profesora asistente de la Universidad Nacional de Colombia (Bogotá, Colombia).
 0000-0003-0397-0910
0000-0003-0397-0910
16 Profesor asistente del Instituto de Genética Humana, Pontificia Universidad Javeriana (Bogotá, Colombia).
 0000-0001-8706-0775
0000-0001-8706-0775
17 Jefe del servicio de Genética Médica, Hospital Pediátrico, Fundación CardioInfantil (Bogotá, Colombia).
 0000-0002-8853-6509
0000-0002-8853-6509
18 Profesor de Medicina Física y Rehabilitación, Universidad Nacional de Colombia (Bogotá, Colombia).
Médico fisiatra de la Fundación homi (Hospital Pediátrico de La Misericordia (Bogotá, Colombia).
 0000-0002-3664-4903
0000-0002-3664-4903
19 Profesor de la Facultad de Ciencias de la Salud e Investigador del Centro de Investigaciones en Anomalías Congénitas y Enfermedades Raras, Universidad Icesi (Cali, Colombia).
 0000-0001-9536-7080
0000-0001-9536-7080
20 Fisiatra. Miembro de la Junta de Enfermedades Neuromusculares del Instituto Roosevelt (Bogotá, Colombia).
 0000-0003-3207-4701
0000-0003-3207-4701
21 Coordinadora de Fisioterapia, Instituto Roosevelt (Bogotá, Colombia).
 0000-0003-0401-1404
0000-0003-0401-1404
22 El Dr. Suárez falleció posteriormente a su participación como autor de este artículo.
En ese momento, era el director del Instituto de Genética Humana, Pontificia Universidad Javeriana (Bogotá,
Colombia).
Perteneció al Departamento de Genética del Hospital Universitario San Ignacio (Bogotá, Colombia).
 0000-0001-6336-5347
0000-0001-6336-5347
23 Neuróloga Pediatra. Director Científico Neuroconexion IPS.
Profesor titular. Universidad del Quindío (Armenia, Colombia).
 0000-0002-6589-0249
0000-0002-6589-0249
24 Neurología infantil. Consultorio particular (Valledupar, Colombia).
 0009-0003-1567-3451
0009-0003-1567-3451
25 Junta de Enfermedades Neuromusculares del Instituto Roosevelt (Bogotá, Colombia).
 0000-0003-4612-3324
0000-0003-4612-3324
Recibido: 1 de febrero de 2024
Aprobado: 16 de enero de 2025
Para citar este artículo: Castellar-Leones SM, Londoño-Ossa I, Barajas Viracachá NC, Becerra Ortiz PC, Bobadilla Quesada EJ, Bolaños Almeida CE, Cañón Zambrano JM, Huertas Quiñones M, Jurado Hernández JL, Lasprilla Tovar JD, Laza Gutiérrez NJ, Ortiz Giraldo B, Ortiz-Corredor F, Nossa Almanza SA, Ospina Lagos SY, Prieto JC, Rivera-Nieto C, Ruiz Ospina E, Ruiz-Botero F, Salcedo-Maldonado MC, Soto Peña DP, Suárez-Obando F, Tavera-Saldaña LM, Torres-Nieto MJ, Sánchez-Peñarete DC. Prescripción de actividad física en el manejo de pacientes con distrofia muscular de Duchenne. Rev Cienc Salud. 2025;23(esp.):1-18. https://doi.org/10.12804/revistas.urosario.edu.co/revsalud/a.13737
Resumen
Los pacientes con distrofia muscular de Duchenne (DMD) sufren de debilidad muscular progresiva asociada con el daño de la fibra muscular, provocada por mutaciones en el gen de la distrofina. Ello lleva a pérdida de la función motora, limitación funcional, menoscabo de la independencia para realizar actividades cotidianas y muerte hacia la segunda década de la vida, en caso de no tener acceso al tratamiento. Se cree que el ejercicio puede ser beneficioso en estos pacientes, pues aumenta la fuerza muscular, reduce las contracturas y mejora la capacidad aeróbica, con lo cual se prologan el tiempo de la pérdida de la ambulación. Sin embargo, es escasa la información sobre los efectos del ejercicio en estos pacientes y no se dispone de recomendaciones basadas en la evidencia, estandarizadas y validadas, sobre el tipo de ejercicio que se deben realizar, su intensidad, duración y frecuencia. La presente revisión busca mostrar los efectos positivos del ejercicio en el proceso de rehabilitación del paciente con DMD, dar algunas pautas importantes para la prescripción del ejercicio y precisar algunas consideraciones clave que deben tenerse en cuenta cuando se prescribe ejercicio físico en estos pacientes.
Palabras clave: Distrofia muscular de Duchenne; ejercicio; actividad física; recomendaciones; terapia de ejercicio.
Abstract
Patients with Duchenne muscular dystrophy (DMD) present progressive muscle weakness associated with muscle fiber damage caused by mutations in the dystrophin gene, which leads to loss of motor function, functional limitation, loss of independence to perform daily activities, and death towards the second decade of life without treatment. It is believed that exercise may benefit these patients, as it increases muscle strength, reduces contractures, and improves aerobic capacity, prolonging the time of loss of ambulation. However, the evidence on the effects of exercise in these patients is scarce and there are no evidence-based, standardized, and validated recommendations on the type of exercise to be performed, its level of intensity, duration, and frequency, being then uncertain the evidence for the prescription of exercise as part of the management of these patients. The present review aims to show the positive effects of exercise in the rehabilitation process of the patient with DMD, to give some important guidelines for the prescription of exercise, and to clarify some key considerations that should be considered when prescribing physical exercise in these patients.
Keywords: Duchenne muscular dystrophy; exercise; physical activity; recommendations; exercise therapy.
Resumo
Pacientes com distrofia muscular de Duchenne (DMD) apresentam fraqueza muscular progressiva associada a danos nas fibras musculares causados por mutações no gene da distrofina, o que leva à perda da função motora, limitação funcional, perda de independência para realizar atividades diárias e morte na segunda década de vida, caso o paciente não tenha acesso ao tratamento. Acredita-se que o exercício pode ser benéfico para esses pacientes, pois aumenta a força muscular, reduz as contraturas e melhora a capacidade aeróbia, isso permite prolongar o tempo de perda da deambulação. No entanto, as evidências sobre os efeitos do exercício nesses pacientes são escassas e não há recomendações baseadas em evidências padronizadas e validadas sobre o tipo de exercício a ser realizado, seu nível de intensidade, duração e frequência, e os indicadores para a prescrição de exercício como parte do manejo do exercício são, portanto, incertos. A presente revisão tem como objetivo mostrar os efeitos positivos do exercício no processo de reabilitação de pacientes com dmd, fornecer algumas orientações relevantes para a prescrição de exercícios e especificar algumas considerações importantes que devem ser levadas em consideração na prescrição de exercícios físicos para esses pacientes.
Palavras-chave: distrofia muscular de Duchenne; exercício; atividade física; recomendações; terapia de exercícios.
Introducción
La distrofia muscular de Duchenne (DMD) es una condición genética de herencia recesiva ligada al cromosoma X, progresiva y discapacitante, debida a mutaciones en el gen de la distrofina (Xp21.1) que lesiona la fibra muscular y produce su degeneración y necrosis (1,2). El inicio de los síntomas se manifiesta usualmente hacia los 2-3 años de edad, y sin tratamiento, se pierde la capacidad de la ambulación a los 10-12 años y los pacientes pueden morir hacia la segunda década de la vida como resultado de alteraciones en la función cardíaca y pulmonar (3-6). La debilidad muscular progresiva que se asocia con la enfermedad resulta en el menoscabo de la función motora, con una subsecuente limitación funcional y dependencia del paciente para realizar actividades cotidianas (6).
A pesar de la existencia de nuevas terapias modificadoras de la historia natural de la enfermedad, no se cuenta con un tratamiento curativo para esta patología (5,7,8). Los corticosteroides son el estándar de manejo farmacológico, pues, al retrasar el daño muscular, han demostrado prolongar el momento de la pérdida de la ambulación y conservar la funcionalidad durante más tiempo (5,7-9).
En la población general, la actividad física ha demostrado ser un factor importante para mantener la salud física y mental, la funcionalidad, la calidad de vida y el estado anímico de las personas (reduce los síntomas de la depresión y la ansiedad) (10,11). Contribuye, además, a la prevención de las enfermedades no transmisibles (enfermedades cardiovasculares, cáncer y diabetes) (12-14); asegura el crecimiento y el desarrollo saludable de los jóvenes, y disminuye el deterioro cognitivo, mejorando la memoria, el patrón de sueño y potenciando la salud mental (15). La actividad física es una parte esencial del tratamiento de los pacientes con enfermedades músculo-esqueléticas, cardiovasculares y metabólicas (11,16-19).
La evidencia que sustenta los beneficios de la actividad física y el ejercicio en los pacientes con DMD es incierta (16,17,20-23). No se cuenta con recomendaciones estándar, validadas y soportadas que regulen la prescripción del ejercicio en lo relacionado con el tipo, intensidad, duración y frecuencia (6,24,25). Sin embargo, se considera que el ejercicio mejora las funciones cardíaca, respiratoria y muscular, al fortalecer las capacidades fisiológicas del músculo (resistencia y fuerza) (24,26,27). Las contracciones musculares isométricas se han planteado como un tipo de ejercicio beneficioso para pacientes con DMD, dado que disminuyen el potencial de exponer el músculo a contracciones excéntricas dañinas (23,28). De igual manera, su uso se puede relacionar con un preacondicionamiento que transmite un efecto protector al músculo (23,28,29).
En los pacientes con DMD se deben tener ciertas precauciones, pues el ejercicio muscular excéntrico intensivo activa y alarga la fibra muscular y ello puede aumentar el daño (17,30,31). Igualmente, se pueden producir lesiones por contracción en ciclos continuos que causan degeneración e inflamación con sustitución de las fibras musculares por grasa y tejido conectivo (23,32,33).
La presente revisión busca mostrar los efectos positivos del ejercicio en el proceso de rehabilitación del paciente con DMD, dar algunas pautas importantes para su prescripción y precisar algunas consideraciones clave que deben tenerse en cuenta con estos pacientes.
Recomendaciones sobre ejercicio de la Organización Mundial de la Salud
La Organización Mundial de la Salud (OMS) define la actividad física como cualquier movimiento corporal producido por los músculos esqueléticos, con el consiguiente consumo de energía (11). La actividad física se refiere a todo movimiento, incluso durante el tiempo de ocio, para desplazarse a determinados lugares y desde ellos, o como parte del trabajo de una persona. La actividad física, tanto moderada como intensa, mejora la salud, la calidad de vida y el bienestar de las personas. Entre las actividades físicas más comunes están caminar, montar en bicicleta, pedalear, cocinar, participar en actividades recreativas y juegos; todas ellas se pueden realizar con cualquier grado de capacidad y para disfrute de todos. En el anexo se encuentran las recomendaciones de actividad física de la OMS, detalladas por grupos de edad.
La misma entidad define el ejercicio físico como una subcategoría de actividad física que es planificada, estructurada y repetitiva, cuyo objetivo es mejorar o mantener uno o más componentes del estado físico y mental (11). En la consulta médica general y especializada es usual recomendar el ejercicio físico junto con la nutrición saludable y el control del peso. Sin embargo, como parte del manejo preventivo y en el tratamiento específico de algunas enfermedades, las indicaciones deben ser precisas, y los controles terapéuticos, más estrictos.
Ejercicio en pacientes con distrofia muscularde Duchenne
En 1977, se publicó el primer artículo que buscaba determinar los beneficios del ejercicio en pacientes con DMD (33); sin embargo, en ese momento la información científica era limitada y, de acuerdo con la evidencia disponible, se recomendaba no hacer ejercicio o ser cuidadoso en su ejecución, debido al riesgo de ruptura de la fibra muscular y la fatiga (33). Cinco décadas después se dispone de información obtenida de estudios (metanálisis, revisiones sistemáticas, guías y consensos de expertos) que recomiendan el ejercicio en pacientes con DMD (21,24,34-38). No obstante, la evidencia continúa sin ser contundente y las recomendaciones no son fuertes, debido a un bajo número de estudios, a tamaños de muestra reducidos, a falta de estandarización sobre la actividad que se va a ejecutar, a múltiples intervenciones utilizadas en los estudios y a desenlaces diversos que resultan en hallazgos de baja calidad y con un alto riesgo de sesgo (3,24,25). Como resultado, a la fecha hay muchas preguntas sin respuesta sobre el tema.
¿Por qué los pacientes con distrofia muscular de Duchenne deben ejercitarse?
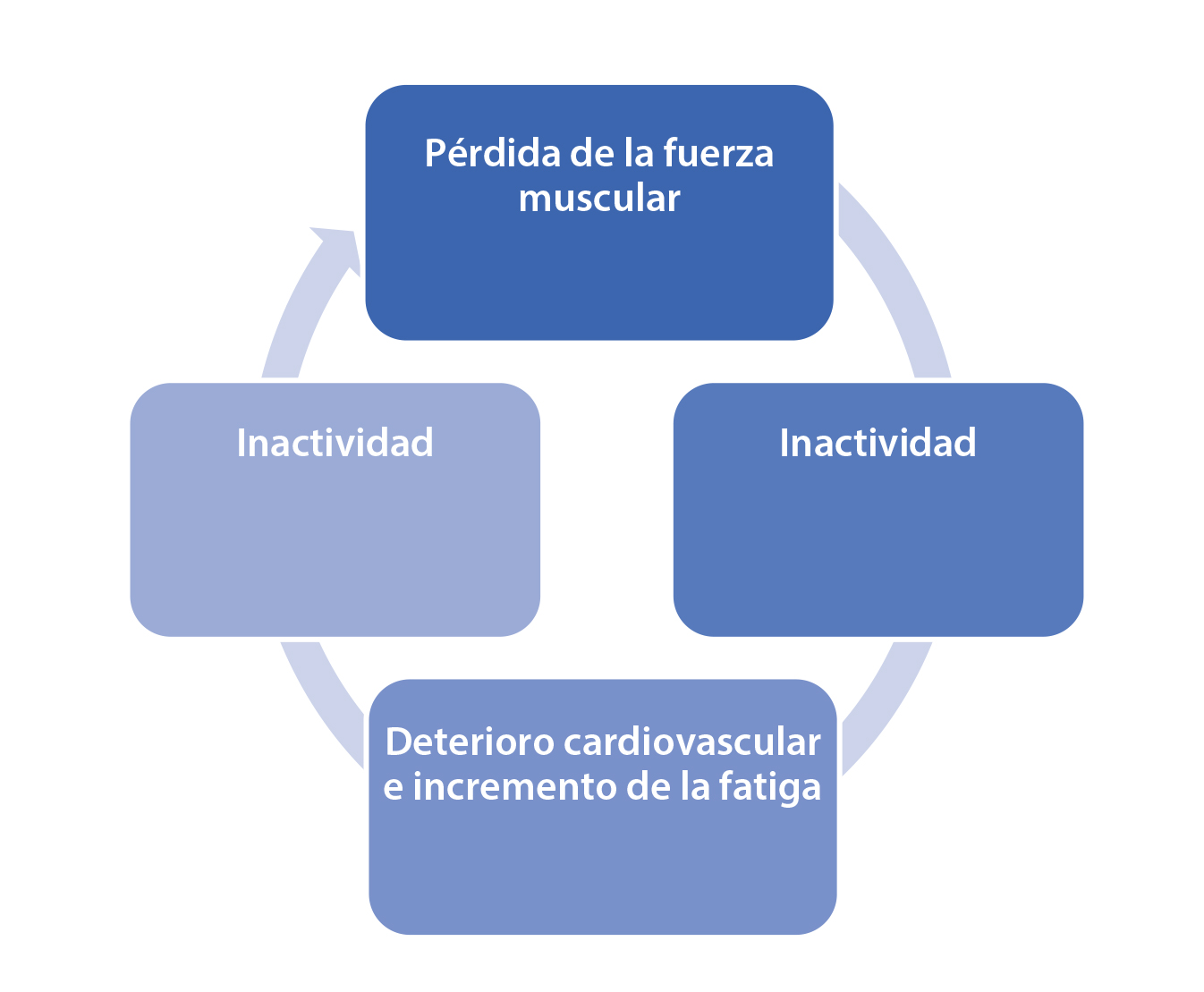
El ejercicio es un factor fisiológico estresante que estimula las vías de señalización celular y aumenta la expresión de genes y sus productos proteicos, modifica la función fisiológica del músculo —con aumento de la masa y de la fuerza muscular— y produce cambios metabólicos y disminución de la fatiga (39). Por lo anterior, se recomienda que los pacientes con DMD en etapa ambulatoria y no ambulatoria se ejerciten y, así, busquen romper el ciclo que conduce al deterioro funcional (figura 1) (23,32).
Figura 1. Ciclo que conduce al deterioro funcional
En los niños con DMD de 2 a 5 años de edad se recomiendan actividades recreativas y deportivas a libre demanda. En los niños con DMD mayores de 5 años de edad, prescribir ejercicio siguiendo los componentes de calentamiento, acondicionamiento físico, enfriamiento y estiramiento, de 3 a 5 veces a la semana, en una institución de salud o según un plan casero dirigido por un profesional de la salud entrenado.
Cuando el paciente con DMD se encuentre en fase no ambulatoria, se recomienda el ejercicio aeróbico, que permite mantener la funcionalidad de los miembros superiores y la función cardíaca y ventilatoria por el mayor tiempo posible, y así se permite mayor supervivencia y mejor calidad de vida (40).
Antes del inicio del programa de rehabilitación y del ejercicio, se recomienda que la persona realice el test de caminata en 6 minutos, con el fin de evaluar la tolerancia al ejercicio, analizar el estado funcional basal y hacerle un seguimiento objetivo a la respuesta a las intervenciones (41,42). Adicionalmente, se pueden hacer pruebas de resistencia, con ayuda de la banda sinfín en la fase ambulatoria y con el cicloergómetro (bicicleta de mano) en la fase no ambulatoria, que permiten individualizar el plan de tratamiento de cada paciente.
¿Cuáles son los componentes de la sesión de ejercicio en la distrofia muscular de Duchenne?
Para que la sesión de ejercicio no cause daño al paciente, se deben realizar las siguientes fases:
• Fase de calentamiento: busca preparar el sistema musculoesquelético y cardiovascular para la actividad física aeróbica. Consiste en actividad cardiorrespiratoria de intensidad leve (dependiendo de la etapa funcional del paciente) durante al menos 5 minutos, procurando una actividad propositiva (por ejemplo: movilidad articular dirigida, llevar objetos de un lugar a otro, bailar, hacer caminata lateral, jugar a los "Atrapados", etc.).
• Fase de acondicionamiento físico: es el principal componente de la sesión de ejercicio, con una duración de entre 15 y 20 minutos. En esta fase se recomiendan actividades aeróbicas como ejercicios para acondicionamiento cardiopulmonar, con uso de caminadora, bicicleta y cicloergómetro; ejercicios de fortalecimiento muscular con uso de banda elástica, y ejercicios de coordinación neuromuscular (balance de tronco, equilibrio en bípedo, vencimiento de obstáculos, etc.).
• Fase de enfriamiento: consiste en al menos 5 minutos de actividad cardiorrespiratoria de intensidad leve.
• Fase de estiramiento: compuesta de, al menos, 5 minutos de ejercicios de estiramiento muscular. Por riesgo de fracturas, no se debe realizar en los niños en fase no ambulatoria que no cuenten con estudios de salud ósea.
¿Cómo hacer el ejercicio?
El ejercicio en pacientes con DMD es independiente de sus concentraciones creatina-fosfocinasa (43). Un valor elevado de creatina-fosfocinasa no lo contraindica (44); pero se debe estructurar teniendo en cuenta los siguientes factores:
• Intensidad: con relación a las actividades aeróbicas, se recomienda mantener una intensidad moderada, considerando:
- Frecuencia cardíaca: mantenerla del 40 % al 70 % de la máxima para el paciente (calculada por la fórmula de Tanaka) (45). Existen dispositivos que facilitan medirla durante el ejercicio (por ejemplo, relojes), que aun cuando son relativamente económicos, pueden no ser accesibles a todas las personas.
- Percepción del ejercicio por parte del paciente: medida con las escalas OMNI o Borg modificada de máximo 6 puntos (46,47).
- Para los ejercicios de fortalecimiento muscular, se recomienda trabajar del 30 % al 40 % de la fuerza máxima del grupo muscular (intensidad leve), calculada por una repetición máxima o dinamometría (3).
• Duración: se recomiendan sesiones de 15 a 20 minutos en el componente de acondicionamiento físico, cumpliendo con las fases indicadas.
• Frecuencia: no se recomienda ejercicio diario. La frecuencia debe ser de 3 a 5 días a la semana. La familia debe ser entrenada de tal manera que pueda hacer los ejercicios de forma independiente en casa.
• Tipo de ejercicio: se recomienda el ejercicio aeróbico de intensidad leve a moderada con una duración específica (no intenso, rápido o extenuante). Durante el fortalecimiento muscular se recomiendan ejercicios de contracción concéntrica (que se acerca a la inserción del músculo), para evitar daño del tejido muscular.
Adicionalmente, se recomienda que el ejercicio en pacientes con DMD se asocie con actividades divertidas y variadas, en busca de mantener el interés del paciente. Por ejemplo:
• El uso de la realidad virtual, si se encuentra disponible, ya que se ha demostrado una mejoría funcional en la capacidad de entrenamiento y en el estado anímico, generando una mayor adhesión al ejercicio (48).
• El baile, que mejora la fuerza muscular y el estado ventilatorio y emocional (cambios positivos en la calidad de vida y en la conexión social). El baile da la posibilidad de desarrollar habilidades físicas seguras y placenteras (48).
• La natación, que se asocia con un menor riesgo de lesión articular, tiene mejores resultados en el control de peso y es una actividad recreativa que mejora la adhesión y la socialización (49,50).
Es importante recalcar que en los pacientes con DMD, en la fase ambulatoria temprana y de transición, es recomendable evitar la vida sedentaria (realización de menos de 5000 pasos diarios). Se sugiere que usen dispositivos tecnológicos que cuenten pasos para asegurarse de cumplir con la meta de pasos al día (por ejemplo, un celular). También se debe informar que al finalizar el programa de ejercicio, se puede presentar dolor, que puede aliviarse con masajes y permitir continuar con el plan de ejercicio.
Idealmente, las sesiones de ejercicio iniciales deben manejarlas profesionales conocedores de la DMD y debidamente entrenados, para que realicen un seguimiento estricto de los pacientes en el marco del conocimiento de la fisiopatología de la enfermedad. De igual manera, las instituciones deben contar con programas de rehabilitación, donde una información estructurada permita un abordaje integral y que todos los participantes del equipo de manejo conozcan las condiciones del ejercicio de cada paciente. Con la creación de estos formatos de control e información y su estandarización se individualiza el ejercicio, de acuerdo con las condiciones particulares del paciente, con cambios programados para él. Todo lo anterior disminuye el riesgo de lesión del músculo de inicio retardado.
Dadas las condiciones sociales, económicas y la localización de algunos pacientes con DMD, no todos tienen la posibilidad de ser tratados en centros especializados en la enfermedad donde se conozcan todos los aspectos para su manejo adecuado, en especial lo referido a la prescripción y realización de ejercicio. Es posible formular ejercicio como parte de la terapia física integral y de la rehabilitación cardíaca y pulmonar del paciente, pero se requiere que un experto (por ejemplo, un médico especialista en medicina física y rehabilitación o un fisioterapeuta capacitado) lo prescriba y guíe el proceso.
Ejercicio en circunstancias especiales en pacientes con distrofia muscular de Duchenne
• En pacientes con discapacidad cognitiva: esta puede afectar la capacidad del paciente de seguir instrucciones, dificultar ejercitarse y, en general, seguir el programa de rehabilitación. Sin embargo, en este grupo poblacional es posible realizar actividades de juego e imitación que sí lo permitan.
• En pacientes sin ambulación: se recomienda usar el cicloergómetro para trabajar la función de los miembros superiores, así como las funciones cardíaca y pulmonar. Algunos estudios refieren que el ejercicio físico durante la fase ambulatoria tardía resulta difícil, por las condiciones funcionales del paciente. En ellos se trabajan estrategias de tos asistida, incentivos respiratorios, uso de las válvulas umbrales y la incorporación de ventilación mecánica no invasiva temprana.
• En pacientes con sobrepeso u obesidad: en este grupo, el ejercicio de intensidad moderada para quemar calorías debe hacer parte del programa de reducción de peso, acompañado del manejo nutricional. En ellos, el programa debe tener una frecuencia mayor. Previamente al inicio del ejercicio y al finalizar el programa de rehabilitación, se plantea medir la composición corporal.
• En pacientes que requieren manejo en casa o zonas rurales: educar al paciente y a su familia acerca de ejercitarse en la casa o en el colegio es uno de los principales objetivos en rehabilitación. En los centros de salud, implica cambios en las rutinas de la vida diaria y costos de desplazamientos que no siempre están al alcance de las familias. Es posible manejar al paciente con programas de autorrehabilitación guiada con apoyo de una cartilla de ejercicio, evitando la sobrecarga para el paciente y sus familiares, por actividades hospitalarias lejanas al sitio de residencia. Igualmente, es posible implementar una cartilla digital; usar aplicaciones en los celulares que ayudan con las rutinas de los ejercicios y permiten calcular la capacidad aeróbica, o apoyarse en telerrehabilitación, telemedicina y autorrehabilitación guiada, que permiten al paciente asistir al colegio, continuar con actividades académicas y sociales, evitar la desescolarización por asistir a toma de paraclínicos, citas y terapias constantes, y tener al final un impacto positivo en su calidad de vida.
• Pacientes que hacen deporte y son recientemente diagnosticados: se recomienda que el niño siga con sus actividades habituales, de acuerdo con su capacidad funcional, cardíaca y pulmonar. Estas actividades deber ir acompañadas de un programa de ajustes, en el cual se eviten actividades de contacto y una disminución progresiva de la intensidad, seguido de acompañamiento emocional cuando se recomienden cambios en la intensidad del deporte. Cabe aclarar que, como parte de sus síntomas iniciales, los pacientes con DMD presentan dificultades en la realización de actividades físicas, con lo cual es posible inferir que usualmente no son deportistas regulares. En consecuencia, los ajustes en el ejercicio podrían ser sencillos. Es importante recalcar que el ejercicio acuático es una buena opción para los niños con DMD a quienes les gustan los deportes.
Ejercicio y rehabilitación en la distrofia muscular de Duchenne
Desde el punto de vista de rehabilitación y con base en la evaluación funcional individual del paciente con DMD, el enfoque debe integrar no solo las intervenciones convencionales de manejo, sino también un inicio profiláctico, terapéutico y educativo de ejercicio físico aeróbico. La prescripción de ejercicio en estos pacientes hace parte fundamental del programa de rehabilitación, que no solo conlleva beneficios físicos, sino emocionales. Además, previene comorbilidades como hipertensión arterial sistémica, diabetes mellitus o enfermedad coronaria. Estos pacientes están más propensos por su enfermedad de base, por lo que logran, de esta manera, impactar en prevención primaria, secundaria y manejo terapéutico integral.
Conclusiones
A pesar de que la evidencia científica no es contundente y las recomendaciones no son fuertes en relación con la prescripción del ejercicio en pacientes con DMD, los metanálisis, revisiones sistemáticas, guías de manejo y consensos de expertos disponibles recomiendan la prescripción de ejercicio con base en sus potenciales beneficios, como mejoría en el rendimiento cardiorrespiratorio y en la masa y la fuerza musculares, disminución de la fatiga y mejoría del bienestar mental. Estos beneficios sobrepasan los posibles riesgos y complicaciones. Se sugiere prescribir ejercicios aeróbicos de intensidad moderada y ejercicios de fortalecimiento muscular concéntrico de intensidad leve, de forma sistemática y secuencial, como parte del manejo integral de los pacientes con DMD. Esta prescripción debe ser coordinada por un médico especialista en medicina física y rehabilitación, y un equipo de rehabilitación entrenado con conocimiento de la enfermedad.
Contribución de los autores
Todos los autores participaron en la concepción, el diseño, la interpretación de la información, la planeación del artículo, su revisión y aprobaron la versión final del manuscrito.
Coordinación editorial
Integralis HGS (Daniel Rodríguez, MD. y María Stella Salazar, MD.)
Financiación
PTC Therapeutics ha financiado el servicio de medical writing para este artículo.
Conflicto de intereses
NCBV, CEBA, ILO, FRB, MS-M y LT han recibido honorarios de PTC Therapeutics. JCP han sido conferencistas y ha recibido honorarios para PTC Therapeutics. SMC-L ha sido speaker para PTC Therapeutics y Valentech Pharma. FRC ha recibido pagos por asesorías para PTC Therapeutics. SYOL ha sido conferencista sobre DMD para PTC Therapeutics, Valantech y Sarepta. JDLT ha sido conferencista para PTC, Novo Nordisk, Ultragenix y Amryl. DCSP trabaja en PTC Therapeutics como Medical Science Liaison desde el 10 de abril del 2023. Sin embargo, la elaboración de este artículo se inició en el 2022, cuando era parte de la Junta de Enfermedades Neuromusculares del Instituto Roosevelt. SN ha sido conferencista para PTC Therapeutics. ER y MH-Q han sido speakers para PTC Therapeutics en el tema de DMD IL-O ha recibido honorarios por parte de PTC Therapeutics. ERO ha sido speaker y advisory de Sanofi, BIIB Colombia y PTC Therapeutics.
Referencias
1. Bladen CL, Salgado D, Monges S, Foncuberta ME, Kekou K, Kosma K, et al. The treat-nmd dmd Global Database: analysis of more than 7,000 Duchenne muscular dystrophy mutations. Hum Mutat. 2015 Apr;36(4):395-402. https://doi.org/10.1002/humu.22758
2. Salas AC. Distrofia muscular de Duchenne. An Pediatr Continu. 2014;12(2):47-54. https://doi.org/10.1016/S1696-2818(14)70168-4
3. Bushby K, Finkel R, Birnkrant DJ, Case LE, Clemens PR, Cripe L, et al. Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and pharmacological and psychosocial management. Lancet Neurol. 2010;9(1):77-93. https://doi.org/10.1016/S1474-4422(09)70271-6
4. McDonald CM, Abresch RT, Carter GT, WM F Jr, Johnson ER, Kilmer DD. Profiles of neuromuscular diseases. Duchenne muscular dystrophy. Am J Phys Med Rehabil. 1995;74 S(5 Suppl):S70-S92. https://doi.org/10.1097/00002060-199509001-00003
5. Brooke MH, Fenichel GM, Griggs RC. Duchenne muscular dystrophy: patterns of clinical progression. 1989;39(4):475-81. https://doi.org/10.1212/wnl.39.4.475
6. Birnkrant DJ, Bushby K, Bann CM, Apkon SD, Blackwell A, Brumbaugh D, Case LE, Clemens PR, Hadjiyannakis S, Pandya S, Street N, Tomezsko J, Wagner KR, Ward LM, Weber DR; DMD Care Considerations Working Group. Diagnosis and management of Duchenne muscular dystrophy, part 1: diagnosis, and neuromuscular, rehabilitation, endocrine, and gastrointestinal and nutritional management. Lancet Neurol. 2018 Mar;17(3):251-267. doi:10.1016/S1474-4422(18)30024-3. Epub 2018 Feb 3. Erratum in: Lancet Neurol. 2018 Jun;17(6):495. doi:10.1016/S1474-4422(18)30125-X. PMID: 29395989; PMCID: PMC5869704. https://pmc.ncbi.nlm.nih.gov/articles/PMC5869704/pdf/nihms944813.pdf
7. Matthews E, Brassington R, Kuntzer T, Jichi F, Manzur AY. Corticosteroids for the treatment of Duchenne muscular dystrophy. Cochrane Database Syst Rev. 2016(5):CD003725. https://doi.org/10.1002/14651858.CD003725.pub4
8. Johnson EW, Kennedy JH. Comprehensive management of Duchenne muscular dystrophy. Arch Phys Med Rehabil. 1971;52(3):110-4.
9. Arpan I, Willcocks RJ, Forbes SC, Finkel RS, Lott DJ, Rooney WD, et al. Examination of effects of corticosteroids on skeletal muscles of boys with DMD using MRI and MRS. Neurology. 2014; 83(11):974-80. https://doi.org/10.1212/WNL.0000000000000775
10. World Health Organization. who guidelines on physical activity and sedentary behaviour. Ginebra: WHO; 2020.
11. Organización Mundial de la Salud. Actividad física [internet]. Centro de Prensa/Notas Descriptivas; 2022 [citado 2023 abr 03]. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/physical-activity
12. National Cancer Institute. Physical activity and cancer fact sheet [internet]. 2020 [citado 2023 abr 03]. Disponible en: https://www.cancer.gov/about-cancer/causes-prevention/ risk/obesity/physical-activity-fact-sheet
13. Colberg SR, Sigal RJ, Yardley JE, Riddell MC, Dunstan DW, Dempsey PC, Horton ES, Castorino K, Tate DF. Physical activity/exercise and diabetes: a position statement of the American Diabetes Association. Diabetes Care. 2016;39(11):2065-2079. https://doi.org/10.2337/dc16-1728
14. Myers J. Cardiology patient pages. Exercise and cardiovascular health. Circulation. 2003;107(1):e2-5. https://doi.org/10.1161/01.CIR.0000048890.59383.8D
15. Schuch FB, Vancampfort D. Physical activity, exercise, and mental disorders: it is time to move on. Trends Psychiatry Psychother. 2021;43(3):177-84. https://doi.org/10.47626/2237-6089-2021-0237
16. Vignos JP, Watkins MP. The effect of exercise in muscular dystrophy. JAMA. 1966;197(11):843-8.
17. Lateur BJ, Giaconi RM. Effect on maximal strength of submaximal exercise in Duchenne muscular dystrophy. Am J Phys Med. 1979;58(1):26-36.
18. McDonald CM. Physical activity, health impairments, and disability in neuromuscular disease. Am J Phys Med Rehabil. 2002;81(suppl 11):S108-20. https://doi.org/10.1097/00002060-200211001-00012
19. Abresch RT, Carter GT, Han JJ, McDonald CM. Exercise in neuromuscular diseases. Phys Med Rehabil Clin N Am. 2012;23(3):653-73. https://doi.org/10.1016/j.pmr.2012.06.001
20. Scott OM, Hyde SA, Goddard C, Jones R, Dubowitz V. Effect of exercise in Duchenne muscular dystrophy. Physiotherapy. 1981;67(6):6.
21. Markert CD, Case LE, Carter GT, Furlong PA, Grange RW. Exercise and Duchenne muscular dystrophy: where we have been and where we need to go. Muscle Nerve. 2012;45(5):746-51. https://doi.org/10.1002/mus.23244
22. Spaulding HR, Selsby JT. Is exercise the right medicine for dystrophic muscle? Med Sci Sports Exerc. 2018; 50(9):1723-32. https://doi.org/10.1249/MSS.0000000000001639
23. Lott DJ, Taivassalo T, Cooke KD, Park H, Moslemi Z, Batra A, et al. Safety, feasibility, and efficacy of strengthening exercise in Duchenne muscular dystrophy. Muscle Nerve. 2021;63(3):320-6. https://doi.org/10.1002/mus.27137
24. Grange RW, Call JA. Recommendations to define exercise prescription for Duchenne muscular dystrophy. Exerc Sport Sci Rev. 2007;35(1):12-7. https://doi.org/10.1249/01.jes.0000240020.84630.9d
25. Gianola S, Castellini G, Pecoraro V, Monticone M, Banfi G, Moja L. Effect of muscular exercise on patients with muscular dystrophy: a systematic review and meta-analysis of the literature. Front Neurol. 2020;11:958. https://doi.org/10.3389/fneur.2020.00958
26. Thabane L, Ma J, Chu R, Cheng J, Ismaila A, Rios LP, et al. A tutorial on pilot studies: the what, why and how. BMC Med Res Methodol. 2010;10:1. https://doi.org/10.1186/1471-2288-10-1. Erratum in: BMC Med Res Methodol. 2023;23:59. https://doi.org/10.1186/1471-2288-10-1
27. Spangenburg EE, Booth FW. Molecular regulation of individual skeletal muscle fibre types. Acta Physiol Scand. 2003;178(4):413-24. https://doi.org/10.1046/j.1365-201X.2003.01158.x
28. Lindsay A, Larson AAA, Verma M, Ervasti JM, Lowe DA. Isometeric resistance training increases strength and alters histopathology of dystrophin-deficient mouse skeletal muscle. J Appl Physiol. 1985;1;126(2):363-375. https://doi.org/10.1152/japplphysiol.00948.2018
29. Chen HL, Nosaka K, Pearce P, Chen TC. Two maximal isometric contractions attenuate the magnitude of eccentric exercise-induced muscle damage. Appl Physiol Nutri Metab. 2012;37(4). https://doi.org/10.1139/h2012-035
30. Birnkrant DJ, Bushby K, Bann CM, Alman BA, Apkon SD, Blackwell A, et al. Diagnosis and management of Duchenne muscular dystrophy, part 2: respiratory, cardíac, bone health, and orthopaedic management. Lancet Neurol. 2018;17(4):347-61. https://doi.org/10.1016/S1474-4422(18)30025-5
31. Sorichter S, Koller A, Haid C, Wicke K, Judmaier W, Werner P, et al. Light concentric exercise and heavy eccentric muscle loading: effects of CK, MRI, and markers of inflammation. Int J Sports Med. 1995;16(5):288-92. https://doi.org/10.1055/s-2007-973007
32. Deconinck N, Dan B. Pathophysiology of Duchenne muscular dystrophy: current hypotheses. Pediatr Neurol. 2007;36(1):1-7. https://www.pedneur.com/article/S0887-8994(06)00624-2/abstract
33. Hammer S, Toussaint M, Vollsaeter M, Tvedt MN, R0ksund OD, Reychler G, et al. Exercise training in Duchenne muscular dystrophy: a systematic review and meta-analysis. J Rehabil Med. 2022;54:jrm00250. https://doi.org/10.2340/jrm.v53.985
34. Sockolov R, Irwin B, Dressendorfer RH, Bernauer EM. Exercise performance in 6-to-11-year-old boys with Duchenne muscular dystrophy. Arch Phys Med Rehabil. 1977;58(5):195-201.
35. Markert CD, Ambrosio F, Call JA, Grange RW. Exercise and Duchenne muscular dystrophy: toward evidence-based exercise prescription. Muscle Nerve. 2011;43(4):464-78. https://doi.org/10.1002/mus.21987
36. McArdle F, Spiers S, Aldemir H, Vasilaki A, Beaver A, Iwanejko L, et al. Preconditioning of skeletal muscle against contraction-induced damage: the role of adaptations to oxidants in mice. J Physiol. 2004;15;561(Pt 1):233-44. https://doi.org/10.1113/jphysiol.2004.069914
37. Alemdaroglu I, Karaduman A, Yilmaz ÖT, Topaloglu H. Different types of upper extremity exercise training in Duchenne muscular dystrophy: effects on functional performance, strength, endurance, and ambulation. Muscle Nerve. 2015; 51(5):697-705. https://doi.org/10.1002/mus.24451
38. Fowler W, M T. Rehabilitation management of muscular dystrophy and related disorders: I. The role of exercise. Arch Phys Med Rehabil. 1982;63(7):319-21.
39. Grange RW, Call JA. Recommendations to define exercise prescription for Duchenne muscular dystrophy. Exerc Sport Sci Rev. 2007;35(1):12-7. https://doi.org/10.1249/01.jes.0000240020.84630.9d
40. El-Aloul B, Speechley KN, Wei Y, Wilk P, Campbell C. Fatigue in young people with Duchenne muscular dystrophy. Dev Med Child Neurol. 2020;62(2):245-51. https://doi.org/10.1111/dmcn.14248
41. Jansen M, de Groot IJ, van Alfen N, Geurts AC. Physical training in boys with Duchenne Muscular Dystrophy: the protocol of the no use is disuse study. BMC Pediatr. 2010;10(1):55. https://doi.org/10.1186/1471-2431-10-55
42. McDonald CM, Henricson EK, Han JJ, Abresch RT, Nicorici A, Elfring GL, et al. The 6-minute walk test as a new outcome measure in Duchenne muscular dystrophy. Muscle Nerve. 2010 Apr;41(4):500-10. https://doi.org/10.1002/mus.21544
43. Henricson E, Abresch R, Han JJ, Nicorici A, Goude Keller E, De Bie E, et al. The 6-minute walk test and person-reported outcomes in boys with Duchenne muscular dystrophy and typically developing controls: longitudinal comparisons and clinically-meaningful changes over one year. PLoS Curr. 2013;jul 8: ecurrents.md.9e17658b007eb79fcd6f-723089f79e06. https://doi.org/10.1371/currents.md.9e17658b007eb79fcd6f723089f79e06
44. Govoni A, Magri F, Brajkovic S, Zanetta C, Faravelli I, Corti S, et al. Ongoing therapeutic trials and outcome measures for Duchenne muscular dystrophy. Cell Mol Life Sci. 2013;70(23):4585-602. https://doi.org/10.1007/s00018-013-1396-z
45. Jackson MJ, Round JM, Newham DJ, Edwards RH. An examination of some factors influencing creatine kinase in the blood of patients with muscular dystrophy. Muscle Nerve. 1987;10(1):15-21. https://doi.org/10.1002/mus.880100105
46. Tanaka H, Monahan KD, Seals DR. Age-predicted maximal heart rate revisited. J Am Coll Cardiol. 2001;37(1):153-6. https://doi.org/10.1016/s0735-1097(00)01054-8
47. Pfeiffer KA, Pivarnik JM, Womack CJ, Reeves MJ, Malina RM. Reliability and validity of the Borg and OMNI rating of perceived exertion scales in adolescent girls. Med Sci Sports Exerc. 2002;34(12):2057-61. https://doi.org/10.1097/00005768-200212000-00029
48. Robertson RJ, Goss FL, Boer NF, Peoples JA, Foreman AJ, Dabayebeh IM, et al. Children's OMNI scale of perceived exertion: mixed gender and race validation. Med Sci Sports Exerc. 2000;32(2):452-8. https://doi.org/10.1097/00005768-200002000-00029
49. Baeza-Barragán MR, Manzanares MTL, Vergara CR, Casuso-Holgado MJ, Martín-Valero R. The use of virtual reality technologies in the treatment of Duchenne muscular dystrophy: systematic review. JMIR MHealth UHealth. 2020;8(12):e21576. https://doi.org/10.2196/21576
50. Hind D, Parkin J, Whitworth V, Rex S, Young T, Hampson L, et al. Aquatic therapy for children with Duchenne muscular dystrophy: a pilot feasibility randomised controlled trial and mixed-methods process evaluation. Health Technol Assess. 2017;21(27):1-120. https://doi.org/10.3310/hta21270
Anexo
Recomendaciones de la Organización Mundial de la Salud sobre actividad física (5)
¿Qué nivel de actividad física se recomienda? |
Las directrices y recomendaciones de la Organización Mundial de la Salud (OMS) proporcionan información detallada en cuanto a los diferentes grupos de edad y los grupos de población específicos sobre el nivel de actividad física necesario para gozar de buena salud. La OMS recomienda: |
Para los menores de 5 años En las 24 horas de un día, los lactantes (de menos de un año) Deberían realizar actividades físicas varias veces al día de diversas maneras, especialmente mediante juegos interactivos en el suelo; cuantas más, mejor. Para los que todavía no andan, esto incluye al menos 30 minutos en decúbito prono (tiempo boca abajo) repartidos a lo largo del día mientras están despiertos. No deberían estar retenidos durante más de una hora cada vez (por ejemplo, en cochecitos/sillas de bebé, tronas ni sujetos a la espalda de un cuidador). No se recomienda pasar tiempo frente a una pantalla; participar en la lectura y la narración de cuentos con un cuidador cuando estén en actitud sedentaria; deberían tener de 14 a 17 horas (los lactantes de 0 a 3 meses de edad) o de 12 a 16 horas (los lactantes de 4 a 11 meses de edad) de sueño reparador, incluidas las siestas. En las 24 horas de un día, los niños de 1 a 2 años Deberían realizar diferentes tipos de actividades físicas de diversa intensidad durante al menos 180 minutos, incluidas actividades físicas moderadas a intensas repartidas a lo largo del día; cuantas más, mejor. No deberían estar retenidos durante más de una hora cada vez (por ejemplo, en cochecitos/sillas de bebé, tronas, ni sujetos a la espalda de un cuidador) ni sentados durante periodos prolongados. Seguir la recomendación de que los niños de un año no pasen tiempo frente a la pantalla en actitud sedentaria (por ejemplo, viendo televisión o videos, o jugando con videojuegos). No pasar más de una hora en actitud sedentaria frente a una pantalla (los niños de 2 años); cuanto menos, mejor. Participar en la lectura y la narración de cuentos con un cuidador cuando estén en actitud sedentaria, y deberían tener de 11 a 14 horas de sueño reparador, incluidas las siestas, con horarios regulares para dormir y despertarse. En las 24 horas de un día, los niños de 3 a 4 años de edad Deberían realizar diferentes tipos de actividades físicas de diversa intensidad durante al menos 180 minutos, de los que al menos 60 minutos se dedicarán a actividades físicas moderadas a intensas repartidas a lo largo del día; cuantas más, mejor. No deberían estar retenidos durante más de una hora cada vez (por ejemplo, en cochecitos/ sillas de bebé) ni sentados durante periodos prolongados. No deberían pasar más de una hora en actitud sedentaria frente a una pantalla; cuanto menos, mejor. Deberían participar en la lectura y la narración de cuentos con un cuidador cuando estén en actitud sedentaria, y deberían tener de 10 a 13 horas de sueño reparador, que puede incluir una siesta, con horarios regulares para dormir y despertarse. |
Los niños y adolescentes de 5 a 17 años Deberían dedicar al menos un promedio de 60 minutos al día a actividades físicas moderadas a intensas, principalmente aeróbicas, a lo largo de la semana. Deberían incorporar actividades aeróbicas intensas, así como aquellas que fortalecen los músculos y los huesos, al menos tres días a la semana; deberían limitar el tiempo dedicado a actividades sedentarias, particularmente el tiempo de ocio que pasan frente a una pantalla. |
Los adultos de 18 a 64 años Deberían realizar actividades físicas aeróbicas moderadas durante al menos 150 a 300 minutos, o actividades físicas aeróbicas intensas durante al menos 75 a 150 minutos, o una combinación equivalente de actividades moderadas e intensas a lo largo de la semana; también deberían realizar actividades de fortalecimiento muscular moderadas o más intensas que ejerciten todos los grupos musculares principales durante dos o más días a la semana, ya que tales actividades aportan beneficios adicionales para la salud; pueden prolongar la actividad física aeróbica moderada más allá de 300 minutos, o realizar actividades físicas aeróbicas intensas durante más de 150 minutos, o una combinación equivalente de actividades moderadas e intensas a lo largo de la semana para obtener beneficios adicionales para la salud; deberían limitar el tiempo dedicado a actividades sedentarias. La sustitución del tiempo dedicado a actividades sedentarias por actividades físicas de cualquier intensidad (incluidas las de baja intensidad) es beneficiosa para la salud, y para ayudar a reducir los efectos perjudiciales de los comportamientos más sedentarios en la salud, todos los adultos y los adultos mayores deberían tratar de incrementar su actividad física moderada a intensa por encima del nivel recomendado. |
Los niños y adolescentes con discapacidad Deberían dedicar al menos un promedio de 60 minutos al día a actividades físicas moderadas a intensas, principalmente aeróbicas, a lo largo de la semana; deberían incorporar actividades aeróbicas intensas, así como aquellas que fortalecen los músculos y los huesos, al menos tres días a la semana; deberían limitar el tiempo dedicado a actividades sedentarias, particularmente el tiempo de ocio que pasan frente a una pantalla. |
Los adultos con discapacidad Deberían realizar actividades físicas aeróbicas moderadas durante al menos 150 a 300 minutos; o actividades físicas aeróbicas intensas durante al menos 75 a 150 minutos; o una combinación equivalente de actividades moderadas e intensas a lo largo de la semana; también deberían realizar actividades de fortalecimiento muscular moderadas o más intensas que ejerciten todos los grupos musculares principales durante dos o más días a la semana, ya que tales actividades aportan beneficios adicionales para la salud. Como parte de su actividad física semanal, los adultos mayores deberían realizar actividades físicas variadas y con diversos componentes, que hagan hincapié en el equilibrio funcional y en un entrenamiento de la fuerza muscular moderado o de mayor intensidad, tres o más días a la semana, para mejorar la capacidad funcional y prevenir las caídas; pueden prolongar la actividad física aeróbica moderada más allá de 300 minutos, o realizar actividades físicas aeróbicas intensas durante más de 150 minutos, o una combinación equivalente de actividades moderadas e intensas a lo largo de la semana para obtener beneficios adicionales para la salud; deberían limitar el tiempo dedicado a actividades sedentarias. La sustitución del tiempo dedicado a actividades sedentarias por actividades físicas de cualquier intensidad (incluidas las de baja intensidad) es beneficiosa para la salud, y para ayudar a reducir los efectos perjudiciales de los comportamientos más sedentarios en la salud, todos los adultos y los adultos mayores deberían tratar de incrementar su actividad física moderada a intensa por encima del nivel recomendado. |
Beneficios de la actividad física y el comportamiento sedentario La actividad física regular, como caminar, montar en bicicleta, pedalear, practicar deportes o participar en actividades recreativas, es muy beneficiosa para la salud. Es mejor realizar cualquier actividad física que no realizar ninguna. Al aumentar la actividad física de forma relativamente sencilla a lo largo del día, las personas pueden alcanzar fácilmente los niveles de actividad recomendados. La actividad física regular puede mejorar el estado muscular y cardiorrespiratorio, mejorar la salud ósea y funcional; reducir el riesgo de hipertensión, cardiopatías coronarias, accidentes cerebrovasculares, diabetes, vários tipos de cáncer (entre ellos el cáncer de mama y el de colon) y depresión; reducir el riesgo de caídas, así como de fracturas de cadera o vertebrales, y ayudar a mantener un peso corporal saludable. En los niños y adolescentes, la actividad física mejora el estado físico (cardiorrespiratorio y muscular), la salud cardiometabólica (tensión arterial, dislipidemia, hiperglucemia y resistencia a la insulina), la salud ósea, los resultados cognitivos (desempeño académico y función ejecutiva), la salud mental (reducción de los síntomas de ansiedad y depresión), la salud cognitiva y el sueño, y también pueden mejorar la medición de la adiposidad. |